Боли в грудной клетке
Содержание:
- Диагностика
- Что делать, если болит грудина
- Межреберная невралгия
- Почему может болеть грудина?
- Профилактики болей в груди
- Боль в грудной клетке после физических нагрузок
- Симптомы, при которых следует вызвать неотложку
- Заболевания средостения
- Что делать, если вдруг заболело в груди
- Заболевания позвоночника
- Принципы терапии, коррелирующиеся локализацией боли
- Боль и жжение
- Профилактика инфаркта и стенокардии
- Когда необходимо идти к врачу
- Почему давит в грудной клетке во время беременности
- Причины боли в груди: проблемы с сердцем
- Диагностика причины дискомфорта
- Что делать, какие обследования необходимо пройти
- Межпозвонковая грыжа
- Какие органы расположены в грудной клетке?
- Что делать когда «горит за грудиной»
- Левосторонняя боль грудины
Диагностика
Поскольку боль в спине и груди одновременно может быть признаком большого количества заболеваний и патологий, то поставить точный диагноз удается только после проведения обследований и сдачи необходимых анализов. Список диагностических мер составляет врач. Заниматься самодиагностикой и самолечением нельзя. Что может входить в диагностику при обращении пациента с такими жалобами:
- сбор информации о проблеме и состоянии здоровья пациента;
- осмотр, который включает прослушивание сердца и легких, измерение давления и пульса;
- рентген, который дает возможность дать оценку работе и состоянию сердца, легких, позвоночника и ребер;
- ЭКГ назначают для оценки работы сердца;
- КТ и МРТ позволяют уточнить состояние внутренних органов и наличие патологий;
- ФЭГДС и гастроскопию назначают при проблемах с ЖКТ.
Также могут быть назначены лабораторные исследования. Точный диагноз ставит только врач после полного обследования пациента.
Что делать, если болит грудина
Причиной боли в области грудной клетки может быть не только соматическая патология, но и травма. Это очень опасное состояние, требующее быстрой коррекции, поскольку возможно повреждение жизненно важных органов. После травмы необходимо:
- придать пациенту сидячее или полусидячее положение;
- ослабить тесную одежду;
- обеспечить максимальный покой;
- растереть нашатырем виски;
- дать седативные и сосудорасширяющие капли (Корвалол, Пустырник, Валокордин) – это улучшит работу миокарда;
- при сильных болях – пару таблеток обезболивающего для профилактики шока (Кеторол, Кетанов, Анальгин);
- холод на грудь;
- если перелом визуализирован, обеспечить иммобилизацию;
- согреть пострадавшего;
- находиться рядом до приезда скорой.
Если травма вызвана ранением, нужно обработать окружающие ткани антисептиком (Мирамистин, перекись водорода, йод, зеленка), наложить стерильную повязку, холод на рану.
Тактика лечения соматической патологии – комплексная. Основное назначение терапии – снять болевой синдром. Для этого применяют разные группы препаратов в соответствии с причиной патологии.
| Патология | Препараты |
|---|---|
| Сосуды, сердце | Назначают:
При стенокардии достаточно таблетки Нитроглицерина под язык, если через 5 минут нет результата, нужно вызывать Скорую, поскольку от этого зависит жизнь пациента (ОИМ). |
| Дыхательная система | Применяют:
В дальнейшем обязателен курс дыхательной гимнастики. |
| Пищеварительная система | Используют:
Весь период лечения требует исключения из рациона жареных, острых блюд, свежевыжатых соков, сладостей. |
| Позвоночник | Рекомендуют:
Грудной остеохондроз предполагает комплекс специальных упражнений. Межреберная невралгия предполагает инъекционный курс. |
| Нервная система | Кардионевроз требует специального режима дня, устранения стрессовых ситуаций, диетотерапию с преобладанием витаминов С, А, РР и группы В, релаксирующий массаж, игло- и вакуум-терапию, фитопрепараты: боярышник, валериана, вахта, вероника, донник, душица, зверобой, земляника, иссоп, календула, крапива. |
С болями в груди встречаются одинаково часто мужчины и женщины, поэтому ориентировочная схема терапии для ее купирования – общая.
Межреберная невралгия
Описание
Межреберная невралгия – состояние, при котором нервы, находящиеся между ребер, зажимаются этими же ребрами
. Межреберная невралгия может быть вызвана опухолями, воспалениями, травмами.Характер боли
Болевые ощущения возникают резко, при определенном повороте корпуса во время ходьбы или других нагрузок, связанных с постоянным движением. Пациента «простреливает» от ребра до позвоночника или руки. Если сменить положение, боль со временем проходит, до следующего защемления.
Кроме того, боль меняется при дыхании: усиливается на вдохе, ослабляется при выдохе.
Дополнительные симптомы
Кто и как диагностирует?
биохимический анализыбрюшной полостиЛечение
Почему может болеть грудина?
Болевой синдром в грудной клетке может локализоваться где угодно – в области сердца слева, в межреберьях справа, в межлопаточном пространстве, под лопаткой, но наиболее часто встречаются боли в области грудины. Грудина – это кость, к которой посредством хрящей прикрепляются ключицы и ребра. Нащупать ее у себя несложно – она располагается между яремной вырезкой сверху (ямочка между внутренними концами ключиц) и областью эпигастрия (одна из областей живота между ребрами) снизу. Нижний конец грудины имеет небольшой выступ – мечевидный отросток.
Часто пациент рассуждает так – если грудина “прикрывает” область сердца, значит и болеть она может только из-за сердечной патологии. Но это далеко не так. В связи с тем, что грудина является передней границей области средостения, в котором расположено несколько органов, то болевой синдром может быть обусловлен заболеваниями любого из них.
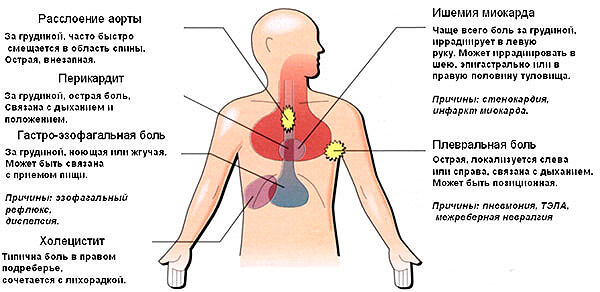
Итак, основными причинами того, почему болит грудина, являются следующие:
- приступы стенокардии,
- развитие острого инфаркта миокарда,
- нарушения сердечного ритма,
- гипертонический криз,
- ТЭЛА – возникновение тромбоэмболии в легочных артериях,
- перикардит и миокардит – воспалительные процессы в наружной оболочке сердца и собственно сердечной мышцы.
- расслаивание аневризмы аорты или ее разрыв,
2. Межреберная невралгия – “ущемление” межреберных нервов спазмированными мышцами между ребрами или расположенными вдоль позвоночного столба. При этом загрудинная боль называется торакалгией вертеброгенного генеза, то есть болью в груди, обусловленной патологией позвоночника.
3. Патология желудка или пищевода:
- ГЭРБ (гастро-эзофагеальная рефлюксная болезнь),
- эзофагит – воспаление внутренней стенки пищевода,
- надрыв слизистой пищевода, например, при синдроме Мэллори-Вэйса (кровотечение из вен пищевода с травмированием его стенки при частой рвоте, чаще встречается у лиц, злоупотребляющих алкоголем).
4. Травматические повреждения – ушибы или переломы грудины.
5. Врожденные или приобретенные деформации грудины – грудь сапожника (воронкообразная деформация), килевидная грудная клетка (куриная грудка), сердечный горб.
6. Воспалительные процессы в органах дыхания – трахеит (чаще обуславливает болевые ощущения за грудиной), пневмония (редко, но может проявляться болями в области грудины).
7. Онкологические заболевания – метастазы в лимфоузлы средостения, лимфомы.
Профилактики болей в груди
Учитывая характер возникновения симптомов, специалисты рекомендуют:
- Бросить вредные привычки;
- Соблюдать нормальный суточный режим;
- Как можно чаще гулять пешком на свежем воздухе;
- Выполнять утреннюю зарядку;
- Придерживаться рекомендуемого рациона питания;
- Не поддаваться ожирению;
- Следить за уровнем холестерина в крови;
- Следить за своим кровяным давлением;
- Ответственно выполнять рекомендации и назначения доктора;
Зная о степени тяжести признаков боли в грудном отделе и затруднённого дыхания, напрашивается вывод:
- При появлении болей в области груди, кашля и затруднённого дыхания нужно в плановом порядке обратиться к доктору для выяснения причины.
- Если причиной этих симптомов не являются механические повреждения, то нужно пройти полное медицинское обследование. Потому что на ранних этапах заболевания можно предупредить патологию жизненно важных органов.
- Удушье и сдавленность в грудной области — это очень тревожный сигнал, который предполагает серьёзные проблемы с сердцем и дыхательными органами.
Боль в грудной клетке после физических нагрузок
Неприятные ощущения возникают чаще всего после того, как человек чрезмерно физические перетрудился, также после травм, растяжения, повреждения. В случаи сильной физической нагрузки может возникать боль в области груди и локализоваться между ребрами. Такую боль называют – крепатура, она чаще всего может появиться после активного занятия, физических работ. Она не предоставляет опасности для человека, потому что связана с тем, что мышечные соединительные ткани выделяют молочную кислоту, из-за этого немного повреждаются мышечные и связочные структуры напряженных мышц. Имеет тянущий характер, при резком движении начинает сильно увеличиваться. Такую боль можно избежать, если правильно тренироваться, рассчитывать нагрузку и свои силы.
Симптомы, при которых следует вызвать неотложку

Если присутствует один либо несколько вышеупомянутых симптомов, больной не сможет выявить причину, вызывающую дискомфорт, без помощи доктора. Правильно снять боль при остеохондрозе позвоночника, которая одолела грудной отдел либо устранить другие патологии поможет опытный специалист.
Существует ряд случаев, когда обратиться к врачу следует без промедлений. Обязательно вызывайте скорую помощь, если:
- наблюдается пронзительная боль, вызывающая ощущение потери сознания;
- дискомфортные ощущения из зоны груди отдают в плечо либо зону челюсти;
- появилось чувство сжимания грудной клетки, при этом наблюдается нестабильность пульса, рвота, а также головокружение;
- боль не исчезает, и длится более чем 15 минут;
- неприятные ощущения в хрящевой ткани дополняются высокой температурой и нестабильным дыханием;
- наблюдается кровавый кашель, и дискомфорт в груди.
https://youtube.com/watch?v=M29GLlkHLvo
В каком случае следует пойти на прием к врачу

Также существуют случаи, когда больной сможет самостоятельно посетить специалиста, но без лишних промедлений. Записаться на прием к доктору необходимо, если:
- после трапезы возникает жжение;
- при вдохах и покашливаниях появляются боли;
- при смене позы расположения тела дискомфортные ощущения обостряются;
- в процессе приема медикамента проявления болезни усиливаются.
Заболевания средостения
Средостением называют анатомическое пространство, расположенное в грудной полости. Спереди пространство ограничено грудиной, сзади позвоночником, а по бокам от средостения располагаются легкие. В средостение находятся такие органы как:
- Тимус;
- Трахея;
- Верхняя часть пищевода;
- Сердце;
- Главные бронхи;
- Крупные сосуды и нервы.
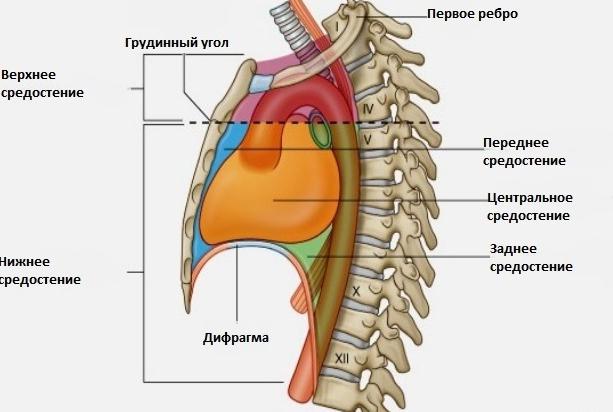
Воспаление клетчатки средостения называют медиастинитом. Заболевание развивается при попадании в средостение инфекции из соседних воспаленных органов (трахеи, легких, пищевода, сердца и т.д.), либо при ранении органов средостения. Острый медиастинит развивается внезапно и первым его признаком является появление интенсивной боли за грудиной. Болевые ощущения особенно усиливаются при глотании и запрокидывании головы назад. Также отмечаются такие признаки как:
- Лихорадка;
- Озноб;
- Обильный пот;
- Одышка;
- Кашель;
- Удушье;
- Нарушение сердечного ритма;
- Одутловатость лица и верхней части туловища;
- Синюшность кожи.
Обратите внимание! Медиастинит — состояние крайне серьезное и требует безотлагательного медицинского вмешательства
Что делать, если вдруг заболело в груди
Боль в области грудины может быть спонтанной или развиваться постепенно, больше напоминая спазмы. При возникновении дискомфорта больной должен успокоиться, принять удобное положение и вызвать скорую помощь. Если боли неярко выраженные, однако присутствуют постоянно – это повод обратиться в клинику в кратчайшие сроки.
Некоторые состояния опасны, поэтому больной должен предоставить врачу исчерпывающую информацию о своем состоянии. Кроме сведений о сфере занятости, возрасте и вредных привычках, врачу нужно знать:
- когда появился дискомфорт;
- что этому предшествовало (стресс, физический труд, употребление лекарств, переохлаждение);
- как развиваются ощущения (начало развития, насколько видоизменились);
- характер боли (острая, колющая, режущая, жгучая, давящая, ноющая, слабая, тупая);
- есть ли другие симптомы (головокружение, кашель, тошнота, отхождение мокроты, нарушения стула, иррадиация ощущений).
Дискомфорт появляется в центре груди при заболеваниях дыхательной, сердечно-сосудистой и пищеварительной систем. При боли проводят комплексную диагностику:
- флюорографическое исследование или рентген легких (позволяет выявить туберкулез, пневмонию, легочные опухоли, плеврит, постороннее тела в дыхательных путях);
- электрокардиограмму в состоянии покоя и после нагрузки (необходима для диагностики ишемической болезни сердца, стенокардии);
- ультразвуковое обследование сердца и допплерографию (отражают состояние сердечных структур, целостность и проходимость основных сосудов);
- УЗИ органов пищеварения;
- МРТ и КТ (для комплексной оценки состояния всех органов грудной клетки).
После общего обследования пациента направляют к узкопрофильному специалисту. Может понадобиться консультация кардиолога, гастроэнтеролога, хирурга и пульмонолога. Каждый специалист может назначить дополнительные исследования. Чем раньше будет выявлена проблема и оказана квалифицированная помощь, тем больше шансов избавиться от боли навсегда.
Заболевания позвоночника
Болят кости грудной клетки посередине — какие причины бывают у женщин? Такое состояние может возникнуть вследствие многих факторов. Они выражаются травматизацией, когда нарушается целостность костной ткани, происходят воспалительные процессы и человек чувствует боль. Такое случается вследствие ударов, ушибов, различных травм, а также при трещинах и переломах.
Другим основанием артралгии считаются заболевания позвоночного столба. Поскольку он тесно связан с грудиной, то при его поражении, боль отдает в грудную клетку или наоборот.
В основном на проявление дискомфорта оказывают влияние следующие болезни позвоночника:
- Остеохондроз — тяжелая патология, определяющаяся выраженными симптомами, которые в основном появляются при физических нагрузках. В тяжелых случаях боли могут быть длительными и возникать даже при ходьбе, распространяясь на другие участки.
- Кифоз — является главной причиной, когда болит грудная клетка посередине у женщин. Обнаружить патологию можно при надавливании на пораженную область и с помощью инструментальных методов.
Определяется болезнь дегенеративными процессами костной и хрящевой ткани, вследствие чего у человека начинает появляться выступающая грудина. Лечение в таком случае возможно только на начальном этапе с помощью врача.
Принципы терапии, коррелирующиеся локализацией боли
Чтобы снять горение за грудиной нужно вылечить первопричину. Тогда жжение не будет вас беспокоить:
- ишемическая болезнь сердца, стенокардия требует нормализации уровня холестерина крови, препаратов, улучшающих работу сердца;
- неврозы – седативной терапии;
- гипертиреоз – нормализации функции щитовидной железы;
Чтобы адекватно пролечить пациента, нужен точный диагноз, который иногда ставится целым консилиумом врачей (настолько разнообразен характер жгущих ощущений, их локализация). Считается, что если:
- болит слева или посередине грудной клетки – это «говорит» сердце, нужно остановиться, отдохнуть, принять Нитроглицерин, открыть окно для притока воздуха, при повторных приступах – визит к кардиологу обязателен;
- если жжение разлитое, трудно дышать – срочно вызывайте Скорую, до ее приезда примите пару таблеток аспирина для профилактики инфаркта;
- если болит молочная железа, это связано с месячными, сопровождается выделениями из сосков – нужна консультация маммолога, чтобы не прозевать мастопатию с трансформацией в рак;
- кашель всегда предполагает рентгеновское обследование органов грудной клетки, что делать дальше – решает врач;
- длительный период восстановления после тяжелого соматического заболевания с периодическим горением в груди предполагает обращение к кардиологу, полное кардиологическое обследование (возможно речь идет о декомпенсации сердечно-сосудистой системы);
- внезапное, интенсивное, распирающее грудь жжение предполагает вызов Скорой (подозрение на расслоение аорты).
Как бы ни складывалась ситуация, прием анальгетиков запрещен до приезда врача.
Боль и жжение
Строение желудочно-кишечного тракта.
При желудочно-кишечных заболеваниях боли нередко наблюдаются и в центре грудной клетки (так называемые отраженные боли). В основном это желудочно-пищеводный рефлюкс, диафрагмальный абсцесс, язва желудка. Помимо болевых ощущений, они вызывают жжение, отдающееся за грудиной, частую отрыжку, иногда тошноту и рвоту.
Примечателен тот факт, что язвенная болезнь по своим симптомам может сильно напоминать приступы стенокардии. Бывали случаи, когда сами врачи попадались в эту ловушку и ставили неверный диагноз. В итоге назначенное лечение пациенту не помогало, и, пройдя повторное обследование, человек с удивлением узнавал, что сердце у него абсолютно здоровое
Поэтому здесь нужно обращать внимание на давление и частоту сердцебиения – при язве они в норме. Да и продолжительность болей будет намного дольше, чем при стенокардии
Профилактика инфаркта и стенокардии
Регулярно делайте зарядку, ходите пешком. Ни в коем случае не начинайте занятия спортом или физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу.
Поддерживайте оптимальный для вас вес.
Держите под контролем факторы риска атеросклероза, например, высокое артериальное давление, уровень холестерина, диабет.
Пациенты, страдающие диабетом, должны регулярно контролировать уровень сахара крови. Питайтесь регулярно.
Обязательно регулярно посещайте врача и проводите необходимые исследования. Любую проблему со здоровьем легче предотвратить или справиться с болезнью на ранних стадиях.
Когда необходимо идти к врачу
Не откладывая на завтра, следует обратиться к врачу, если установлено или предполагается, что боль вызывается разрывом аневризмы аорты. Проявляется это состояние жжением за грудиной, сердцебиением, отеком рук, головы.
Вызывать неотложку нужно при подозрении на инфаркт миокарда, когда режет в сердце, слева в груди, иррадиирует в левую сторону плечевого пояса.
Нужно помнить, что инфаркт может маскироваться заболеванием желудка и сопровождаться тошнотой, рвотой, болью в животе.
Записаться на прием к онкологу нужно, если есть признаки опухоли средостения. А при плеврите, бронхите у ребенка, когда дискомфорт ощущается на стороне поражения легких, отдает в бок и спину, сопровождается сильным жаром, не обойтись без вызова педиатра на дом.
Почему давит в грудной клетке во время беременности
В период вынашивания плода женщина нередко испытывает неприятные ощущения в виде сдавливания и боли в груди, затрудненного дыхания. Конечно, это может быть любое из перечисленных нами заболеваний, но существуют и типичные причины давления в грудной клетке, характерные для гестации. Чаще всего – это второй триместр, когда матка активно растет и начинает давить на все близлежащие органы, подпирает диафрагму, вызывая загрудинный дискомфорт.
Кроме того, причиной болей может стать изменение гормонального фона. Во время подготовки к родоразрешению увеличивается концентрация релаксина, который делает эластичнее связки, сухожилия, чтобы плод легче прошел по родовым путям. Но этот же гормон действует и на связки грудной клетки, вызывая чувство распирания, дискомфорта. После родов все приходит в норму.
Беременных беспокоит и изжога, от которой в груди не просто давит, горит. Это состояние тоже провоцирует увеличенная матка, давящая на желудок, смещающая его вверх, не дающая сомкнуться пищеводному сфинктеру.
Причины боли в груди: проблемы с сердцем
Хоть и симптом не всегда связан с сердцем, именно оно чаще всего вызывает болезненные ощущения в груди.
Ишемическая болезнь сердца (ИБС). Сопровождается закупоркой артерий, которые питают сердце. К сердечной мышце поступает меньше крови – возникает гипоксия и ишемия миокарда. Это вызывает жгучую и давящую боль, которая в медицине называется стенокардия. Стенокардия – это обратимое нарушение кровообращения сердца, не сопровождается отмиранием миокарда. Но это первый сигнал того, что в будущем возможен сердечный приступ.
Кардиалгия (сердечная боль) при приступе стенокардии распространяются на левую лопатку, плечо, кисть, челюсть и спину. Внезапная кардиалгия возникает при или после физической нагрузки, секса, волнения, возбуждения, переживаний страха. Симптом уходит во время отдыха.
Инфаркт миокарда. Это необратимые нарушения сердечной мышцы из-за остановки кровообращения в коронарных артериях. Клетки миокарда отмирают, а на их месте через 1–2 недели образуется рубец. При сердечном приступе боль в области сердца более выраженная и острая, нежели при стенокардии. Торакалгия локализуется слева или в центре груди и не проходит в спокойствии. Сердечный приступ сопровождается страхом смерти, потливостью, тошнотой, слабостью и дезориентацией.
Это неотложное состояние, которое требует врачебной помощи. Первый признак инфаркта – жгучая, давящая или сжимающая боль в груди, которая распространяется на левую лопатку, плечо, руку и спину. В отличие от стенокардии, торакалгия при инфаркте миокарда длится дольше 15 минут и не устраняются нитроглицерином. Если вы обнаружили эти симптомы, вызовите скорую помощь.
Миокардит. Это воспаление сердечной мышцы. Вдобавок к грудным болям, миокардит сопровождается лихорадкой, истощением, учащенным сердцебиением и перебоями дыхания. При воспалении миокарда коронарные артерии не закупориваются и сердце нормально кровоснабжается, однако боли в груди при миокардите могут напоминать сердечный приступ.
Перикардит. Это воспаление сердечного мешка, который защищает орган от механических повреждений и смещения. Болезнь провоцирует торакалгию, которая напоминают приступ стенокардии. Однако у перикардита есть особенности:
- боли возникают вдоль шеи и мышц плеча;
- боли могут быть острыми или ноющими;
- дискомфорт в груди усиливается на высоте вдоха, во время еды или лежа на спине.
Гипертрофическая кардиомиопатия. Это наследственная болезнь, которая вызывает чрезмерное утолщение сердечной мышцы. Иногда кардиомиопатия нарушает сердечный кровоток, но чаще провоцирует торакалгию и одышку при физической нагрузке. Когда сердечная мышца увеличивается до предела, возникает сердечная недостаточность. Сердцу требуется больше кислорода и энергии, чтобы выталкивать кровь в аорту и качать ее по большому кругу кровообращения. Гипертрофическая кардиомиопатия, кроме торакалгии, сопровождается головокружением, обмороками и усталостью.
Пролапс митрального клапана. Патология сопровождается тем, что сердечный клапан не может правильно закрыться: при сокращении мышц сердца он выпячивает в левое предсердие и часть крови стремится обратно в предсердие.
Пролапс митрального клапана проявляется болями в груди, учащенным сердцебиением и головокружением. Пролапс на начальной стадии развития не проявляется.
Расслоение коронарной артерии. Это смертельно опасное заболевание, при котором в коронарной артерии возникает диссекция – надрыв стенки сосуда с последующим кровоизлиянием и инфарктом миокарда. Расслоение вызывает сильную и острую торакалгию, которая переходит на спину, живот и в шею.
Диагностика причины дискомфорта
Исследование заключается в подробном сборе анамнеза, сдаче анализов и проведении диагностических манипуляций. На первом приеме у терапевта пациент подробно описывает характер боли, когда дискомфорт возникает, и в каком месте. Если неприятные ощущения ощущаются в области сердца, наблюдается слабость, повышение давления и усиление неприятных ощущений при физических нагрузках, пациента направляют на обследование к кардиологу.
Кардиолог может назначить ряд процедур:
- Электрокардиографию. С помощью этого прибора определяют скрытую тахикардию, аритмию, шумы в сердце. Если наблюдаются патологические нарушения в работе сердца по ЭКГ, то пациенту назначают проведение ЭХО.
- Эхокардиография – метод исследования с применением УЗИ аппарата. Врач кардиолог рассматривает работу сердца на аппарате, ищет структурные изменения органа. С помощью ЭХО можно измерить размеры, рассмотреть воспаление, утолщение стенок сосудов.
- Ангиография кровеносных сосудов. Простая процедура, позволяющая рентгенографическим способом рассмотреть стенки крупных артерий и вен. С помощью процедуры достоверно определяют наличие или отсутствие атеросклеротических изменений. Если кардиолог заподозрит по результатам ЭХО подобные изменения, то пациенту сразу же проведут ангиографию.
При жалобах на боль в грудной клетке, которые сопровождаются кашлем, кровохарканием, отделением секрета, одышкой или повышенной температурой тела, терапевт направит пациента к пульмонологу. Этот специалист может назначить ряд следующих процедур:
- Флюорографию. Это рентгенологический метод исследования грудной клетки и легких, позволяющий оценить грубые структурные изменения в легочной полости и сердце. На рентгеновском снимке видны очаги воспаления, точки поражения опухолью, утолщение плевральной пленки. Также можно заподозрить инфекционное поражение.
- При подозрении на воспаление легких дополнительное исследование – сдача общего анализа крови. Если наблюдается повышение лейкоцитов на фоне повышенной температуры, то больному ставят диагноз бронхит или пневмонию.
- Если диагноз не могут уточнить, то назначают МРТ. Магнитно-резонансная томография позволяет рассмотреть мельчайшие структурные изменения в пораженном органе с высокой точностью. Обычно для рассмотрения легочной ткани необходимо проводить МРТ с контрастом.
Если пациент жалуется на чувство жжения, боль в желудке или расстройство деятельности ЖКТ на фоне боли в груди, то его направляют к гастроэнтерологу. Этот специалист может назначить как ряд узконаправленных лабораторных анализов, так и специфические обследования желудочно-кишечного тракта, включая осмотр кишечника, определение кислотности желудочного сока, исследование активности ферментов, изучение содержимого каловых масс.
Общие неинвазивные исследовательские методы включают:
- УЗИ брюшной полости.
- МРТ внутренних органов.
- Компьютерную томографию.
При определении боли, связанной с проблемами опорно-двигательного аппарата, пациента направляют к неврологу, травматологу или ортопеду. В зависимости от поставленного диагноза, его подтверждают с помощью рентгенологического исследования, МРТ, КТ или УЗИ. Эти способы диагностики позволяют выявить травмы спины, ушибы, растяжения, грыжу, остеохондроз, протрузию, врожденные аномалии развития позвоночника, новообразования.
Межреберную невралгию подтверждают по ряду специфических симптомов, явно отличимых от сердечных расстройств и боли в спине травматического или дегенеративного характера. При болях в спине нужно симптоматическое лечение, направленное на снятие воспаления, нормализацию обменных процессов и возвращение полноценной двигательной активности. В остром периоде назначают НПВС, миорелаксанты, полный покой и витаминные инъекционные препараты. В период реабилитации требуется ЛФК и физиотерапия.
Мнение редакции
Боль в грудной клетке возникает по многим причинам. Отраженный дискомфорт может спровоцировать болезнь сердца, желудка или опорно-двигательного аппарата. Нередко неприятные ощущения появляются на фоне неврологических расстройств. При появлении подозрительных признаков необходимо как можно скорее обращаться к врачу.
Что делать, какие обследования необходимо пройти
Безусловно, при периодически возникающем дискомфорте в груди нужно обратиться к квалифицированному терапевту, кардиологу, пульмонологу и пройти назначенное обследование. Оно поможет уточнить диагноз и выявить причины боли.
Диагностирование заболевания начинается со сдачи крови на биохимию и общий анализ. Врач должен прослушать стетоскопом работу лёгких, после чего необходимо будет сделать флюорографию грудной клетки.
Может потребоваться сдача анализа на туберкулёз. Также потребуется УЗИ внутренних органов.
После получения и проведения анализа результатов, врач может назначить индивидуальные дополнительные исследования.
К какому врачу обратиться
Для начала следует обратиться к терапевту, который направит Вас на прохождение обследования. Параллельно стоит нанести визит к пульмонологу и кардиологу. После исключения возможных проблем с сердцем и лёгкими, нужно пройти обследование у гастроэнтеролога.
На приём нужно прийти с результатами УЗИ печени и желчевыводящих путей, желудка и двенадцатиперстной кишки.
Межпозвонковая грыжа
 Описание Межпозвонковая грыжа – это выпячивание содержимого межпозвоночного диска. Жидкость, находящаяся внутри диска, прорывается через оболочку и начинает давить на сосуды и нервы. Из-за этого возникает боль (давление на нервные корешки) и онемение (давление на сосуды, помеха для кровотока).
Описание Межпозвонковая грыжа – это выпячивание содержимого межпозвоночного диска. Жидкость, находящаяся внутри диска, прорывается через оболочку и начинает давить на сосуды и нервы. Из-за этого возникает боль (давление на нервные корешки) и онемение (давление на сосуды, помеха для кровотока).
Мнение экспертаФилимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.Чаще всего грыжи возникают в поясничном отделе, на грудной отдел приходится мало случаев.
Характер боли Если грыжа возникла в грудном отделе, на ранних стадиях пациент ощущает болевые ощущения только при ходьбе и наклонах. Боль – резкая, колющая. Основной очаг лежит в позвоночнике, но «прострелы» захватывают всю грудину по ребру, отходят в руки.Дополнительные симптомы Скованность движений, покалывания кожи, онемение рук.Кто и как диагностирует? Хирург, ортопед. Методы: КТ, МРТ.Лечение Традиционное и хирургическое. Традиционное заключается в снятии симптомов и замедлении развития грыжи за счет компенсаторных механизмов самого организма.
Какие органы расположены в грудной клетке?
К тупым болям в грудине зачастую приводят патологические состояния органов, находящихся в грудной клетке:
- симпатических, вегетативных нервов;
- лимфатической системы;
- трахеи, легких, бронхов;
- печени;
- грудной аорты, сердца;
- центрального пищевода;
- вилочковой железы.
Грудная клетка защищает эти органы от воздействия внешних факторов. Они подвергаются разнообразным болезням, сопровождающимися тупыми, ноющими болезненными ощущениями по центру груди.
Инфаркт с инсультами — причина почти 70% от всех смертей в мире. Семеро из десяти человек умирают из-за закупорки артерий сердца или мозга. Практически во всех случаях причина такого страшного конца одна — скачки давления из-за гипертонии. «Тихий убийца», как ее окрестили кардиологи, ежегодно забирает миллионы жизней.
Что делать когда «горит за грудиной»
Поскольку причин, вызывающих жжение в грудной клетке достаточно, то и устранение каждой из них индивидуально. Заниматься этим обязан врач. Но есть ситуации, когда самопомощь необходима.
Правила простые, но коррелируются локализацией, характером неприятных ощущений:
- жжение слева за грудиной предполагает поиск удобного положения, отдыха, таблетки Нитронга под язык. Резкая боль – повод для экстренного вызова Скорой;
- кашель с загрудинным дискомфортом требует рентгеновского снимка легких, консультации пульмонолога;
- астения после перенесенной инфекции или тяжелого заболевания с болями в области сердца делает обязательным посещение врача-кардиолога;
- жжение за грудиной при ходьбе – признак остеохондроза, повод для обращения к мануальному терапевту;
- если начинает печь сердце во время еды – признак эзофагита или гастрита, нужно посещение гастроэнтеролога (быстро снимет боль слабый раствор пищевой соды);
- тахикардия с загрудинными болями – симптом ВСД, нужна консультация специалиста по здоровому образу жизни;
- зудящая грудина – симптом аллергии;
- резкие кашлевые движения – бронхиальная астма в начале приступа.
Обычно такие явления наступают периодически, поэтому пациенты уже имеют схему медикаментозной терапии, способной купировать приступ.
Левосторонняя боль грудины
Как известно, с левой стороны грудины находится важный для жизни орган – сердце. Если пренебрегать возникающими симптомами этой области, последствия могут быть самыми разными.
Перикардит
Острая форма характеризуется сильной альгезией (болью), усиливающейся при дыхательных движениях. Обусловлено возникновение болевого синдрома раздражением плевры или нервных окончаний перикарда. Характер локализации может быть направлен на эпигастральную область или, наоборот, подниматься до левого плеча.
Стенокардия
Является следствием частых стрессов, физического перенапряжения. Боль слева имеет сжимающий характер с возможной иррадиацией в шею, руку с левой стороны, а также иногда мужчины отмечают онемение верхней конечности. Длительность боли грудины не превышаетминут. Она легко купируется после приема лекарственного препарата Нитроглицерина.
Миокардит
При воспалении миокарда болевые ощущения бывают давящими, ноющими, колющими, кроме того, может отмечаться слабость, одышка, аритмия.
Инфаркт миокарда
Также мужчины могут отмечать, что неприятные ощущения отдавали в нижнюю челюсть, живот или спину, а это приводило к постановке ошибочного диагноза. Другие случаи характеризуются тем, что чем больше поражена сердечная мышца, тем сильнее альгезия, характеризующаяся, как острая, жгучая и кинжальная, иррадиирующая на левую руку, чаще во внутреннюю ее поверхность.
Длительность болевого синдрома может достигать до нескольких часов. Отличие инфаркта от стенокардии выражено тем, что такой симптом не отступает после приема Нитроглицерина, поэтому требуется незамедлительный вызов скорой помощи.
Пороки сердца
Могут давать о себе знать в зависимости от того, какая именно патология присутствует. К примеру, при пролапсе митрального клапана чаще всего болит левая сторона, а при аортальной недостаточности выраженные боли могут беспокоить справа.
Также можно выделить еще некоторые кардиологические заболевания, которые могут спровоцировать развитие болевого синдрома:
- атеросклероз коронарных артерий;
- расслоение аневризмы аорты;
- гипертония 3 стадии;
- гипертрофическая кардиомиопатия;
- ревмокардит.
https://www.youtube.com/watch?v=f5zJZFJ111Q
Помимо сердечной мышцы, возникновение боли за грудиной слева или с правой стороны может иметь и другие причины происхождения.









