Немеют пальцы на руках: причины и лечение
Содержание:
- Какое лечение необходимо при онемении
- Взаимодействие с другими лекарственными средствами
- Склеродермия
- Лечение
- Онемение, которое не связано с заболеванием
- Неврит локтевого и срединного нерва
- Методы лечения онемения указательного пальца левой руки
- Туннельный синдром
- Могут ли дешевые таблетки от молочницы быть эффективными?
Какое лечение необходимо при онемении
Специалисты посоветуют, что делать, когда немеют пальцы рук. Если появилась подобная проблема, не рекомендуется заниматься самолечением. Только в больнице можно установить причину и получить эффективную помощь. Обращаться необходимо, в первую очередь, к участковому терапевту. Он даст направление к кардиологу, невропатологу, остеопату и другим специалистам.
В соответствии с предполагаемой причиной будут сделаны анализы крови на содержание магния, кальция, глюкозы в крови, а также рентген верхних конечностей или шейного отдела позвоночника. При подозрениях на поражение лучевого нерва проводятся специальные тесты на сгибание и разгибание. Если имеется такая патология, то при попытке сжимания пальцев в кулак человек не сможет полностью согнуть 4 и 5 пальцы.
Еще одним проверочным тестом является невозможность полноценного движения мизинцем при расположении руки ладонью вниз и плотном прилегании ее к поверхности.
Основными методами лечения при обнаружении онемения кистей рук являются:
- терапия с использованием лекарственных препаратов;
- мануальная терапия и лечебный массаж;
- проведение физиотерапевтических процедур;
- специальная гимнастика.
Медикаментозное лечение
Назначение препаратов зависит от причины снижения чувствительности пальцев.
При неврологических заболеваниях, например, используются нестероидные противовоспалительные средства (НПВС), такие как диклак, ибупрофен, кетонал. Они помогают снять боли и восстановить чувствительность пальцев. Такие препараты выпускаются в виде таблеток или растворов для внутримышечных инъекций.
Для устранения спазмов мышц, возникающих из-за смещения позвонков и сдавливания нервов, используется Мидокалм (препарат из группы миорелаксантов). Для улучшения состояния сосудов и нормализации кровообращения назначаются комплексы с витаминами группы В, такие как Комбилипен, Нейромультивит, Мильгамма, оказывающие также анальгезирующее действие.
Назначаются сосудорасширяющие средства (Коринфар, Амлодипин), а также препараты, улучшающие микроциркуляцию крови (Трентал, Вазонит). Неприятные ощущения при длительном онемении пальцев и возникновении болей в мышцах и суставах рук устраняют с помощью мазей, таких как Вольтарен, Фастум-гель, Диклофенак.
Мануальная терапия и массаж
Хотя в обеих методиках лечение производится путем воздействия руками на определенную область тела, между ними имеется существенное различие. Массаж производится путем поглаживания, растирания, точечного воздействия на мышцы с целью снятия напряжения.
Мануальная терапия — это разработка суставов, вправление позвонков, которое производится при остеохондрозе, смещении межпозвонковых дисков. Как правило, такие методы применяются в совокупности для устранения неврологических причин онемения пальцев конечностей.
Физиотерапия
Физиотерапевтические процедуры помогают восстановить кровообращение в тканях, устранить воспаление нервов и мышц. При лечении суставов, в частности, используется такой метод, как электрофорез с лидазой или преднизолоном. Для профилактики и лечения невралгии, артроза, гипертонии, облегчения симптомов при сахарном диабете применяется амплипульстерапия (процедура с использованием аппарата «Амплипульс», производящего электроток низкой частоты).
Используется лазерное и ультразвуковое лечение, магнитотерапия. Эффективным методом улучшения кровоснабжения и воздействия на нервные центры, управляющие мышцами кистей рук, является акупунктура.
Упражнения
Они помогут восстановить кровообращение, если пальцы рук немеют во время выполнения однообразных движений или долгого удерживания рук над головой.
Сжимают кулаки и совершают вращательные движения по часовой и против часовой стрелки. Размахивают руками, разводя их в стороны и сводя обратно (ударяя себя при этом по плечам с противоположной стороны). Выполняют вращение головой влево и вправо для улучшения кровотока и снятия напряжения в шейных мышцах, а также улучшения состояния верхнего отдела позвоночника.
Взаимодействие с другими лекарственными средствами
Склеродермия
Это тяжелая аутоиммунная болезнь, когда стенки сосудов, кожа, внутренние органы постепенно становятся более плотными, теряют свою эластичность и прекращают выполнять свои функции. Склеродермия не является наследственным заболеванием, однако у родственников человека с этим недугом все же больше шансов заболеть.
В большинстве случаев заболевание развивается у женщин среднего возраста — в 30-50 лет. В настоящее время неизвестны причины, провоцирующие склеродермию.
Проявляются следующие признаки склеродермии:
- происходит уплотнение кожи, оно начинается с пальцев рук;
- отмечается онемение и покалывание в пальцах;
- исчезают морщины на лице;
- появляются светлые и темные пятна на кожных покровах;
- уплотненные участки блестят;
- на коже появляются небольшие точечные кровоизлияния;
- болят суставы и мышцы;
- отмечается феномен Рейно;
- беспокоит одышка, дыхательная недостаточность нарастающая;
- нарушается пищеварение;
- ухудшается зрение;
- человек хрипнет, ему тяжело широко отрыть рот.
Диагностировать склеродермию можно визуально. Но для установления диагноза назначают проведение биохимического, общего анализа крови, а также анализа на аутоантитела.
Если диагноз сомнителен, проводят биопсию того участка тела, который был поражен.
Проводится симптоматическая терапия, чтобы снять основные симптомы заболевания.
Назначают противовоспалительные, мокроторазжижающие лекарства, а также стероиды, слабительные и др
К тому же важно придерживаться сбалансированной диеты, отказаться от курения и приема алкоголя. Нельзя работать в условиях холода, нужно вовремя обрабатывать все язвы и повреждения кожи
Спровоцировать онемение пальцев, связанное с поражениями нервов, могут любые болезни, связанные с аутоиммунными процессами. Поэтому в таких случаях нужно проконсультироваться с ревматологом.
Иногда неприятные ощущения в пальцах вызывают психологические проблемы. Поэтому при наличии не только этого симптома, но и других (потливости, учащения пульса, бессонницы, раздражения и др.) нужно обращаться к специалисту. Ведь депрессивное состояние требует правильного лечения.
Лечение
До назначения лечения необходима тщательная диагностика (занятие самолечением недопустимо). Терапия, вне зависимости от причин, включает:
- медикаментозные средства (таблетки, уколы, гели и мази);
- физиотерапию;
- ЛФК и массаж;
- хирургическое вмешательство.
Особенности лечения при болезни Рейно
Специалисты для консультации – сосудистый хирург, кардиолог.
Схема лечения:
- Медикаментозная терапия – сосудорасширяющие средства.
- Хирургическое вмешательство связано с удалением патологической нервной ткани, которая вызывает аномальное сокращение сосудов (симпатэктомия).
Прогноз относительно благоприятный (длительная фаза ремиссии).
Особенности лечения при синдроме карпального канала
Специалисты для консультации – невролог, хирург-травматолог.
Схема лечения:
- Медикаментозная терапия – нестероидные противовоспалительные средства, кортикостероиды, обезболивающие.
- Ортопедические приспособления (ортезы, повязки).
- Физиотерапия – фонофорез с нестероидными противовоспалительными средствами, лазеротерапия.
- Хирургическое вмешательство связано с рассечением связок, оказывающих давление на сосудисто-нервный пучок. Проводиться под проводниковой анестезией.
Прогноз благоприятный. Частота рецидивов 5–10%.
Особенности лечения при остеохондрозе
Специалисты для консультации – невролог, хирург-травматолог.
Схема включает следующие методы:
- Медикаментозная терапия – нестероидные противовоспалительные средства, хондропротекторы, бисфосфонаты.
- Физиотерапия – электрофорез, УВЧ, магнитотерапия, криотерапия.
- ЛФК и массаж.
- Хирургическое вмешательство – артроскопия, пункция, эндопротезирование.
Прогноз относительно благоприятный (патология чаще хроническая).
Особенности лечения при контрактуре Дюпюитрена
Специалист для консультации – хирург-травматолог, врач лучевой диагностики, невролог.
Схема лечения:
- Физиотерапия – электрофорез, магнитотерапия, рентгенологическое излучение.
- ЛФК и массаж.
- Инъекции коллагена (полухирургическое лечение).
- Хирургическое вмешательство – разделение контрактур (селективная фасциэктомия, чрескожная игольчатая фасциотомия). Может быть, как под общей, так и под местной анестезией.
Прогноз относительно благоприятный. Частота рецидивов после операции 30%.
Особенности лечения при рассеянном склерозе
Специалист для консультации – невролог, иммунолог, физиотерапевт. Рассеянный склероз не имеет установленной точной причины возникновения и характеризуется медленным планомерным и необратимым разрушением нервной ткани. Терапия этого заболевания будет зависеть от формы (ремитирующий, первично-прогрессирующий, вторично-прогрессирующий).
Схема лечения:
- Медикаментозная терапия – иммуносупрессоры, цитостатики, стероидные гормоны.
- ЛФК (в обязательном порядке).
- Физиотерапия – электромиостимуляция, магнитотерапия, электрофорез.
Лечение строго индивидуально и подлежит постоянной коррекции (крайне сложно подобрать).
Фаза обострения:
- Медикаментозная терапия основного заболевания – интерфероны (иммуномодуляторы), иммуноглобулин, кортикостероиды (пульс-терапия).
- Медикаментозная терапия сопутствующих болезней, вызванных лечением основного (поражение зрительного нерва, болевой синдром, расстройства кишечника) – болеутоляющие, ферменты, пробиотики.
Прогноз крайне неблагоприятный. Полного выздоровления нет. Лечение направлено на задержку прогрессирования.
Особенности лечения при синдроме Гийена-Барре
Специалист для консультации – невролог, кардиолог (в острой фазе показан немедленный перевод в отделение интенсивной терапии).
Приблизительная схема лечения:
- Медикаментозная терапия – иммуноглобулин, кортикостероиды, гепарин.
- Физиотерапия-магнитотерапия, парафиновые аппликации, электростимуляция.
- ЛФК и массаж.
- Анестезиологическое и хирургическое вмешательство – интубация с постановкой назогатрального зонда, плазмаферез.
Крайне серьезное заболевание с тяжелым нарушением сердечно-сосудистой и дыхательной системы (бульбарный паралич). Прогноз неблагоприятный.
Онемение, которое не связано с заболеванием
Пальцы могут неметь по физиологическим причинам, не связанным с болезнью. Каждый человек сталкивался с временной потерей чувствительности из-за неправильно выбранной позы для сна, долгого пребывания на морозе или удерживания рук в холодной воде. Неправильный образ жизни, алкоголизм, работа на вредном производстве и плохое питание также могут сказаться на самочувствии.
Отравление химическими веществами и тяжелыми металлами
Если человек трудится на производстве с вредными условиями труда и постоянно взаимодействует с вредными веществами, он может столкнуться с онемением пальцев. Симптом возникает из-за контактирования со свинцом, ртутью, агрессивными растворителями и другими химикатами. Нередко появляются опасные признаки, такие как нарушения сознания, проблемы с дыханием и пищеварением, требующие незамедлительного обращения в медицинское учреждение.
Влияние алкоголя
Лица, злоупотребляющие алкогольными напитками, нередко сталкиваются с невропатией.
В результате в организме нарушается процесс всасывания белковых соединений, тиамина, разрушаются нервные клетки. Проблемы с печенью влияют на нервно-мышечную передачу. Это и есть ответ на вопрос, почему немеют кисти рук и пальцы у алкоголиков.
Неправильный образ жизни
Если человек несбалансированно питается, мало двигается, имеет лишний вес, с большой долей вероятности у него появится неприятная симптоматика и обострятся хронические заболевания, сопровождающиеся отечностью. Важную роль играет соблюдение режима дня, сна и отдыха.
Дефицит витамина B1
Недостаток вещества в организме провоцирует неприятную симптоматику. При тяжелом дефиците витамина может развиваться болезнь бери-бери, нарушается функционирование нервной системы, поражаются сердце и сосуды. Заподозрить нехватку витамина B1 можно по следующим признакам:
- онемение пальцев рук и ног;
- мышечные судороги;
- бессонница, нарушения памяти;
- слабость в нижних конечностях;
- понижение артериального давления;
- обморочные состояния;
- проблемы с работой желудочно-кишечного тракта;
- мышечная атрофия.
Спровоцировать дефицит незаменимого вещества могут патологические процессы в организме и неправильное питание. Для устранения онемения врачи назначают препараты с витамином B
Важно устранить все провоцирующие факторы и скорректировать питание
В период ночного отдыха
Пальцы могут неметь исключительно во сне как по внутренним причинам (наличие хронических заболеваний), так и под воздействием внешних факторов. Возможные причины:
- тесная и неудобная одежда, наличие украшений, сдавливающих конечности и нарушающих кровоснабжение;
- неправильно выбранная поза для сна;
- сердечно-сосудистые заболевания в анамнезе;
- остеохондроз;
- сахарный диабет;
- синдром Рейно и другие патологии.
Неправильные положения тела
Если человек уснул в неправильной позе, возможно онемение пальцев и целых конечностей
Важно выбрать подходящее положение для сна, в противном случае руки потеряют чувствительность. Врачи не рекомендуют держать их под подушкой, сжимать кисти в кулаки, подкладывать под голову или ложиться на них всем телом
Неудобная подушка
Правильно подобранный аксессуар для сна способствует эффективному ночному отдыху и отсутствию неприятных проявлений, поскольку не приводит к сдавливанию сосудов. На полках магазинов представлено множество товаров, подбирать которые нужно в индивидуальном порядке
Важно обращать внимание на материал изготовления подушки, наполнение, степень жесткости, наличие ортопедического основания, эффект памяти
После сна
Потеря чувствительности пальцев после пробуждения чаще всего связана с неправильным положением во сне, однако может возникать и при наличии таких патологических процессов, как:
- сахарный диабет;
- остеохондроз;
- туннельный синдром;
- атеросклероз;
- болезни сердца и сосудов.
Организм будущей мамы претерпевает колоссальные изменения для вынашивания здорового ребенка, а также обеспечения его кислородом и питанием. Кровь в большем объеме локализуется в органах малого таза, в результате в других частях тела наблюдается ее дефицит. Чаще всего нехватку крови испытывают верхние конечности. По этой причине руки немеют, меняется их цвет и температура. Если онемение долго не проходит или усиливается, необходимо пройти тщательную диагностику, поскольку данный симптом может свидетельствовать о каком-либо заболевании.
Неврит локтевого и срединного нерва
Неврит – это воспаление нерва, возникшее в результате переохлаждения, инфекционных патологий, травм, нарушения кровообращения или недостатка витаминов в организме. Спровоцировать появление неврита могут и такие заболевания, как сахарный диабет, сбои в работе щитовидной железы, а также интоксикации различными ядовитыми веществами.

Расстройство чувствительности в иннервируемых нервом областях – один из основных симптомов неврита. При поражении локтевого либо срединного нерва правой конечности немеет безымянный палец на правой руке, и появляется ряд других признаков.
Воспалительный процесс в локтевом нерве бывает первичным и вторичным. Первичный неврит развивается независимо от других имеющихся заболеваний, и может возникать вследствие травмирующих механических действий – постоянной опоры локтем на край стола, рабочего станка и другие твердые поверхности.
Вторичный, или симптоматический, неврит является осложнением, возникающим на фоне:
- бурсита локтевого сустава;
- тендовагинита;
- синовита;
- деформирующего остеоартроза;
- травм;
- остеомы (доброкачественного новообразования кости).
При поражении нерва левой конечности пациент может ощущать, что онемел безымянный палец на левой руке, отсутствует чувствительность также в мизинце и половине среднего пальца. В близлежащих мышечных структурах начинает развиваться слабость, граничащая с атрофией. На определенных участках локтевого нерва возможно его сдавливание или ишемия по типу туннельного синдрома.
А еще советуем почитать:Туннельная невропатия локтевого нерва
Терапия неврита локтевого нерва включает применение следующих средств:
- антибиотиков;
- противовирусных препаратов;
- сосудорасширяющих лекарств;
- противовоспалительных и анальгетиков;
- противоотечных средств;
- витаминов группы В;
- антихолиэстеразных препаратов;
- биологически активных стимуляторов для ускорения регенерации поврежденных тканей.
При травматических невритах проводят обязательную иммобилизацию конечности.
Неврит срединного нерва невозможно не заметить, поскольку его начало характеризуется резкой и сильной болью в области предплечья, кисти и пальцев. Происходит онемение безымянного, большого, указательного и среднего пальцев, а также части ладони в данной зоне.
Характерной особенностью неврита срединного нерва является невозможность развернуть руку ладонью вниз, затруднение при сгибании кисти в лучезапястном суставе. Сгибание первых трех пальцев также невозможно. Налицо сходство с «обезьяньей лапой», когда большой палец располагается в одной плоскости с остальными пальцами. Это происходит из-за выраженной атрофии мышц, окружающих большой палец правой или левой руки.
Причинами появления неврита срединного нерва являются:
- травмы – ушибы, ранения, вывихи, переломы;
- воспалительные процессы в локтевом или лучезапястном суставе (артрит, артроз, бурсит);
- опухоли;
- посттравматические гематомы;
- эндокринные нарушения (сахарный диабет, акромегалия, гипотиреоз);
- суставные патологии – подагра, ревматизм.
Лечение невропатии срединного нерва начинается с устранения причины, и может включать такие мероприятия:
- дренирование гематомы;
- вправление вывиха;
- иссечение новообразования;
- купирование воспаления в суставах;
- коррекцию эндокринных нарушений;
- обеспечение покоя травмированной конечности.
Боль и воспаление снимают при помощи нестероидных противовоспалительных средств, в тяжелых случаях применяются кортикостероидные лекарства, а также инъекционные блокады.
Методы лечения онемения указательного пальца левой руки
1. Необходимо принимать специальный комплекс витаминов группы В в капсулах, также советуют использовать инъекции.
2. Восполнить недостаток кальция.
3. Принимать нестероидные противовоспалительные средства.
4. При болях советуют принимать анальгетики.
5. Улучшить проводимость нервов можно с помощью кремов, мазей.
6. Избавиться от симптоматики поможет массаж, лечебная гимнастика, физиотерапевтические процедуры.
7. Ввести в свой рацион питания овощи, зелень, фрукты.
8. Откажитесь от вредных привычек – алкоголя, курения.
9. Нельзя перетруждаться.
10. Избавиться от онемения помогут контрастные ванночки для рук. Сначала используется холодная, затем горячая вода.
11. Советуют натирать пальцы горячим оливковым маслом с черным перцем.
12. Эффективно при онемении использовать компресс с вареной картошкой, кашей.
Таким образом, указательный палец левой руки может неметь с разных причин
Важно вовремя выяснить ее, чтобы предотвратить тяжелые последствия. Обычное онемение, когда пропадает чувствительность пальцев и при этом слегка покалывает в подушечках, испытывал, наверное, каждый из нас
Проходит оно довольно быстро и не вызывает особого дискомфорта − просто было передавлено нервное окончание. Но если без видимых причин немеет указательный палец на левой руке, и это ощущается не неоднократно, стоит разобраться, почему так происходит
Обычное онемение, когда пропадает чувствительность пальцев и при этом слегка покалывает в подушечках, испытывал, наверное, каждый из нас. Проходит оно довольно быстро и не вызывает особого дискомфорта − просто было передавлено нервное окончание. Но если без видимых причин немеет указательный палец на левой руке, и это ощущается не неоднократно, стоит разобраться, почему так происходит.
Как проявляется онемение указательного пальца левой руки?
Как правило, такое явление начинает проявляться после 20-30 лет и в основном у женщин. Чаще всего немеет сам кончик указательного пальца на левой руке. Ощущения не очень приятные − боль, покалывание в подушечке пальца, чувство ползания мурашек, парестезия, палец как бы деревенеет.
Когда проявляется онемение указательного пальца левой руки?
Признаки онемения чаще появляются:
- после переохлаждения;
- после физических нагрузок;
- ночью или утром после сна;
- если долго работать за компьютером.
Причины онемения указательного пальца на левой руке
Онемение не бывает без причины, даже если по ощущениям ничего не происходит. Если палец потерял чувствительность ни с того ни с сего − это симптом запущенного заболевания. Рассмотрим, каковы же могут быть причины онемения указательного пальца левой руки − это, как правило, заболевания нервной системы, проблемы с позвоночником или нарушения кровообращения в организме:
- длительные нагрузки на шею и спину;
- межпозвоночные грыжи;
- деформация межпозвоночных дисков из-за травм;
- остеохондроз, спондилез, остеофитоз, протрузия С5-С6/С6-С7;
- осложнения протекания дистрофических процессов в шейной зоне;
- чрезмерные нагрузки на позвоночник и шею при активном занятии спортом;
- нарушение кровоснабжения в шейном отделе и в головном мозге − инсульты;
- ишемические проявления в конечности;
- нарушение кровоснабжения тканей, атеросклероз;
- туннельный синдром;
- полинейропатия;
- невропатия лучевого нерва;
- передавливание нервно-сосудистого сплетения;
- наличие стресса.
Если у вас появляются признаки патологического онемения, немедленно обращайтесь к врачу, иначе могут наступить следующие стадии:
- обездвижение;
- нарушение трофики;
- парез.
Лечение при онемении указательного пальца левой руки
Лечение можно начинать после того, как врач определит причину онемения. Для этого необходимо провести МРТ позвоночника в области шеи. С результатами обратиться к врачу-вертебрологу. Поскольку причины возникновения онемения разные, лечение назначается индивидуально. Общая терапия заключается в назначении таких процедур:
- лечебная гимнастика;
- массаж спины или шейного отдела позвоночника;
- общеукрепляющие медикаментозные препараты.
Туннельный синдром
Большая часть всех симптомов, характеризующихся онемением пальцев, связана с поражением костных или мышечных участков каналов, через которые проходят нервные стволы (локтевой, лучевой и запястный). Это могут быть травмы или болезни, перечисленные выше, которые приводят к сужению (ишемии) просвета каналов и сдавлению нерва.
Чрезмерные физические нагрузки провоцируют отекание тканей верхних конечностей и нарушение проводимости иннервации пальцев. Профессиональные привычки или вынужденное положение тела могут вызывать ущемления кончиков нервных волокон, что приводит к онемению пальцев. Например, согнутые в локтях руки на протяжении долгого времени приводят к поражению локтевого нерва и, как следствие, онемению мизинца и безымянного пальца. При онемении среднего пальца на правой руке причиной может быть негативное воздействие на область запястья, которое в скором будущем проявит себя воспалением лучевого нерва.
Нарушения в функциях шейного отдела позвоночника доставляют много болезненных хлопот. В силу различных физических причин происходит изменение формы и снижение эластичности тканей. При компрессионных влияниях на диски и мышцы этой части хребта ущемляются нервные окончания, что ведет к выраженным болевым ощущениям плечевого пояса, частичной потере работоспособности и значительному онемению пальцев как правой, так и левой руки. Если не вмешаться в такую ситуацию с помощью врача, можно получить атрофию мышц верхних конечностей.
Указательный палец правой руки немеет по причине возможных воспалительных процессов в локтевом суставе. Это может произойти вследствие артрита, ревматизма, различного рода травм. Разрушение сустава влечет за собой отек и необратимое нарушение иннервации пальцев. Человек становится инвалидом, так как в этом случае медицина практически бессильна. Только с помощью сложной и дорогостоящей операции можно вернуть частичную работоспособность. Курс терапевтических мероприятий при нарушении иннервации отделов верхних конечностей включает в себя следующее:
- введение противоотечных препаратов;
- обезболивание анестетиками;
- использование витаминов группы В для активизации нервных волокон;
- лечение основного заболевания, которое спровоцировало ущемление нерва;
- нестероидные противовоспалительные медикаменты (отлично себя зарекомендовали в данном случае);
- физиотерапевтические методы;
- в некоторых случаях проводятся оперативные вмешательства.
При своевременном обращении и правильном лечении исход болезни весьма благоприятен.
Могут ли дешевые таблетки от молочницы быть эффективными?
Фармакологические компании ежегодно выпускают значительное количество новых препаратов, цена на которые зависит от суммы затрат на выделение действующего вещества, проведения ряда клинических испытаний на животных и людях, оформление патента. Поэтому все, даже недорогие лекарственные средства, продающиеся в аптеке, имеют доказанную эффективность.
Лучшие недорогие и эффективные таблетки от молочницы представлены следующей пятеркой:
- «Нистатин».
- «Дифлюкан».
- «Микосист».
- «Кетоконазол».
- «Миконазол».
«Нистатин»
Нистатин относится к полиеновым антибиотикам с антимикотической активностью и имеет прямое влияние на дрожжеподобные грибки и аспергиллы. Оказывает фунгистатический эффект посредством повышения проницаемости клеточных стенок грибков, в последствии чего во внутрь поступает большое количество электролитов, и они разрушается.
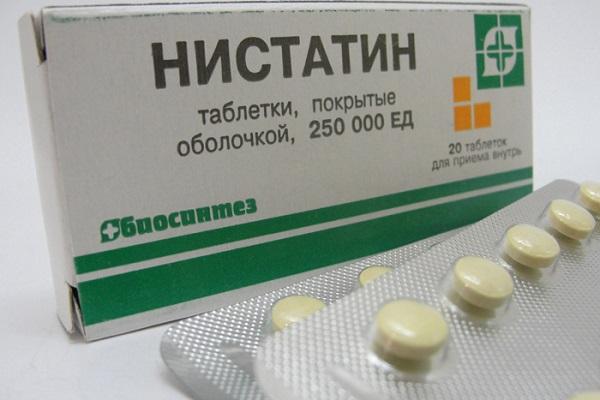
Применяют лекарство при острой и хронической молочнице, кандидозе кожных покровов и слизистых оболочек, в качестве предупреждения развития грибковой инфекции на фоне системного приема антибактериальных средств.
Назначается Нистатин по целой таблетке 3-4 раза в день длительностью в две недели. Принимают их во внутрь, запивая достаточным количеством воды и не разжевывая, в независимости от приемов пищи. Что касательно терапии хронической или рецидивирующей молочницы, то с помощью данных таблеток проводят аналогичные курсы через каждые 3 недели на протяжении 4-6 месяцев.
Противопоказан при:
- Индивидуальной непереносимости действующего вещества.
- Хронических заболеваниях печени.
- Язвенной болезни 12-перстной кишки или желудка.
- Остром панкреатите.
Большим плюсом является то, что препарат малотоксичен, к нему крайне медленно развивается привыкание, а цена в среднем составляет всего лишь 50 рублей за упаковку.
«Дифлюкан»
Главным действующим веществом Дифлюкана является флуконазол, который целенаправленно останавливает рост грибков и уничтожает их. Активен в отношении дерматофитов, плесневых грибов и дрожжеподобных грибов. Выпускается в 50 мг капсулах по 7 штук или порошке для приготовления суспензии.
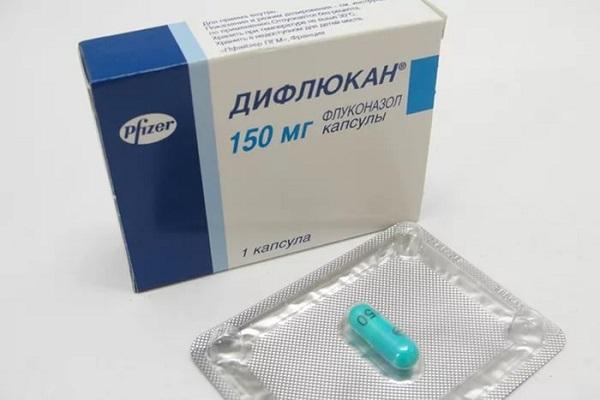
К показаниям относят:
- Влагалищный кандидоз, особенно на фоне приема антибиотиков.
- Отрубевидный лишай.
- Кандидоз полости рта, пищевода.
- Генитальный кандидоз у мужчин.
- Онихомикозы и т.д.
Как правило, необходимая терапевтическая доза подбирается лечащим врачом в индивидуальном порядке, что напрямую зависит от возраста пациента, наличия сопутствующей патологии и осложнений, степени тяжести заболевания.
Согласно официальной инструкции лечение молочницы у женщин или мужчин Дифлюканом обходится приемом одной таблетки единожды. Не рекомендуется к назначению пациентам с лактазной недостаточностью, дисфункцией почек или печени, наличием аллергических реакций на флуконазол в анамнезе. Препарат имеет хорошие отзывы и доступную стоимость – в среднем 220 рублей.
«Микосист»
Недорогие и самые эффективные таблетки от молочницы в своем арсенале имеют Микосист. Он относится к триазольным антимикотическим препаратам, которые избирательно ингибируют продукцию стеролов в грибковой клетке.
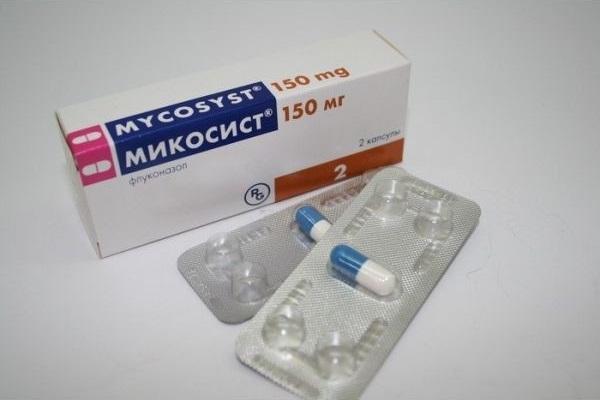
Применяется против трихофитии, криптококкокозов, микроспории и Кандиды Альбиканс. Основная форма выпуска – это капсулы по 50 мг, 100 и 150 мг.
Назначается при таких инфекциях:
- Генитальный и генерализованный кандидоз.
- Молочница полости рта и глотки.
- Глубокие и поверхностные кожные микозы.
- Криптококкозы.
В случае кандидозного вульвовагинита – однократно в дозе 150 мг. В качестве уменьшения частоты рецидивов болезни проводят такой курс один раз в месяц. Длительность противорецидивной терапии варьирует от 4-х до 12 месяцев. Микосист запрещен людям с высокой чувствительностью к компонентам, лактазной недостаточностью, одновременным приемом астемиозола и цизаприда, беременным и кормящим женщинам. Средняя стоимость капсул – 300 рублей.
«Кетоконазол»
Средство Кетоконазол также можно отнести к числу дешевых таблеток от молочницы для женщин. Имея широкий спектр воздействия, отлично останавливает рост грибков, способствует их разрушению посредством усиления проницаемости клеточной мембраны.
Среди показаний выделяют:
- Кандидоз мочеполовой сферы и кожи.
- Дермато- и онихомикозы.
- Заболевания, вызванные бластомицетами.
- Профилактика грибковых болезней на фоне сниженной иммунорезистентности организма.
Следуя инструкции, женщины должны принимать по одной или две таблетки дважды в день на протяжении 14 суток. Среди возможных побочных действий чаще всего наблюдается тошнота, иногда рвота, жидкий стул и головная боль.
Не следует использовать Кетоконазол беременным женщинам, с хронической почечной недостаточностью, одновременно с антацидами и холинолитиками. Несмотря на дешевую стоимость (порядка 100-150 рублей), в Интернете можно найти большое количество достойных и положительных отзывов об этом средстве при лечении молочницы.
«Миконазол»
Являясь производным имидазола, обладает как противогрибковым, так и антибактериальным действием. Наиболее чувствительны к этому препарату дрожжеподобные грибки и дерматомицеты. Аналогично Флуконазолу блокирует продукцию эргостерола в клетке грибка.
Назначается для эффективного лечения кандидозного вульвита или вульвовагинита, суперинфекции с грамположительными бактериями. Не применяется у лиц с дисфункцией печени и почек, возникновением аллергии на имидазол.
Вагинальные таблетки в количестве одной штуки вводят как можно глубже во влагалищную полость перед сном в течение двух недель
Важно то, что лечение следует продолжить после исчезновения жалоб еще несколько дней. Цена варьирует от 150 до 250 рублей









