Острый стеноз гортани
Содержание:
- Отдельные случаи
- Хронический стеноз гортани
- Условия хранения
- Как предотвратить стеноз гортани у детей и взрослых – профилактика
- Осложнения хронического стеноза гортани
- Причины хронического стеноза гортани
- Общие сведения
- Классификация
- Лечение стеноза гортани
- Причины стеноза гортани у детей и взрослых
- Методы лечения
- Симптомы стеноза гортани
- Общее лечение болезни
- Острая форма стеноза у взрослых
Отдельные случаи
Признаки стеноза гортани, вызванного вирусами и инфекциями, усиливаются постепенно. Сначала наблюдается симптоматика простудных заболеваний. У детей начинается насморк, повышается температура, развивается грубый кашель, который напоминает собачий лай. Заподозрить необходимость лечить стеноз гортани можно именно по своеобразному кашлю. Позднее у малышей возникает:
- Охриплость голоса,
- Частый плач,
- Затрудненное дыхание,
- Бледность или синюшность кожи,
- Проблемы с дыханием в лежачем положении.
Такие симптомы говорят о том, что срочно требуется помощь при стенозе гортани у детей. Родитель должен вызвать врача и предпринять временные меры для облегчения ситуации. То же самое делают в случае, если сужение произошло из-за воздействия инородного предмета. В таких случаях симптомы стеноза гортани у детей следующие: ребенок сразу начинает задыхаться, он инстинктивно пытается откашлять предмет, при этом кожа синеет из-за недостатка кислорода.

Ребенок при сужении гортани редко может описать, что с ним происходит, поэтому при нарушении дыхания, если оно частое, поверхностное, наблюдается одышка, следует срочно вызвать «скорую»
Хронический стеноз гортани
Благодаря постепенному развитию сужения голосовой щели при хроническом стенозе гортани, в отличие от острого стеноза гортани, успевают срабатывать механизмы, компенсирующие уменьшенное поступление воздуха на вдохе. В ответ на пониженное содержание кислорода в крови включаются гемодинамические, дыхательные, кровяные и тканевые приспособительные реакции организма.
Дыхательный компенсаторный механизм заключается в учащении и углублении дыхания, участия в нем вспомогательной мускулатуры. Гемодинамический механизм реализуется посредством увеличения числа сердечных сокращений, повышения сосудистого тонуса, вывода крови из депо, в результате чего увеличивается минутный объем кровотока и улучшается кровоснабжение жизненно важных органов. Кровяной приспособительный механизм характеризуется повышенной способностью гемоглобина к насыщению кислородом, усилением эритропоэза и выходом эритроцитов из селезенки. В основе тканевой приспособительной реакции лежит увеличение способности тканей поглощать кислород из крови, при необходимости частично переходить на анаэробный вид обмена веществ.
Условия хранения
Как предотвратить стеноз гортани у детей и взрослых – профилактика
Профилактика стеноза гортани состоит в:
- грамотном и своевременном лечении заболеваний, которые могут стать причиной сужения дыхательных путей;
- исключении травм шеи;
- своевременной диагностике и лечении инфекций верхних дыхательных путей;
- отказе от долгой интубации (не более 3 дней);
- строгом соблюдении сроков наложения трахеостомы;
- наблюдении у отоларинголога после операции на гортани;
- исключении вдыхания едкого дыма, попадания в дыхательные пути кислот и щелочей;
- проведении аллергенспецифической и иммунной терапии;
- отказе от контакта с аллергенами.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Осложнения хронического стеноза гортани
Недостаточность внешнего дыхания при хроническом стенозе гортани ведет к застойным явлениям и скоплению в дыхательных путях мокроты, что является причиной частых бронхитов и пневмоний. У пациентов с трахеостомой поступающий в трахею воздух не проходит процедуру согревания, увлажнения и биологической очистки, которая в норме осуществляется в верхних дыхательных путях. В результате у них часто возникают трахеиты и трахеобронхиты. Бронхиты при хроническом стенозе гортани имеют преимущественно хроническое течение. Воспалительные заболевания легких протекают в виде затяжной или застойной пневмонии, приводят к развитию бронхоэктатической болезни. Повышенная нагрузка на малый круг кровообращения и правые отделы сердца у пациентов с хроническим стенозом гортани ведет к развитию легочной гипертензии и формированию легочного сердца.
Причины хронического стеноза гортани
Причиной врожденного хронического стеноза могут стать аномалии развития гортани, сопровождающиеся сужением гортани или наличием в ней рубцовых мембран. Приобретенный хронический стеноз гортани возникает на фоне патологических процессов в гортани или соседних с ней областях, при которых происходит постепенное изменение морфологической структуры анатомических образований гортани или их прогрессирующее сдавление.
Приобретенный хронический стеноз гортани чаще всего бывает вызван двусторонним анкилозом перстне-черпаловидных суставов или нейропатическим парезом гортани. В свою очередь анкилозы перстне-черпаловидных суставов связаны с перенесенными инфекционными или травматическими артритами. Двусторонний нейропатический парез гортани, обуславливающий хронический стеноз гортани, может быть вызван двусторонним повреждением иннервирующих гортань нервов (при токсическом зобе, аутоиммунном тиреоидите, увеличении щитовидной железы в связи с йододефицитным заболеванием, дивертикулах и опухолях пищевода, двустороннем шейном лимфадените, проведении операций на щитовидной железе), их токсическим поражением (при различных отравлениях, сыпном или брюшном тифе, туберкулезе и др. инфекциях) или иметь центральное происхождение (при нейросифилисе, опухолях головного мозга, сирингомиелии, ботулизме, геморрагическом инсульте, ишемическом инсульте, тяжелой черепно-мозговой травме).
Причиной хронического стеноза гортани могут быть ее рубцовые изменения после травм, ожогов, длительного нахождения инородного тела в гортани. Хронический стеноз гортани возможен в результате прогрессирующего роста доброкачественной опухоли гортани, рака гортани, ее специфических заболеваний (сифилис, туберкулез, склерома).
Хронический стеноз гортани может иметь вторичный характер и развиваться после острого стеноза. Так, хронический стеноз гортани часто наблюдается в связи с нарушением техники выполнения трахеостомии. Например, при введении трахеостомической трубки через разрез первого кольца трахеи, а не 2-3-го, она касается перстневидного хряща и является причиной развития его хондроперихондрита, приводящего к стенозу. Неправильный подбор или ношение трахеостомической трубки в течение длительного времени также могут вызвать хронический стеноз гортани.
Общие сведения
Частым проявлением респираторной инфекции у детей двух-трех лет является острый стенозирующий ларингит, который обусловлен стенозом гортани. Стеноз внегрудных отделов дыхательных путей — это сужение отдела трахеи, находящегося вне грудной клетrи, и гортани. Наиболее часто встречается стеноз гортани, который и станет предметом сегодняшнего рассмотрения. Гортань — расширенная часть дыхательной трубки, верхняя часть которой открывается в глотку, а нижняя — в трахею. Надгортанник разграничивает гортань и глотку.
Остов гортани составляют три крупных хряща и три мелких, которые соединены связками. Коническая связка является самой крупной и имеет клиническое значение при проведении операции по ее рассечению (коникотомия) для обеспечения проходимости дыхательных путей. Она соединяет перстневидный и щитовидный хрящ гортани. Полость гортани напоминает песочные часы и делится на три отдела. Верхний, средний (область голосовых складок) и нижний — это подголосовое пространство, которое расширяется книзу и переходит в трахею.
Сужение может быть в любом отделе гортани или трахеи, может быть частичным или полным, но в любом случае это приводит к затруднению прохождения воздуха. Затруднение прохождения воздуха через суженные отделы респираторного тракта влечет нарушение аэродинамики в дыхательных путях и у человека возникает ощущение недостатка воздуха, и постоянная потребность увеличить глубину дыхания. У детей подголосовое пространство имеет рыхлый подслизистый слой, что благоприятствует развитию отека и сужения именно в этом месте.
 Стеноз гортани вызывается чаще всего ларинготрахеитом, инородными телами, эпиглотитом (воспаление надгортанника), увеличением аденоидов и небных миндалин. Воспалительная реакция в верхнем отделе дыхательного тракта чаще возникает в результате воздействия вирусов и бактерий, однако доминируют вирусы. Если до начала XX века причинами развития стенозов были бактериальные инфекции (дифтерия, сыпной тиф, скарлатина), то на сегодняшний день — это вирусные инфекции, а также состояние после интубации (постинтубационные стенозы).
Стеноз гортани вызывается чаще всего ларинготрахеитом, инородными телами, эпиглотитом (воспаление надгортанника), увеличением аденоидов и небных миндалин. Воспалительная реакция в верхнем отделе дыхательного тракта чаще возникает в результате воздействия вирусов и бактерий, однако доминируют вирусы. Если до начала XX века причинами развития стенозов были бактериальные инфекции (дифтерия, сыпной тиф, скарлатина), то на сегодняшний день — это вирусные инфекции, а также состояние после интубации (постинтубационные стенозы).
Классификация
Стандартная диагностическая классификация, которая преследует цель систематизации интерпретации данных о заболеваниях, предполагает разделение стеноза на группы по определенным классификационным признакам. Такое распределение необходимо для регистрации диагнозов в зависимости от этиологии развития болезней и назначения адекватного лечения. По происхождению все заболевания подразделяются на врожденные и приобретенные. Еще одной крупной классификационной группой является характер течения патологии:
- острый (характеризуется стремительным развитием, высоким риском летального исхода ввиду неспособности организма быстро адаптироваться к условиям отсутствия кислорода);
- подострый (прогрессирует быстро, но не стремительно, время развития составляет от 1 до 3 месяцев);
- затяжной или хронический стеноз гортани (постепенное развитие, умеренная выраженность симптоматики, организм успевает перестроиться к условиям дефицита воздуха);
- осложненный (приводит к нарушению работы других органов и систем).
Ввиду того, что сужение полой структуры может произойти на одном или нескольких участках трахеи и гортани, заболевание в зависимости от места локализации классифицируется на:
- ограниченный – протяженность суженной области составляет менее 2 см.;
- трахеальный (или протяженный) – сужение распространяется на трахею, участок сжатия составляет более 2 см.;
- голосовой щели – патологический процесс затрагивает только полое пространство между голосовыми складками, расположенными в передней части гортани;
- подголосового пространства – сжимается отдел гортани, расположенный в нижней ее части перед началом трахейной трубки;
- передние синехии (спайки) – локализация патологического сужения просвета наблюдается на передней части горла;
- синехии заднего отдела – просвет уменьшен на задней стенке;
- круговой (кольцевидное сужение) – происходит сокращение круговых мышц, окружающих определенный участок гортанной полости;
- тотальный – распространяется на все отделы верхней части дыхательного горла, происходит полное или почти полное заращение просвета.
Если ткани слизистой оболочки при развитии заболевания не претерпели изменений и не утратили способность к восстановлению – такой стеноз называется ограниченным, а при формировании рубцов, повреждении тканей, характер происходящих изменений является неблагоприятным и стриктура классифицируется, как распространенная. В зависимости от этиологии развития болезни выделяют следующие ее формы:
- рубцовый стеноз гортани (сужение происходит за счет образования рубцовой ткани на месте слизистой оболочки) – включает такие подвиды, как постинтубационный (формирование рубцов происходит вследствие длительной вынужденной интубации), посттравматический (причиной деформации ткани является травма), постинфекционный (развивается после перенесенных заболеваний инфекционной или воспалительной природы);
- опухолевый – катализатором болезни являются опухолевые новообразования, формирующиеся в области горла;
- паралитический – к развитию патологии приводит иннервация сосудов, снабжающих кровью гортань или трахею.
Приведенная классификация не является исчерпывающей ввиду многообразия возможных первоисточников проблемы. Так, например, если патология спровоцирована воспалительным процессом, классификация стеноза по характеру воспаления включает такие формы:
- катаральная;
- гнойная;
- фибриозная;
- геморрагическая;
- некротическая;
- герпетическая;
- смешанная.
Лечение стеноза гортани
Тактика назначаемого лечения патологии зависит от состояния больного, стадии и причины заболевания. Применяемые методы терапии включают:
- медикаментозные способы устранения симптоматики заболевания, которые зависят от провоцирующей причины;
- трахеотомию (при критических состояниях);
- интубацию (неинвазивная процедура расширения просвета с помощью специальной трубки);
- хирургическое вмешательство инструментальным методом или с помощью лазера (применяется для лечения хронической или врожденной формы);
- ингаляции с применением увлажненного кислорода;
- физиотерапевтические процедуры (тубус кварц, электрофорез).
Целью медикаментозной терапии является облегчение состояния пациента, устранение выраженных симптомов гипоксии. Основными назначаемыми лекарственными группами препаратов являются:
|
Группа |
Препараты |
Суточная дозировка, количество приемов в сутки (раз) |
Длительность курса, дней |
Способ применения |
|
Глюкокортикостероиды |
Преднизолон |
5-30 мг, 1 |
1-4 |
Внутривенно |
|
Гидрокортизон |
50-1500 мг, 1 |
Внутривенно, внутримышечно |
||
|
Дексаметазон |
До 80 мг 3-4 |
Внутривенно |
||
|
Антигистаминные |
Лоратадин |
10 мг, 1 |
2-7 |
Внутривенно |
|
Клемастин |
10 мг, 1 |
Внутривенно, внутримышечно |
||
|
Цетиризин |
5-10 мг, 1 |
Перорально |
||
|
Антибактериальные |
Цефиксим |
400 мг, 1-2 |
5-7 |
Внутрь |
|
Амоксициллин |
20-40 мг/кг, 3 |
5-7 |
Внутримышечно |
|
|
Цефуроксим |
750-1500 мг, 2-3 |
5-7 |
Перорально |
|
|
Нестероидные противовоспалительные средства, жаропонижающие |
Парацетомол |
10-15 мг/кг, 1-3 |
Единоразово |
Внутрь |
|
Ибупрофен |
10-30 мг/кг, 1-3 |
Единоразово |
Внутрь |
|
|
Кеторолак |
30-60 мг, 1-3 |
1-5 |
Внутримышечно |
|
|
Антихолинергические средства |
Атропин |
0,25-1, 1-2 |
3-5 |
Внутривенно, внутримышечно, перорально |
|
Бронхолитики |
Аминофиллин |
3-10 мг/кг, 2-3 |
3-5 |
Внутрь |
|
Транквилизаторы |
Диазепам |
5-30 мг, 1 |
3-7 |
Внутривенно |
Для снятия отечности при заболевании аллергического происхождения применяются антигистаминные средства. Лекарственные препараты должны обладать быстрым действием ввиду стремительного развития приступа и не вызывать побочных эффектов, усугубляющих состояние больного. Одним из эффективных медикаментов нового поколения является Левоцетиризин:
- название: Левоцетиризин;
- характеристика: антигистаминный препарат 2 поколения, относящийся к группе антагонистов гистамина, активное вещество левоцетиризина дигидрохлорид тормозит миграцию эозинофильных гранулоцитов (проаллергиков), за счет чего уменьшается проявление аллергической реакции, оказывает антиэкссудативное действие, лекарство способствует быстрому устранению отчетности, препарат может вызвать тошноту, сухость в ротовой полости, боль в эпигастральной области, кратковременное расстройство зрения;
- показания: аллергические реакции, ринит, крапивница идиопатическая, отек Квинке;
- противопоказания: беременность, лактационный период, непереносимость галактозы, детский возраст до 6 лет;
- способ применения: таблетки принимаются пероральным способом 1 раз в день, суточная доза составляет 5 мг (1 таблетка), время приема – утро (натощак или вместе с пищей);
- преимущества: отсутствие выраженного седативного эффекта, быстрое противоаллергическое действие;
- недостатки: наличие побочных эффектов.
Острый стеноз гортани требует быстрой медикаментозной помощи. Для снятия отечности применяются салуретики или осмотические диуретики. Препарат Фуросемид является одним из самых назначаемых средств во время приступов стриктуры, что объясняется его быстрым противоотечным действием:
- название: Фуросемид;
- характеристика: сильнодействующий салуретик, активное вещество лекарства, вступая в реакцию с ионами натрия и хлора, нарушает их реасорбцию, за счет чего увеличивается выведение калия, кальция и магния из организма, из побочных эффектов часторазвивающимися являются гипотензия, дегидратация, гипокалиемия, головокружение, судороги;
- показания: отечные синдромы разного происхождения, посттравматические отеки, интоксикации, отек легких;
- противопоказания: недостаточность почечной или печеночной функции, беременность (1 и 3 триместры), пониженный уровень калия, натрия в крови;
- способ применения: лекарство вводится парентерально (внутривенно или внутримышечно) 1-2 раза за сутки, максимальная суточная доза для взрослых составляет 240 мг, для детей – 6 мг на 1 кг веса;
- преимущества: быстронаступающий эффект;
- недостатки: противопоказан одновременный прием других лекарственных средств.
Причины стеноза гортани у детей и взрослых
Основная причина стеноза гортани – это реанимационные мероприятия (искусственная вентиляция легких). Также заболевание могут спровоцировать:
- черепно-мозговая травма (нарушается иннервация мышц гортани, возникает их паралич, обуславливающий возникновение стеноза);
- попадание в гортань инородных тел;
- проведение операции на гортани или ее ранение;
- опухоль щитовидной железы или средостения;
- протекающие с осложнениями заболевания верхних дыхательных путей (гнойное воспаление горла, ангина);
- аллергические реакции;
- термический/химический ожог гортани (попадание в дыхательные пути кислот, вдыхание едкого дыма);
- наличие новообразований;
- лучевая терапия;
- рубцы гортани.
Также стеноз гортани у взрослых могут вызывать осложнения таких инфекционных заболеваний, как сифилис и дифтерия.
Причины стеноза гортани у детей
У детей развитию стеноза способствуют анатомо-физиологические особенности гортани, поэтому симптомы болезни могут проявляться при аллергии или обычной простуде. Так, у них:
- гортань имеет воронкообразную форму (у взрослых – цилиндрическую);
- наиболее узкое место трубки – подсвязочное пространство, ограниченное перстневидным хрящом;
- в подсвязочном пространстве содержится большое количество желез, отвечающих за выработку слизи (с годами их становится все меньше);
- в зоне перстневидного хряща хорошо выражена подслизистая ткань;
- слизистая оболочка в подсвязочном пространстве покрыта цилиндрическим эпителием, при слущивании клеток которого обнажается значительный участок рефлексогенной зоны.
Лучшие врачи по лечению стеноза гортани
9.8
Лор (отоларинголог)
Антипова Юлия Александровна
Стаж 20
лет
Медицинский центр Столица на Ленинском, 90
г. Москва, Ленинский пр-т, д. 90
Проспект Вернадского
1.5 км
Медицинский центр Оранж клиник
г. Москва, Новоясеневский пр-т, д. 13, корп. 2
Ясенево
530 м
Новоясеневская
1.2 км
Битцевский парк
1.4 км
8 (495) 185-01-01
8 (499) 519-39-67
10
Лор (отоларинголог)
Врач высшей категории
Рахимов Рашид Тулкунович
Стаж 25
лет
Кандидат медицинских наук
Медцентр Медквадрат на Каширском ш.
г. Москва, Каширское ш., д. 74, стр. 1
Каширская
2.8 км
Каширская
3 км
8 (499) 519-35-25
9.6
Лор (отоларинголог)
Семёнова Елена Борисовна
Стаж 35
лет
Медцентр Столица на Бабушкинской
г. Москва, ул. Летчика Бабушкина, д. 48Б
Бабушкинская
1.5 км
8 (499) 519-36-01
9.4
Лор (отоларинголог)
Врач первой категории
Хашимов Азимджон Нарзуллоевич
Стаж 4
года
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
8 (495) 185-01-01
8 (499) 519-36-54
9.3
Лор (отоларинголог)
Врач высшей категории
Федцева Татьяна Борисовна
Стаж 36
лет
Медико-стоматологическая клиника SHIFA (ШИФА) м. Университет
г. Москва, Ломоносовский пр-т, д. 25, корп. 1
Университет
390 м
8 (499) 116-78-78
10
Лор (отоларинголог)
Врач высшей категории
Акулич Иван Иванович
Стаж 35
лет
Кандидат медицинских наук
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
Кропоткинская
1 км
Смоленская
1.3 км
8 (499) 519-39-10
8.8
Лор (отоларинголог)
Врач первой категории
Нурманбетова Камиля Эльманбетовна
Стаж 8
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-84
9.1
Лор (отоларинголог)
Зейналова Дженнет Феликсовна
Стаж 7
лет
Кандидат медицинских наук
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
8 (499) 519-36-54
9.2
Лор (отоларинголог)
Петлев Алексей Анатольевич
Стаж 32
года
Медицинский центр К+31 Петровские ворота
г. Москва, 1-й Колобовский пер., д. 4
Чеховская
690 м
Трубная
680 м
Цветной бульвар
730 м
8 (499) 519-34-15
9.7
Лор (отоларинголог)
Врач высшей категории
Профессор
Илькаева Екатерина Николаевна
Стаж 34
года
Доктор медицинских наук
Медицина для Вас
г. Москва, Краснопрудная, д. 30-34, стр. 1
Красносельская
230 м
Комсомольская
1 км
Комсомольская
1.3 км
8 (499) 116-77-20
Методы лечения
В современной клинической практике для лечения стеноза гортани используются консервативные методы, а также хирургические манипуляции. Самолечение народными средствами чрезвычайно опасно для жизни. Терапия народными методами может обострить аллергическую реакцию, а избавиться от патологии при этом не получится. Для облегчения состояния необходимо участие квалифицированного специалиста.
Неотложная помощь в домашних условиях

При подозрении на развитие стеноза следует вызвать специалистов — промедление может стоить человеку жизни
В случае острого и быстропрогрессирующего течения стеноза человеку необходимо оказать первую помощь. Алгоритм действий при этом будет следующим:
- Вызвать бригаду неотложной помощи.
- Обеспечить больного тёплым питьем.
- Открыть окна, обеспечив приток свежего воздуха.
- Максимально увлажнить воздух в помещении.
- Дать пострадавшему любой антигистаминный препарат в адекватной дозе.
- Использовать процедуру ингаляции для смягчения кашля и облегчения дыхания.
- Если позволяет состояние больного, помочь ему принять тёплую успокаивающую ванну в течение 8–10 минут.
- Транспортировку пациента осуществлять только под контролем врача с возможностью проведения трахеотомии.
Консервативная терапия
На компенсированной и частично компенсированной стадии стеноза применяется медикаментозная терапия. Назначение лекарств может произвести только врач. Учитывая причины патологического состояния и возраст пациента, специалист подберёт необходимые препараты и рассчитает правильную дозировку.
В качестве лечения отёка при стенозе, вызванного аллергией, назначаются:
- антигистаминные препараты (Эриус, Зодак);
- энтеросорбенты (Сорбекс, Смекта, Полисорб);
- глюкокортикоиды (Гидрокортизон, Преднизолон).
Для лечения бронхообструктного синдрома применяют:
- муколитики (Карбоцистеин, Амброксол);
- бронхолитики (Аминофиллин).
Для устранения инфекции и борьбы с воспалением и отёком слизистой назначают:
- антибактериальные средства (Цефазолин, Амоксициллин);
- спазмолитические средства (Спазган);
- антиконгестанты (Нафтизин).
Лекарственные средства на фото
- Спазган — комбинированное лекарственное средство с анальгетическим и спазмолитическим компонентом
- Амброксол — лекарственное средство, стимулирующее мукоцилиарную активность и оказывающее отхаркивающее действие
- Благодаря сосудосуживающему воздействию Нафтизина он в значительной мере облегчает носовое дыхание, устраняет очаг воспаления слизистой
- Амоксициллин — полусинтетический антибиотик широкого спектра действия
- Полисорб МП — универсальный активный сорбент
- Эриус является одним из наиболее эффективных и безопасных средств от аллергии
Хирургическое вмешательство

Трахеотомия спасёт пациента от удушья и позволит ему свободно дышать
На последних стадиях стеноза гортани врачи могут спасти жизнь человеку лишь с помощью хирургического вмешательства. Объем данного вмешательства индивидуален в каждом конкретном случае. На первом этапе, для восстановления дыхания, пациенту проводят трахеотомию — введение в трахею специальной трубки, облегчающей дыхание.
Операция выполняется под общим или местным наркозом, трахеостому вставляют в трахею, крепко фиксируют и оставляют не более чем на трое суток, после чего врачи иногда устанавливают временные функциональные протезы.
К другим методам оперативного вмешательства относят:
- тиреотомию — разрез хряща щитовидной железы, применяется при устранении инородного тела из гортани;
- крикотомию — вскрытие гортани с помощью разреза перстневидного хряща — это экстренный метод хирургии на последней стадии стеноза;
- иссечение рубцовой ткани и опухолей гортани при хроническом течении болезни;
- иссечение части голосовых связок при паралитической форме заболевания.
Симптомы стеноза гортани
Яркость клинической картины наступившего стеноза гортани зависит от таких факторов как:
- Возраст больного;
- Тяжесть основного заболевания (состояния);
- Степень выраженности закрытия дыхательного пути.
По их совокупности от минимальных проявлений, до потери сознания, выделяют четыре стадии стеноза гортани, последовательно сменяемых друг за другом в случае отсутствия медицинской помощи или отсутствию реакции организма больного на нее.

I стадия (компенсаторная)
Проявляется при минимальной степени препятствования проникновению воздуха в легкие на уровне гортани.
Признаки этой стадии в покое:
- Увеличение объема вдоха и выдоха при намечающемся урежении частоты дыхательных движений;
- Паузы между выдохом и вдохом сокращаются или отсутствуют вовсе;
- При измерении пульса в некоторых случаях можно отметить его замедление.
Но чаще всего обращает на себя внимание появление шумного дыхания, нехватки воздуха у ребенка при его физической активности и (или) психоэмоциональном возбуждении. При всем при этом, какой-либо дискомфорт больной не ощущает, внешние признаки кислородного голодания отсутствуют
При всем при этом, какой-либо дискомфорт больной не ощущает, внешние признаки кислородного голодания отсутствуют.
II стадия (субкомпенсаторная, стадия неполной компенсации)
- Нехватка воздуха при вдохе (инспираторная одышка) и шумное со свистом дыхание с локализацией звуков в гортани (стридор) начинают беспокоить уже в состоянии покоя.
- Дыхательные движения совершаются с задействием вспомогательной мускулатуры, что проявляется появлением надключичных и надгрудинной ямок при вдохе, с втяжением межреберных промежутков.
- В некоторых случаях наблюдается расширение крыльев носа (ноздрей) при вдохе.
- Ребёнок становится возбужденным, беспокойным, не может найти себе места, покрыт холодным потом.
- Имевшийся ранее кашель становится «лающим», отрывистым. Голос принимает осиплые оттенки.
- Артериальное давление может повышаться, пульс становится более частым.
- При выслушивании (аускультации) легких, определяются множественные сухие хрипы в различных отделах.
- Органы и ткани начинают страдать от нехватки кислорода, что у ребенка выражается синюшностью кожных покровов вокруг рта и общей бледностью.
III стадия (декомпенсация)
- Ребенок крайне возбужден. Дети старшего возраста могут становиться агрессивными.
- Для улучшения работы вспомогательных дыхательных мышц, больной ищет руками опору, держится за спинки стульев, стол, стену, запрокидывает голову при вдохе.
- При вдохе происходит втяжение грудины.
- Дыхание теряет свою ритмичность. Признаком истощения компенсаторных механизмов служат возникающие периоды прекращения дыхания (апное).
- Аускультативно дыхание ослабляется, появляются «немые» участки, где дыхание вообще не прослушивается.
- Пульс учащается, может становиться аритмичным или изменяться при вдохе (выдохе). Артериальное давление начинает понижаться.
- Кожа принимает синюшный оттенок (цианоз) на конечностях, который постепенно распространяется по всему телу.

IV стадия (терминальная) – удушье (асфиксия)
Характерный признак, отличающий эту стадию от предыдущей – потеря больным сознания
Крайне важно не принять эту ситуацию как «улучшение» самочувствие ребенка связанное с наступлением сна.
Температура тела снижается (повышенная падает до нормальных цифр, что может также вызвать ложное успокоение родителей).
Дыхание принимает поверхностный характер. Периоды апное учащаются, пока дыхание не останавливается полностью.
В некоторых случаях потеря сознания сопровождается появлением судорог, что позволяет родителям правильно расценить тяжесть состояния ребенка.
Пульс становится редким, переходит в остановку сердца
Артериальное давление не определяется.
Зрачки расширяются.
Наблюдается непроизвольная дефекация и отхождение мочи.
Кожа становится бледно-серой.
Общее лечение болезни
Если стеноз возникает у ребенка, тогда терапия должна проходить только под присмотром врача. Неокрепший организм тяжелее переносит болезнь, осложнения возникают гораздо чаще. Терапия состоит из таких методов:

- Прием лекарства. Препараты отлично помогают только на 1 и 2 стадии стеноза. Курс лечения и дозировку таблеток должен определить врач после диагностики;
- Операция. Если лечение таблетками не помогло, тогда нужно прибегать к оперативному вмешательству. Чаще всего операция необходима на 3 стадии стеноза;
- Использование лечебных процедур. Физиотерапия дает отличные результаты в лечении стеноза. Процедуры можно назначать детям, так как они практически не вызывают осложнений и не имеют противопоказаний;
- Лечебная гимнастика. Комплекс упражнений, назначенный врачом, помогает укрепить организм, снять негативные симптомы и оказать профилактику в заболевании.
Для каждого вида стеноза существует определенная терапия:
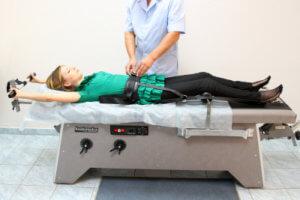
- Стеноз позвоночника. Врач назначает вытяжку позвоночного столба на 1 и 2 стадии заболевания. Для такой процедуры необходим специальный аппарат. Доверяйте лечение только специалисту, так как любое неверное движение может привести к осложнению стеноза. Можно посещать лечебный массаж, чтобы расслабить зажатые мышцы, снять боль и восстановить кровообращение. Чаще всего такие процедуры назначаются детям;
- Стеноз в сосудах. Врачи часто назначают удаление поврежденного тромба для быстрого лечения болезни. Однако такой метод не применяется для детей;
- Стеноз желудка. Используется процедура коррекции водного обмена. Данный курс лечения расширяет желудочные стенки и благотворно влияет на процесс пищеварения.
Все процедуры и препараты назначает специалист. Если заниматься самолечением, стеноз может начать еще больше прогрессировать. Это приводит к опасным осложнениям и даже к летальному исходу.
Острая форма стеноза у взрослых
Острый стеноз гортани развивается в короткие сроки, максимально в течение одного месяца. Его могут вызвать как заболевания различной этиологии, так и механические повреждения дыхательных путей.
Этиология сужения гортани

- травмы различного происхождения – механические нарушения целостности органа, химические и термические ожоги;
- острое воспаление – ларингит, который связан с сильным отеком, нагноением (абсцесс), инфильтрацией (флегмона);
- обострение хронических форм и вялотекущего воспаления (полипозный ларингит);
- попадание инородного тела в нижние дыхательные пути;
- острые инфекционные болезни – корь, дифтерия, тиф, скарлатина, малярия;
- острый отек как ответная реакция на сильный аллерген;
- системные заболевания, туберкулез, сифилис в третьей стадии.
Отличительные признаки стеноза
Симптомы стеноза гортани у взрослых зависят от причины его появления. Чаще всего они развиваются из-за травм, при которых повреждается слизистая органа и мышечный слой. Из-за инфицирования раны происходит нагноение и появляется отек. Гнойно-воспалительный процесс носит прогрессирующий характер. У пациентов развиваются два основных симптома – гипоксия (нехватка кислорода) и гиперкапния (избыток в организме углекислого газа).

Интенсивность симптомов при остром стенозе зависит от площади поражения, продолжительности патологического процесса, особенностей организма и его чувствительности к дефициту кислорода.
Острый стеноз гортани сопровождается сбоем иннервации (снабжение тканей нервными клетками). В результате у человека развиваются тяжелые функциональные расстройства:
- гипоксия на всех уровнях – ткани, клетки;
- изменение дыхательного цикла;
- нарушение легочной вентиляции.
Один из главных симптомов – одышка, которая бывает разной степени тяжести:
- 1 степень – легкая, бывает при физической активности;
- 2 степень – средней тяжести, возникает при незначительных физических нагрузках (ходьба, одевание, продолжительный разговор);
- 3 степень – тяжелая, одышка в состоянии покоя, во время нахождения пациента в горизонтальном положении.
Стадии патологического процесса

- Стадия компенсации. Дыхание глубокое и редкое. На фоне таких нарушений развивается брадикардия (замедленное сердцебиение). Просвет гортани и трахеи сужен на треть. Размер голосовой щели не превышает 8 мм, при норме от 16 до 24 мм (в зависимости от пола человека). В состоянии покоя пациент не испытывает недостаточности дыхания, одышка беспокоит только при физической активности.
- Стадия субкомпенсации. На этом этапе появляются явные проблемы с дыханием, у пациентов затруднен вдох – инспираторная одышка. К процессу дыхания подключается вспомогательная мускулатура. Дыхание шумное даже в состоянии покоя. Из-за гипоксии кожа становится бледной. При таком состоянии давление остается в норме или слегка повышается (периодически). Просвет гортани сужается на половину, голосовая щель уменьшается до 5 мм.
- Стадия декомпенсации. Дыхание частое и поверхностное, очень громкое и шумное. Человек принимает вынужденную позу в сидячем положении. Для обеспечения дыхательного процесса максимально задействованы гортань и другие органы дыхательной системы. Из-за нехватки кислорода кожа лица у больного приобретает синий оттенок, усиливается потоотделение. Фиксируются явные нарушения работы сердечно-сосудистой системы учащенное сердцебиение, повышенное артериальное давление, нитевидный пульс. Просвет трахеи в виде узкой щели, голосовая щель не превышает в размерах 3 мм.
- Асфиксия или удушье. Дыхание нерегулярное с продолжительными паузами между вдохами, или его полное отсутствие. Резкое угнетение работы сердца, пульс частый, его не всегда удается прощупать. На фоне спазма капилляров кожа приобретает бледный серый цвет. Развиваются такие опасные симптомы, свидетельствующие о тяжелых функциональных нарушениях внутренних органов – непроизвольное мочеиспускание или акт дефекации, выпучивание глазного яблока (экзофтальм), бессознательное состояние, остановка сердца. Просвет нижних отделов органов дыхания, а также размеры голосовой щели не более 1 мм.









