Атопический дерматит: кожа под угрозой
Содержание:
- Атопический дерматит у грудничка
- Антигистаминная терапия
- Типы дерматита
- Ответы на частые вопросы по атопическому дерматиту
- Правила ухода за кожей
- Грибковый дерматит
- Что такое атопический дерматит
- Диета при дерматите
- Рекомендации
- Признаки заболеваний у детей
- Симптомы дерматита
- Местные (топические) противовоспалительные лекарственные средства.
- Терапевтические мероприятия
- Как проявляется?
- Триггеры атопического дерматита
Атопический дерматит у грудничка
Атопический дерматит у грудничка считается одним из самых распространенных дерматозов с хроническим течением болезни у детей грудного возраста и старше. При атопическом дерматите наблюдается нарушение верхнего слоя эпидермиса кожного покрова, развивающееся в результате контактирования с конкретным раздражающим веществом. Почти в 70% случаев атопический дерматит проявляется на первых неделях жизни младенца. Многие мамы и папы могут спутать его с обычным диатезом, к тому же понаслушавшись «умных» бабушек, которые прошли через огонь, воду и медные трубы. Этот факт является основной причиной несвоевременного и невнимательного подхода к данному заболеванию.
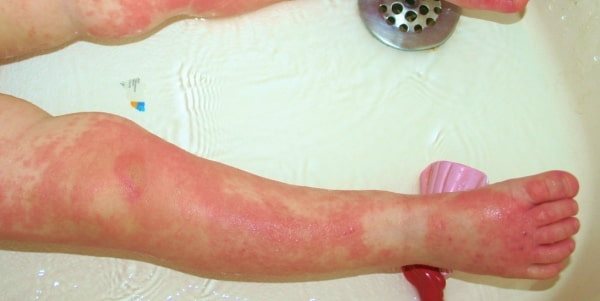
атопический дерматит у грудничка фото
К немалому сожалению, атопический дерматит в наибольшей степени передается наследственно: от родителей или ближайших родственников, которые в анамнезе имеют перенесенный дерматит аллергического генеза, нейродермит или крапивницу. Но зачастую атопический дерматит у грудничка передается ребенку от матери.
Психическое состояние малыша имеет также непосредственное отношение к возникновению или обострению данной формы дерматита. Потому как эмоциональные всплески и нагрузки в значительной степени усиливают выработку аллергенов в организме, которые намного быстрее ускоряют фактор развития атопического дерматита. Основными виновниками в возникновении данного дерматита являются различные аллергены, которые в последнее время очень и весьма распространены. К ним относятся: эпидермальные, бытовые, пищевые, бактериальные, грибковые и др.
Происхождение самого слова «атопия» с древнегреческого обозначает, как способность организма вырабатывать огромное количество специфического и общего иммуноглобулина. Потому и происходит так, что многие груднички являются заложниками этого вида дерматита, что обуславливает его развитие вследствие пищевых аллергий или реакций на лекарственные средства, в главную очередь, на антибиотики.
К важным пищевым раздражителям аллергической природы с большой смелостью можно отнести: яйца, молоко, мед, цитрусовые, арахис и пшеницу. К числу раздражающих факторов можно отнести еще ферменты, которые входят в состав большого количества ароматизаторов, духов, ополаскивателей и пр. Родителям малышей с данным дерматитом нужно внимательнее относится к выбору того или иного продукта. На продуктах подобного рода (к примеру, косметического средства) должно быть указано, что он является гипоаллергенным.
К проявлениям атопического дерматита можно отнести: покраснение кожи на щеках, сухость кожного покрова с признаками шелушения, трещины кожи в области покраснений, образование корочек в проблемных зонах, зуд, сыпь. Основным проявлением является дерматит на лице у грудничка. Главным образом на щеках. Такое покраснение на лице у грудничков может осложняться появлением желтых корочек, шелушения себорейного на бровях и на голове, лихенификации, трещин и постоянным зудом, что провоцирует малыша постоянно потирать пораженную область. Также эти высыпания могут наблюдаться в области предплечий и под коленями. Атопический дерматит может сопровождаться беспокойным сном и общей потерей массы тела.
Лечение атопического дерматита у грудничков сводится к достижению ремиссии. Для этого нужно устранить любые раздражающие факторы на организм малыша. Важным этапом в лечении считается соблюдение гипоаллергенной диеты. Если ребенок еще не получает прикорм, то нужно исключить аллергенные продукты из рациона кормящей матери
Также нужно уделить внимание одежде ребенка. Возникновение обострения атопического дерматита могут спровоцировать хлопчатобумажные и шерстяные ткани
Лекарственная терапия заключается в применении местных кортикостероидных мазей: Локоид, Адвантан, Афлодерм. Назначаются также антигистаминные препараты. Нужно обязательно учитывать возраст ребенка. При возникновении побочных эффектов от местной гормональной терапии стероидами, возможно назначение противовоспалительных кремов: Элидел – этот лекарственный препарат не всасывается в глубокие слои эпидермиса и может применяться у грудничков, но под строгим наблюдением врача. Антигистаминными препаратами можно назвать: Супрастин, Тавегил, Кларитин. Эти препараты уменьшают проявление зуда и раздражения.
Ни в коем случае не стоит заниматься самолечением, так как атопический дерматит у грудничка может присоединиться к вторичной бактериальной инфекции и привести к развитию осложнений с тяжелым течением.
Антигистаминная терапия
Чтобы блокировать вредное воздействие гистамина на больного, ему назначают специальные препараты, которые он принимает вовнутрь. В результате удается затормозить процесс воспаления кожных покровов. Процесс приема медикаментов может длиться довольно долго (от 14-ти дней до нескольких месяцев), при этом медикаменты можно комбинировать. Выделяют 3 поколения лекарств. 1-ое поколение самое мягкое по воздействию и организм легко к нему привыкает, а 2-ое и 3-е — уже более серьезные препараты, но у них больше побочных эффектов, хотя вместе с тем они и действуют дольше. К этим поколениям относят следующие препараты:
- 1-ое поколение. К нему относятся препараты, содержащие хлорфенамин, клемастин, прометазин, диметинден, мебгидролин;
- 2-ое поколение. К нему относятся препараты, содержащие азеластин, акривастин, эбасин, цетризин, лоратадин;
- 3-е поколение. К нему относятся препараты, содержащие сехифенадин, хифенадин, дезлоратадин, левоцетризин.
При лечении атопии использует антигистаминные средства в виде инъекционных растворов или таблеток.
 Помимо препаратов внутреннего назначения используют так же и препараты внешнего назначения, а именно:
Помимо препаратов внутреннего назначения используют так же и препараты внешнего назначения, а именно:
- питательные, смягчающие и лечебные мази на основе жиров;
- хорошо впитывающиеся крема на водяной основе;
- высокомолекулярные и низкомолекулярные гелеобразные смеси;
- антиэкссудативные пастообразные смеси;
- дезинфицирующие компрессы;
- растворы из растительного масла и воды или воды и спирта, для дезинфекции.
 Против воспаления и зуда хорошо помогают примочки из свинца и серебра, а также отвары лечебных трав. Почки березы, дубовая кора, грушевые листья, ромашки и соцветия иван-чая хорошо помогают заживить кожу и сбросить воспаление.
Против воспаления и зуда хорошо помогают примочки из свинца и серебра, а также отвары лечебных трав. Почки березы, дубовая кора, грушевые листья, ромашки и соцветия иван-чая хорошо помогают заживить кожу и сбросить воспаление.
Если имеет место утолщение кожи, то от этого хорошо помогают крема и мази с содержанием нафталанской нефти, серы, детги, ихтиолома. На начальном этапе лечения используют более слабые мази и крема, постепенно переходя к сильнодействующим.
Для более недопущения рецидивов в будущем больным атопией назначают диету.
Типы дерматита
Медицина делит дерматиты на три класса.
Атопический. Причины возникновения данного дерматита до конца не выяснены. Существует связь, при которой наличие у одного из родителей дерматита, гарантирует возникновение у ребенка атопического дерматита на 50%. У людей с таким типом кожного заболевания снижено количество белков, контролирующих содержание воды в дерме. Атопическом дерматитом часто болеют люди с такими заболеваниями, как бронхиальная астма, аллергия.
 Себорейный. Характеризуется образованием чешуйчатых пятен, перхоти, покраснения. Проявляется на спине и груди, часто развивается из такого заболевания как себорея. Заболевание может поражать мужчин и женщин, независимо от возраста.
Себорейный. Характеризуется образованием чешуйчатых пятен, перхоти, покраснения. Проявляется на спине и груди, часто развивается из такого заболевания как себорея. Заболевание может поражать мужчин и женщин, независимо от возраста.
 Контактный. Соприкосновение кожи с раздражающим агентом, это может быть моющее средство для посуды, порошок, резиновые перчатки. Кстати именно латекс становится причиной того, что у молодых женщин возникает дерматит на руках. Как правильно выбрать резиновые перчатки для уборки, чтобы через месяц не ходить к дерматологу, читайте личный опыт нашего автора здесь…
Контактный. Соприкосновение кожи с раздражающим агентом, это может быть моющее средство для посуды, порошок, резиновые перчатки. Кстати именно латекс становится причиной того, что у молодых женщин возникает дерматит на руках. Как правильно выбрать резиновые перчатки для уборки, чтобы через месяц не ходить к дерматологу, читайте личный опыт нашего автора здесь…
Контактный дерматит на руках, кроме лечения требует полностью исключить раздражающий фактор: не использовать порошок, пересмотреть рацион, провести диагностику ЖКХ.
Ответы на частые вопросы по атопическому дерматиту
Ответ:
Во-первых, мы не можем знать болячки всех наших предков.
Во-вторых, возможно, по каким-то причинам возникла новая мутация гена филаггрина именно у этого ребенка. В дальнейшем его потомки родятся с высокой вероятностью атопического дерматита.
Ответ:
Нет.
Аллергический дерматит может быть у любого человека, у которого есть повышенная чувствительность к какому-то веществу или продукту.
Аллергический дерматит возникает только при встрече с аллергеном.
Атопический дерматит – это генетическая особенность защитного барьера кожи, поэтому совсем необязательна встреча с аллергеном, чтобы возникло обострение. Иногда обычное купание в жесткой воде вызывает обострение.
При аллергическом дерматите виновник высыпаний — аллерген.
При атопическом дерматите виновник высыпаний – несовершенный защитный барьер кожи.
Ответ:
Да. У многих детей, у кого-то к 4-5 годам, у кого-то к школе, проявления атопического дерматита сходят на нет.
Ответ:
О порядке нанесения гормона и эмолента: сначала гормон, а через несколько минут эмолент (после того, как гормон всосался).
Но после купания лучше изменить порядок: пока еще кожа влажная, нанести эмолент, чтобы он удерживал влагу, а через несколько минут — гормон.
О порядке нанесения препарата Элидел и эмолента:
В инструкции сказано, что сначала Элидел, а потом сразу можно нанести смягчающее средство.
После купания: сначала эмолент, затем Элидел.
О порядке нанесения препарата Протопик и эмолента:
В инструкции читаем, что в течение 2 часов на участках кожи, на которые наносилась мазь Протопик, нельзя использовать смягчающие средства.
Ответ:
Обострения атопического дерматита в большинстве случаев не связаны с тем, что попадает в желудочно-кишечный тракт. Поэтому в рекомендациях по лечению атопического дерматита вы не найдете сорбентов.
Но если атопический дерматит сочетается с пищевой аллергией, и обострение случилось после употребления в пищу продукта-аллергена, применение сорбента оправдано.
Ответ:
Хотя многие врачи рекомендуют пробиотики при атопическом дерматите, на самом деле они не нужны. Ну, подумайте сами: как может пробиотик помочь в восстановлении нарушенного эпидермального барьера? Как он может повлиять на генетически обусловленную особенность иммунного ответа?
Никак.
Ответ:
Обязательно, только не совсем перед выходом, а минут за 40.
Вопрос 8:
Как правильно купать ребенка с атопическим дерматитом?
Ответ:
Врачи дают такие рекомендации:
- Купать при температуре 33-34 градуса не больше 10 минут.
- Смягчать воду специальными средствами для смягчения воды.
- Не пользоваться душем.
- Вместо губки — мягкая ткань.
- После купания тело не вытирать, а промокнуть полотенцем и сразу нанести эмолент.
Вопрос 9:
Почему атопический дерматит проходит на море, а потом опять появляется?
Потому что на море – минимум одежды, максимум влажности и частые погружения в воду. Кожа насыщается влагой. Ей хорошо, она счастлива и спокойно реагирует на триггеры, которые мы разбирали выше.
Помимо этого, благотворное действие оказывают ультрафиолетовые лучи.
В схемах лечения атопического дерматита врачи иногда назначают общее УФО.
Ответ:
Обязательно! Это позволит уменьшить потери кожей влаги, предупредить избыточную сухость кожи и все, что за этим последует.
Ответ:
На всю.
Ответ:
Нет, не оправдано. Во-первых, они сами могут быть триггерами и вызвать обострение. Во-вторых, череда еще больше сушит кожу.
Правила ухода за кожей
Огромное значение имеет уход за кожей при атопическом дерматите. При развитии подобных проявлений существует ряд ограничений и рекомендаций, которых следует придерживаться:
- При атопичной коже требуется ее увлажнение, поэтому водные процедуры следует выполнять ежедневно, но с учетом того парадоксального факта, что при длительном пребывании в воде (выше 37 градусов), такая кожа становится беззащитной. Такая особенность заболевания требует ограничения контакта с водой (не более 10 минут).
- Необходимо свести к минимуму присутствие в воде хлора, так как он является дополнительным раздражающим фактором воздействия на кожу. Для этого следует выполнить нехитрые манипуляции — вода должна отстояться в течение 2-2,5 часов и только после этого ее можно разбавить кипятком.
- При мытье не следует пользоваться мочалками и усиленно растирать тело. После мытья кожа не вытирается, а промокается махровым полотенцем, чтобы избежать травмирования кожи.
- Рекомендуется использовать средства, которые предназначены для этого вида кожи. Обычный увлажняющий крем, лосьоны и гели не годятся для таких пациентов, так как в этих препаратах присутствуют обезжиривающие компоненты.
При необходимости можно заменить воду влажными салфетками, пропитанными термальной водой.
Грибковый дерматит
Развивается по преимуществу у маленьких девочек. Локализуется в области половых органов и на ногах.
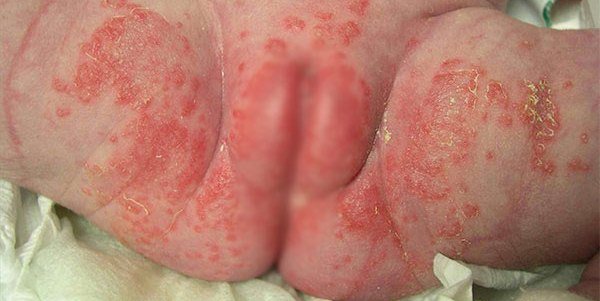
На фото видны ярко-красные высыпания, выраженная гиперемия кожного покрова и наружных половых органов, формирование желтоватых корок. Тем грибковый дерматит и отличается от всех остальных видов.
Триада симптомов должна насторожить родителей:
- выраженная гиперемия (малиновый цвет кожи);
- поражение половых органов;
- формирование желтоватых корок или папул, заполненных гнойным экссудатом.
Возможно становление беловатого налета на коже с неприятным, кисловато-гнилостным запахом.
Что такое атопический дерматит
Атопический дерматит – хроническое аллергическое воспалительное , сопровождающееся зудом.
Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
Фото: атопический дерматит у детей

Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диета при дерматите
При аллергических дерматитах специальная диета и рациональное питание входят в систему оздоровления пациента. Правильно организованное питание и гипоаллергенные продукты в рационе больного являются залогом непоступления в организм новых доз аллергенов. До визита к врачу необходимо самостоятельно определить минимальный перечень продуктов, которые можно употреблять без риска обострения аллергических реакций.
Продукты, часто вызывающие аллергию:
- Белковые – свинина, жирная говядина, молоко, яйцо куриное, рыба, морепродукты, икра, копчености, деликатесы, тушенка;
- Растительные – бобовые, квашеная капуста, маринованные овощи, все ягоды красного цвета, все тропические фрукты, грибы, сухофрукты (курага, изюм, финики, инжир);
- Напитки – сладкая газированная вода, йогурты с наполнителем, какао, кофе;
- Десерты – карамель, мармелад, шоколад, мед;
- Приправы, соусы (кетчуп, майонез, соевый соус), консервированные супы, и любые готовые продукты, содержащие красители, эмульгаторы, консерванты и прочие пищевые добавки
Среднеаллергенные продукты:
- Напитки – черный чай, соки из зеленых яблок, травяные отвары;
- Белковые – баранина, конина, кролик;
- Растительные – рожь, гречка, кукуруза, зеленые фрукты, картофель;
- Десерты – йогурты, муссы, творожки.
Низкоаллергенные продукты:
- Белковые – некоторые виды рыб (треска и морской окунь), нежирная телятина, субпродукты (печень, язык), нежирный творог, сливочное масло;
- Растительные – крупы (рис, перловка), салат зеленый, огурцы, кабачки, брюква, свежая капуста, шпинат, растительное масло, груши, крыжовник, белая черешня и белая смородина;
- Десерты – сухофрукты из сушеных груш и яблок, чернослив.
- Напитки – кисломолочные без добавления красителей, компоты из груш и яблок, отвары из ревеня, зеленый чай слабой концентрации, негазированная минеральная вода;
При дерматитах без аллергической нагрузки более важна правильная организация питания. Основной принцип – включение в рацион низкокалорийной легко усваиваемой пищи. Универсальных рекомендаций нет. Более подробно узнать о рекомендуемых лично вам продуктах можно у лечащего врача и диетолога.

Рекомендации
- Соблюдать гипоаллергенную диету (исключение алиментарных триггеров).
- Поддерживать в помещении температуру воздуха не выше +23 °C и относительную влажность не менее 60 %.
- Удалить источники пыли из комнаты больного (ковры, книги), минимум мебели. Ежедневная влажная уборка.
- Заменить перьевые, пуховые подушки и шерстяные одеяла на синтетические.
- Удалить очаги возможного образования плесени (швы в ванной, линолеум, обои).
- Удалить всех домашних животных (при невозможности — мыть животных еженедельно), удалить растения. Уничтожить насекомых (моль, тараканы).
- Ограничить или полностью прекратить использование различных раздражающих средств (стиральные порошки, синтетические моющие средства, растворители, клеи, лаки, краски и т. п.).
- Прекратить носить одежду из шерсти и синтетических материалов (или носить её только поверх хлопчатобумажной).
- Не принимать апи- и фитопрепараты.
- Ограничить интенсивные и чрезмерные физические нагрузки.
- Стараться не нервничать, нивелировать стрессовые ситуации.
- Не расчёсывать и не растирать кожу (у маленьких детей полный запрет расчёсывания может привести к психическим травмам).
- Применять для купания слабощелочное или индифферентное мыло (ланолиновое, детское) и высококачественные шампуни, не содержащие искусственных красителей, отдушек и консервантов.
- Использовать при купании мягкие мочалки из ткани.
- Использовать после ванны или душа смягчающий увлажняющий нейтральный крем для кожи (желательно с керамидами).
- Использовать гипоаллергенную косметику (подбор осуществляется только с дерматологом).
Признаки заболеваний у детей
У детей до 3 лет, клиническая картина атопического дерматита включает в себя:
- Симметричные высыпания на коже щек и лба, волосистой части головы, с экссудативным процессом и сильным зудом,
- Мокнущие участки кожи с образованием серозных корок и постепенным переходом поврежденных зон в здоровые.

К концу второго года жизни экссудация на лице становится менее выраженной, но возникают очаги лихенизации или утолщения кожи с одновременным усилением ее рисунка. Области проявления запястья и локтевые сгибы, лодыжки, бедра. В этот период от двухлетнего возраста до начала полового созревания заболевание при отсутствии лечения приобретает хронический характер, признаками которого являются:
- сухость и шелушение кожи,
- постоянный зуд,
- гиперпигментация вокруг глаз,
- дерматит на тыльной стороне кистей рук.
У подростков лихенизированных очагов возникает меньше, они расположены в основном на локтевых сгибах и в подколенной области.
Совместное течение бронхиальной астмы с дерматитом встречается у четверти детей-атопиков, а сочетание дерматита с ринитом в два раза чаще.
К признакам аллергического ринита у детей относятся:
- чихание, заложенность в носу.
- в носоглотке отечность слизистой, затруднение дыхания.
- слизистые и водянистые выделения из носа.
- в редких случаях евстахиит и зуд век.

Симптомы атопической бронхиальной астмы:
- Затрудненное дыхание (в виде приступов), ощущение удушья.
- Хрипы, свисты в груди.
- Приступы сухого кашля.
Симптомы дерматита
Для каждого из вышеперечисленных видов дерматита у взрослых определены характерные симптомы (см. фото). Но врачи выделяют и несколько общих признаков, которые будут характерны для каждого из существующих видов заболевания:
- Покраснение (эритема). Эритема – повышенное кровенаполнение дермальных капилляров. При острой форме наблюдают покраснение с нечеткими краями и припухлостью. Для хронического течения дерматита эритема не обязательна. При надавливании участок гиперемированной кожи на некоторое время бледнеет. Эритему не следует путать с геморрагией (кровоизлиянием под кожу). Геморрагия рассматривается, как отдельное проявление при кожных патологиях – геморрагический диатез;
- Зуд (пруриго). Интенсивность его зависит от силы раздражения кожных нервных окончаний. Несоответствие силы пруриго и кожных проявлений (сильный зуд при незначительных высыпаниях) является признаком аллергии при атопических дерматитах. При контактных дерматитах зуд в месте приложения патогена адекватен повреждению;
- Экссудация. При острых формах дерматита возможны экссудативные воспаления с обильным отделяемым. При хронических формах – лихенификация (утолщение участков кожи с грубым рисунком), трещины на коже и экскориации (саморасчесы);
- Шелушение кожи (десквамация). Патологическая десквамация обусловлена повышенной сухостью (ксерозом) кожи при дегидратации и недостаточности сальных желез. Десквамацию и ксероз отмечают при хронических дерматитах с аллергическими и воспалительными процессами.
- Высыпание (экзема). Морфология сыпи и её локализация типичны для конкретного дерматита. Наиболее частая локализация высыпаний – подвижные части тела (кожа над суставами), лицо, волосистая часть головы, бока туловища, паховая область.
Дополнительные симптомы имеют значение при дифференциальной диагностике конкретных дерматитов, выявляются при опросе, осмотре, лабораторных исследованиях и функциональных пробах.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе.
Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии.
При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик и\или противогрибковый препарат).
Терапевтические мероприятия
Ответ на вопрос, что такое атопичная кожа и какие существуют способы борьбы с этим заболеванием, можно получить при посещении квалифицированного дерматолога. Комплексное лечение выполняется при участии гастроэнтеролога, способного составить специальное меню, а также аллерголога, который может назначить ряд лабораторных анализов для получения более точной диагностики заболевания. При тяжелом развитии симптоматики, сопровождающейся поражением обширных участков кожи, требуется постоянное наблюдение дерматолога.
Достаточно часто фармацевтические препараты, позволяющие ухаживать за атопической кожей, содержат в своем составе кортикостероидные компоненты, способные вызывать серьезные побочные проявления, в том числе привыкание. Поэтому их использование должно согласовываться с лечащим врачом.
В первую очередь назначаются:
- антигистаминные средства (Супрастин, Диазолин, Лоратадин, Кларитин), так как основой клинической симптоматики атопического дерматита является воздействие определенных групп аллергенов. Эти препараты оказывают противоотечное и противовоспалительное воздействие;
- для ликвидации бактериального процесса, провоцирующего возникновение гнойной сыпи, могут быть назначены противобактериальные препараты (Фукорцин, Эритромицин, Тридерм, Пимафукорт);
- для усиления защитных сил организма рекомендуется прием иммуномодуляторов (Тималина, Лавомакса, Стекловидного тела, Интерферона);
- в тяжелых случаях (короткими курсами) назначаются кортикостероиды (Преднизолон, Гидрокортизон), снимающие воспалительный процесс и отеки тканей;
- для нормализации работы кишечника необходим прием пробиотиков (Лактобактерин, Бифидумбактерин, Колибактерин).

В начальной стадии кожных проявлений, для временного купирования наружных проявлений, положительное воздействие оказывают препараты местного назначения:
- Видестим – наружное средство, ускоряющее процессы эпителизации кожной ткани с помощью угнетения процесса дермокератинизации;
- Элидел – предназначен для снижения аллергической реакции при помощи подавления иммунной системы;
- Радевит – устраняет воспалительный процесс кожи в результате обострений диффузных нейродермитов и дерматоза;
- Скин-Кап — это средство обладает антипролиферативным, антимикробным и антимикозным воздействием;
- Тимоген – это наружное средство относится к группе иммуномодуляторов и рекомендуется к применению при гиперемии и воспалительном процессе при атопическом дерматите и контактных экземах.
Необходимо учитывать, что атопическая кожа сопровождается образованием воспалительных очагов с гнойными экссудатами на поверхности кожи, которые при отсутствии своевременной терапии способны распространяться на обширные участки кожи. Поэтому необходимо обязательная консультация с лечащим врачом.
Как проявляется?
Появлению первых признаков детского дерматита способствует употребление в пищу белков коровьего молока (обычно при введении смесей), а также яиц, цитрусовых, клубники, земляники, овсяной и других каш. Если малыш находится на грудном вскармливании, то диатез может проявиться как следствие употребления кормящей матерью этих продуктов. Реже сыпь возникает при носке одежды, выстиранной стиральным порошком.
Атопический дерматит протекает с обострениями и ремиссиями. Обострения кожных проявлений могут быть вызваны как нарушением диеты, так и резкой сменой погоды, сопутствующими заболеваниями, дисбактериозом, проведением прививок и т.д. В тоже время поездка на море может значительно улучшить состояние ребенка.
Самыми частыми проявлениями дерматитов у детей являются покраснение, сухость и шелушение щек (покраснение может уменьшаться или полностью исчезать при выходе на холод, а затем возобновляться). С раннего возраста у таких малышей могут отмечаться общая сухость кожи, долго не исчезающие опрелости в складках кожи, особенно в области промежности и ягодиц. На волосистой части головы формируется «молочная корочка», или гнейс (чешуйки, которые склеиваются секретом сальных желез). Могут развиваться различные сыпи, зудящие узелки, наполненные прозрачным содержимым (строфулюс), мокнущие участки кожи.
Таким детям свойственны также «географический» язык (на языке имеется налет, исчерченный разнообразными линиями), затяжные конъюнктивиты, риниты. ОРВИ нередко протекает у них с обструктивным синдромом (проблемы с дыхательными путями) или с ложным крупом (воспаление гортани), могут возникать проблемы со стулом (запоры или поносы). Масса тела часто нарастает неравномерно.
К концу второго года жизни проявления атопического дерматита у детей обычно смягчаются и постепенно исчезают, но у некоторых детей могут перерасти в серьезные аллергические заболевания, такие как бронхиальная астма, аллергический ринит
Именно поэтому крайне важно помочь маленькому организму пережить этот период с минимальным риском и выбраться из этого состояния
Лечение атопического дерматита
Даже при незначительных проявлениях дерматита нужно показать ребенка врачу. Врач может для лечения атопического дерматита у детей в тяжелых случаях прописать таблетки или уколы с антигистаминными препаратами, мазь с кортикостероидами, способные быстро подавить зуд и воспаление. В некоторых случаях врач может назначить лечение с помощью ультрафиолетового (УФ) излучения. А также прописать ребенку специальную диету при атопическом дерматите и/или, если ребенок находится на грудном вскармливании, назначить специальную диету для матери .
Хотя атопический дерматит является постоянной проблемой, есть меры, которые помогут контролировать его проявление:
-следует часто увлажнять кожу, при этом кремы работают лучше, чем лосьоны;
-избегать вещей, которые вызывают сыпь, таких как агрессивные моющие средства и любые другие раздражители, на которые у ребенка проявляется аллергия;
-предотвратить расчесывание с помощью надевания варежек на руки ребенка, можно покрыть сухой повязкой участки кожи с сыпью;
-применять лекарство, прописанное врачом;
-купать ребенка в теплой воде и в течение короткого времени;
-если это возможно, кормить грудью ребенка в течение по крайней мере 6 месяцев для укрепления иммунной системы.
Триггеры атопического дерматита
В результате дефекта эпидермального барьера кожа настолько чувствительна, что вызвать обострение могут самые разные факторы.
Перечислю основные:
- Жесткая вода.
- Сухой воздух.
- Перепады температур.
- Табачный дым.
- Мыло и обычные моющие средства (они повышают pH кожи, и она становится еще более чувствительной к различным повреждающим факторам).
- Шерстяная, синтетическая и просто жесткая одежда.
- Стиральный порошок, который остался на одежде или постельном белье после плохого прополаскивания.
- Различные добавки, входящие в состав наружных средств.
- Некоторые пищевые продукты (у 30% больных).
- Клещи домашней пыли.
- Шерсть домашних животных.
- Пыльца растений.
- Стресс (в основном, у взрослых).









