Мононуклеоз у детей симптомы и лечение
Содержание:
- Причина возникновения инфекционного мононуклеоза у детей и может ли заболеть ребенок, перенесший болезнь?
- Формы заболевания инфекционный мононуклеоз
- Причины возникновения
- Как лечить мононуклеоз у детей
- Пути передачи
- Меры устранения низкого расположения плаценты
- Инфекционный мононуклеоз, симптомы
- Как ещё диагностируют инфекционный мононуклеоз?
- Лечение
- Журнал
Причина возникновения инфекционного мононуклеоза у детей и может ли заболеть ребенок, перенесший болезнь?
Распространенной причиной возникновения инфекционного мононуклеоза у детей является ослабленный иммунитет. В случае нарушения клеточного и гуморального иммунитетов развивается суперинфекция и происходит наслоение вторичной инфекции.
Мононуклеоз не опасен для беременных женщин. Он не рискует беременностью или вызывает уродства у плода. Единственный риск состоит в том, что иммунная защита будущей матери падает и подвергается риску заражения.
Разве ребенок, после исцеления от мононуклеоза, развивает своего рода иммунитет
Да, однажды излеченный организм следит за прошлой инфекцией, развивая антитела
Однако важно подчеркнуть, что вирус может время от времени отдыхать и повторно активироваться, используя любое ослабление иммунной системы
Может ли снова заболеть ребенок, перенесший инфекционный мононуклеоз – один из вопросов, волнующих многих родителей. Специалисты отвечают, что болеют этим инфекционным заболеванием только раз, так как после первого заражения мононуклеозом у человека вырабатывается стойкий иммунитет к возбудителю. Некоторые медики придерживаются другого мнения, согласно которому человек болеет мононуклеозом лишь один раз: после заражения инфекцией он становится ее носителем на всю жизнь.
Ситуация аналогична ситуации с ветряной оспой: когда болезнь закончилась, вирус остается в организме и может снова оказаться причиной пожара святого Антония. Однако случаи «реактивации» вируса мононуклеоза гораздо реже, чем случаи ветряной оспы. Если у вас есть сильное подозрение на наличие мононуклеоза с контрактом, или если у вас был диагностирован семейный врач, который прописал вам только принудительный отдых, вам следует немедленно обратиться к врачу, если.
Формы заболевания инфекционный мононуклеоз
В медицине известно несколько классификаций мононуклеозной инфекции. В зависимости от проявления симптоматики выделяют такие формы болезни:
- манифестная – симптоматика проявляется в различной степени тяжести;
- субклиническая – какие-либо симптомы, характеризующие мононуклеоз, отсутствуют, обнаружить патологический процесс можно только в результате целенаправленного обследования.
По особенностям течения выделяют такие виды мононуклеоза:
Правильная терапия и лечение от мононуклеоза
Обратитесь к врачу, даже если мононуклеоз не был диагностирован, но присутствовал в течение как минимум 7 дней. Обычно никаких специальных процедур не требуется, кроме отдыха и самообслуживания дома. Большинство людей восстанавливаются после мононуклеоза через несколько недель. Но для некоторых это может занять несколько месяцев, прежде чем вы сможете восстановить нормальный уровень физической энергии. Этот период длительной усталости не коррелирует с синдромом хронической усталости.
В тяжелых случаях кортикостероиды могут использоваться для уменьшения отека горла, миндалин и селезенки. Этот тип лекарства также может уменьшить общую длину и тяжесть заболевания. В случае мононуклеоза единственным рекомендуемым лечением является отдых. Если у вас нет серьезных осложнений, для ускорения исцеления не назначаются никакие лекарства. Обычно вылечивают без проблем через несколько недель.
- гладкий;
- осложненный;
- неосложненный;
- затяжной.
Известный еще атипичный мононуклеоз, когда заболевание протекает с непривычной для этой инфекцией симптоматикой. Проявляется такая форма инфекции следующими признаками:
- выраженная желтуха;
- сильные мышечные боли;
- светобоязнь;
- боли в суставах;
- болезненные ощущения в груди;
- обширная кожная сыпь;
- сильный жар.
Такие, совсем нехарактерные признаки для вируса Эпштейна-Барра, удерживаются в течение длительного времени.
Вот несколько советов по облегчению симптомов мононуклеоза. Симптомы постепенно улучшаются через 2-3 недели. В течение месяца вы можете вернуться к обычной повседневной деятельности. Возможно, потребуется отрегулировать вашу работу в зависимости от времени, когда вы чувствуете себя более энергичным. Очевидно, как только вы почувствуете себя лучше, вы можете вернуться к своей рутине.
Но делайте это за степени и избегайте ремней: не переусердствуйте и не перегружайте себя. Нет лекарств для лечения мононуклеоза. Тем не менее, вы можете принимать лекарства для облегчения самых раздражающих симптомов. Противовирусные препараты не улучшают симптомы мононуклеоза и не сокращают продолжительность заболевания.
Причины возникновения
К развитию заболевания приводит герпетический вирус. Он имеет собственное название — Эпштейна — Барр. Любимая локализация для оказания своего губительного действия для данных вирусов — лимфоидно-ретикулярная ткань. Они активно поражают лимфатические узлы и селезенку. Проникая в организм, вирусы также могут вызывать повреждения внутренних органов.
Заражение болезнетворными микробами может быть разными способами:
- Контактно-бытовым. Чаще всего малыши заражаются при нарушении правил личной гигиены. Чужая посуда, особенно которая недостаточно хорошо обработана и предварительно очищена, может стать источником заражения. Мельчайшие компоненты слюны больного человека могут оставаться на тарелке или кружке довольно длительное время. Нарушая правила гигиены и употребляя пищу из одной и той же посуды с инфицированным человеком, можно легко заразиться.
- Воздушно-капельным. Довольно частый вариант передачи вирусов от больного ребенка к здоровому. Вирусы – это мельчайшие по размеру микроорганизмы. Они легко попадают в здоровый организм от носителя по воздуху. Обычно инфицирование происходит во время разговора, а также при чихании.


- Парентеральным. В детской практике этот вариант заражения встречается крайне редко. Он более характерен для взрослых. Инфицирование в этом случае возможно во время проведения различных хирургических операций или при переливании крови. Нарушение техники безопасности медицинских манипуляций приводит к заражению.
- Трансплацентарно. В этом случае источником инфекции для малыша является мама. Ребенок заражается от нее еще внутриутробно. Во время беременности инфицированная мама может передать вирусы, которые способны проникать через плаценту, своему малышу. Если у беременной женщины есть различные аномалии и патологии, связанные с плацентарной недостаточностью, то риск инфицирования малыша инфекционным мононуклеозом возрастает в несколько раз.
Развитию данного заболевания способствует сильное снижение иммунитета. Обычно это бывает после частых простудных заболеваний или в результате воздействия выраженного психоэмоционального стресса.

Обычно клинические признаки заболевания появляются у малышей старше одного года. У грудничков данная инфекционная патология встречается крайне редко. Такая особенность у них обусловлена наличием специфических пассивных иммуноглобулинов. Они защищают детский организм от различных инфекций, в том числе опасных герпес вирусов. Получают эти защитные иммуноглобулины малыши от мамы с материнским молоком во время грудных кормлений.
Многие родители задают вопросы о том, может ли ребенок болеть инфекционным мононуклеозом несколько раз в жизни. Мнения ученых и врачей разделяются. Некоторые специалисты считают, что после перенесенной болезни у малыша формируется стойкий иммунитет. Их оппоненты говорят о том, что герпес вирусы вылечить не получится. Микробы сохраняются в детском организме и могут оставаться там в течение всей жизни, а при снижении иммунитета заболевание может вернуться вновь.

Сколько же дней длится инкубационный период заболевания? Обычно он составляет от 4 дней до одного месяца. В это время ребенка практически ничего не беспокоит. Некоторые очень внимательные родители смогут заметить небольшие изменения в поведении малыша. Во время инкубационного периода у ребенка может наблюдаться некоторая медлительность и рассеянность внимания, иногда нарушается сон. Однако эти признаки настолько неярко проявляются, что не вызывают у пап и мам никакого беспокойства.
Как лечить мононуклеоз у детей
Возбудителем заболевания является вирус Эпштейна-Барр (ВЭБ), либо цитомегаловирус. Эффективных препаратов для подавления активности этих инфекционных агентов не существует, поэтому терапия направлена на облегчение симптомов и сокращение острого периода болезни. Инфекционный мононуклеоз у детей нужно лечить, подбирая препараты согласно возрастным ограничениям. Ни один из доступных методов не избавляет от присутствия данного вируса в организме. Переболевший человек остаётся носителем инфекции до конца жизни.
Общая схема лечения
Инфекционный мононуклеоз одновременно поражает разные органы и системы, поэтому борьба с ним требует комплексного подхода. Схема лечения обычно включает:
- постельный режим, покой;
- медикаментозное купирование симптомов (жаропонижающие, сосудосуживающие, антигистаминные препараты);
- специальную диету;
- укрепление и стимулирование иммунной системы;
- нормализацию и поддержание работы внутренних органов;
- при тяжёлых осложнениях может потребоваться хирургическое вмешательство (в частности, удаление селезёнки в случае её разрыва).
Острый период заболевания составляет 14-20 дней, у некоторых малышей он может длиться дольше. После завершения курса терапии наступает время реабилитации, она может продолжаться до года.
Медикаментозная терапия
Современная фармакология не располагает препаратами для уничтожения вируса-возбудителя мононуклеоза, однако позволяет облегчить состояние больного и ускорить выздоровление. В зависимости от индивидуальной клинической картины заболевания, для этих целей применяются:
- Жаропонижающие препараты на основе парацетамола или ибупрофена – при повышенной температуре.
- Витаминные комплексы для укрепления организма.
- Фурацилин, сода, лекарственные травы – для полоскания горла (чтобы снять воспаление и уменьшить боль).
- Сосудосуживающие капли при заложенности носа.
- Противоаллергические средства (в том числе глюкокортикостероиды) по показаниям. Они позволяют предотвратить бронхоспазм, справиться с кожными высыпаниями, уменьшить реакцию на токсины и лекарственные препараты.
- Чтобы стимулировать иммунитет организма, назначают «Анаферон», «Имудон», «Циклоферон» и другие иммуномодуляторы.
- В случае развития вторичной бактериальной инфекции, при наличии выраженного воспалительного процесса используют антибиотики.
- Для восстановления микрофлоры кишечника одновременно назначают пробиотики («Нормобакт», «Линекс», «Бифиформ»).
- Для защиты внутренних органов и улучшения их работы назначают средства с гепатопротекторным эффектом («Карсил») и желчегонные препараты.
Народная медицина
Народные методы лечения мононуклеоза у ребёнка могут дать хорошие результаты, но только как дополнение к основному курсу. Их применение необходимо согласовать с лечащим врачом. В составе комплексной терапии употребление травяных настоев ускоряет выздоровление и укрепляет защитные силы организма. Рекомендовано принимать отвары следующих растений:
- цветков календулы;
- тысячелистника;
- листьев мать-и-мачехи;
- цветков ромашки;
- череды;
- девясила;
- эхинацеи пурпурной.
Эффект основан на антибактериальных, иммуностимулирующих и общеукрепляющих свойствах этих трав. Заваривать их можно как по отдельности, так и в различных комбинациях
Важное требование – отсутствие аллергической реакции на компоненты растительного сбора
Пути передачи
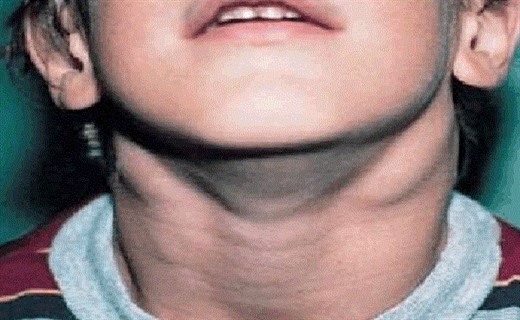
Как передается мононуклеоз детям? Вероятно, входными воротами возбудителя является область глоточного лимфатического кольца. Наиболее характерные клинические, гематологические и серологические признаки болезни обусловлены возникающей под влиянием вируса гиперплазией лимфоидной и ретикулогистиоцитарной ткани. В связи с этим наиболее постоянными симптомами являются увеличение лимфатических узлов, селезенки, печени, воспалительные явления в глотке.
Максимальная выраженность воспалительных явлений в зеве наступает через несколько дней от начала болезни; предполагается, что пленчатая или фолликулярно-лакунарная ангина формируется под влиянием вторичной бактериальной флоры. Не исключая такую возможность, более правильно считать, что у большинства больных детей ангина обусловлена воздействием вируса. Против бактериальной природы мононуклеарной ангины свидетельствует снижение щелочной фосфатазы нейтрофилов, тогда как в условиях бактериального воспаления она должна была бы повышаться.
Причины появления мононуклеоза
Наряду с указанными симптомами гиперплазия лимфоидной и ретикулярной ткани под воздействием возбудителя приводит к появлению в периферической крови большого числа лимфоцитов и атипичных мононуклеаров. Они отличаются повышенной митотической активностью и способностью к поглощению тимидина при ауторадиографии, а также высоким содержанием ДНК. В них также наблюдали феномены «простреленного (окончатого) ядра» и «кариотомии» (возникновение дополнительной ядерной частички наряду с основной массой ядра). Полагают, что указанные изменения возникают в мононуклеарах под влиянием вируса, тропного к лимфоидной и ретикулярной ткани.
Не исключено, что часть из них, циркулирующих в периферической крови больных инфекционным мононуклеозом, относится к числу иммунокомпетентных. Однако их доля в общей массе лейкоцитов, по-видимому, невелика, т.к. выраженные рибосомы и богатая эндоплазматическая сеть, так же как и осмиофильные включения, свидетельствующие об иммунологическом потенциале, отмечаются лишь в небольшой части клеток.
В сыворотке клеток больных детей с большим постоянством обнаруживаются гетерофильные антитела, участвующие в реакциях агглютинации и гемолиза с эритроцитами различных животных.
Предполагают, что возбудитель мононуклеоза имеет общий с эритроцитами ряда животных термостабильный антиген, называемый мононуклеозным антигеном (М-антиген). Эти данные имеют значение для обоснования серологических методов диагностики.
Летальные исходы исключительно редки. На аутопсии констатируют увеличение лимфатических узлов, селезенки, печени, воспалительные изменения в глотке. Гистологически отмечается универсальная гиперплазия ретикулярной ткани всех органов и систем, а также свойственная многим вирусным инфекциям диффузная или очаговая инфильтрация мононуклеарного характера. Пролиферация мононуклеарных клеток особенно сильно выражена в лимфоретикулярных органах: лимфатических узлах, миндалинах и селезенке. Обнаруживают ее также в печени, почках, нервной системе.
Меры устранения низкого расположения плаценты
Беременность – это радостное явление для каждой женщины, но, к сожалению, не всегда она протекает гладко, и могут возникнуть различные отклонения, в частности, расстояние до плаценты увеличено. Это означает, что плацента прикреплена к стенкам матки близко от ее шейки.
Такое патологическое состояние требует пристального внимания врачей и принятия, определенных мер:
- Обеспечение покоя.
- Ограничение физической активности, вплоть до постельного режима, при этом врач назначает препараты, которые способствуют уменьшению сократительной деятельности матки.
- Назначают и другие препараты для сохранения и нормального развития в целом плодного яйца, такие, как Утрожестан или Дюфастон.
Врач может назначить переливание крови для того, чтобы не допустить падения уровня гемоглобина. Также назначают препараты, которые позволяют укрепить стенки сосудов, половая жизнь, гимнастика при таком диагнозе полностью запрещена.
Низкое расположение плаценты подразделяется на несколько видов, например, нижний край плаценты едва касается канала шейки матки, при такой патологии женщина может родить ребенка естественным путем. Если плацента частично перекрывает канал шейки матки, то в этом случае врач назначает кесарево сечение. То же самое касается в случае полного перекрытия плацентой шейки матки плацентой. К счастью, далеко не у всех беременных такое состояние сохраняется до родов, так как происходит миграция плаценты, в связи с ростом плода, она приподнимается все выше и выше.
Инфекционный мононуклеоз, симптомы
Симптомы мононуклеоза у детей
До настоящего времени не разработаны методы специфической профилактики от заражения описываемым вирусом, поэтому если ребенку не удалось избежать контакта с зараженным, родителям нужно тщательно следить за состоянием ребенка на протяжении последующих 3 месяцев. При отсутствии появления в указанный срок признаков заболевания можно утверждать, что заражения либо не произошло, либо иммунитет подавил вирус и заражение протекало бессимптомно. Если же появились признаки общей интоксикации (повышенная температура, озноб, сыпь, слабость, увеличились лимфоузлы, то следует незамедлительно обратиться к педиатру или инфекционисту (к вопросу о том, какой врач лечит мононуклеоз).
Симптомы вируса Эпштейна-Барра у детей на начальной стадии заболевания включают общее недомогание, катаральные явления и слабость. Затем возникает першение в горле, субфебрильная температура, покраснение и отек слизистых ротоглотки, заложенность носа, увеличение миндалин. В ряде случаев встречается молниеносная форма развития инфекции, когда симптомы появляются внезапно, а их выраженность быстро усиливается (сонливость, лихорадка до 39 градусов в течение нескольких дней, озноб, усиленное потоотделение, слабость, боли в мышцах и горле, головная боль). Далее наступает период основных клинических проявлений инфекционного мононуклеоза, при котором наблюдается:
- увеличение в размерах печени и селезенки;
- сыпь на теле;
- зернистость и гиперемия окологлоточного кольца;
- общая интоксикация;
- увеличение лимфоузлов.
Сыпь при мононуклеозе, фото
Сыпь при мононуклеозе обычно появляется в начальном периоде заболевания, одновременно с лимфаденопатией и лихорадкой, и располагается на руках, лице, ногах, спине и животе в виде мелких красноватых пятен. Данное явление не сопровождается зудом и не требует лечения, оно проходит самостоятельно по мере выздоровления пациента. В случае, если у пациента, принимающего антибиотики, сыпь начала зудеть, это может указывать на развитие аллергии, так как при мононуклеозе кожная сыпь не чешется.
Самым важным симптомом описываемой инфекции считается полиаденит, возникающий из-за гиперплазии ткани лимфатического узла. Часто на миндалинах появляются островковые наложения светлого налета, который легко удаляется. Также увеличиваются периферические лимфоузлы, особенно шейные. При повороте головы в сторону они становятся достаточно заметными. Пальпация лимфоузлов чувствительна, но не болезненна. Реже увеличиваются абдоминальные лимфоузлы и, сдавливая регионарные нервы, они провоцируют развитие симптомокомплекса «острый живот». Данное явление способно привести к постановке неверного диагноза и проведению диагностической лапаротомии.
Симптомы мононуклеоза у взрослых
Вирусный мононуклеоз у лиц старше 25-30 лет практически не встречается, так как данная субпопуляция уже, как правило, имеет сформированный иммунитет к возбудителю заболевания. Симптомы вируса Эпштейна-Барра у взрослых, если заболевание все же развилось, ничем не отличаются от таковых у детей.
Гепатоспленомегалия у детей и взрослых
Как указывалось выше, для описываемого заболевания характерна гепатоспленомегалия. Печень и селезенка чрезвычайно чувствительны к вирусу, в результате увеличение печени и селезенки у ребенка и взрослого наблюдаются уже в первые дни болезни. Вообще причины гепатоспленомегалии у ребенка и взрослого включают разнообразные вирусные, онкологические заболевания, а также болезни крови и системную красную волчанку, поэтому в данной ситуации необходимо всестороннее обследование.
Симптомы больной селезенки у человека:
- увеличение размеров органа, которое можно выявить при пальпации и УЗИ;
- болезненность, чувство тяжести и дискомфорт в левых отделах живота.
Болезнь селезенки провоцирует ее увеличение настолько, что паренхима органа способна разорвать собственную капсулу. Первые 15-30 дней наблюдается непрерывное увеличение размеров печени и селезенки, а когда температура тела нормализуется, происходит возвращение их размеров к нормальным показателям.
Симптомы разрыва селезенки у взрослых и детей, основанные на анализе историй болезней пациентов:
- потемнение в глазах;
- тошнота и рвота;
- вспышки света;
- слабость;
- головокружение;
- усиливающаяся абдоминальная боль разлитого характера.
Чем лечить селезенку?
При увеличении селезенки показано ограничение физических нагрузок и постельный режим. Если все же был диагностирован разрыв органа, то необходимо срочное его удаление.
Как ещё диагностируют инфекционный мононуклеоз?
При внедрении болезнетворного агента в лимфоцит, он начинает производить множество неспецифичных антител, синтезируя всё, что умеет, в том числе ревматоидный фактор и холодовой иммуноглобулин. Эти продукты, называемые гетерофильные антитела Пауля-Буннеля тоже участвуют в диагностике, полностью исчезнут они через полгода или раньше.
При повышении их уровня до 1: 224 инфекционный мононуклеоз у половины пациентов подтверждается в первые две недели болезни, к концу месяца они выявляются почти у всех. Если при первом обследовании их не нашли, то исследование повторяют через неделю.
Специалисты «Медицина 24/7» проведут обследование, в кратчайший срок выявят основную причину патологии и поставят правильный диагноз.
Лечение
Лечить инфекционный мононуклеоз следует сразу же, как появились первые клинические признаки. Запоздалая терапия лишь способствует развитию осложнений в дальнейшем. Цель лечения: устранить все неблагоприятные симптомы заболевания, а также предупредить возможное вторичное инфицирование бактериальной инфекцией.
Госпитализация ребенка в стационар проводится с учетом строгих показаний. Все малыши, имеющие выраженные симптомы интоксикации, лихорадку, с угрозой развития различных осложнений, обязательно доставляются в отделение больницы. Лечение в домашних условиях для них недопустимо. Решение о госпитализации принимает лечащий врач после осмотра ребенка и проведения обследования.
В лечении заболевания применяются:
- Немедикаментозные средства. К ним относятся: соблюдение постельного режима во время острого периода заболевания и лечебное питание. Режим дня для больного ребенка следует четко планировать. Малыш должен обязательно спать в дневное время не менее трех часов. Отзывы родителей свидетельствуют о том, что соблюдение диеты и правильного режима дня помогают крохе быстрее выздороветь и существенно улучшают самочувствие ребенка.
- Местное лечение. Для его проведения используются различные полоскания. В качестве лекарственных средств можно использовать раствор фурацилина, питьевой соды, а также различные травы (шалфей, календула, ромашка). Проводить полоскания следует через 30-40 минут до или после приема пищи. Все растворы и отвары для этих процедур должны быть комфортной, теплой температуры.
- Антигистаминные средства. Они помогают устранять выраженный отек тканей, устраняют воспаление и способствуют нормализации размеров лимфатических узлов. В качестве антигистаминных средств используются: , Супрастин, Перитол, и другие. Назначаются препараты на курсовой прием. Дозировка, кратность и длительность лечения устанавливает лечащий врач.
- Жаропонижающие. Помогают нормализовать повышенную температуру тела. Длительность приема данных лекарственных средств обязательно обсуждается с лечащим врачом, так как при длительном употреблении они могут вызывать многочисленные побочные действия. В детской практике применяются лекарства на основе парацетамола или ибупрофена.
- Антибактериальная терапия. Назначается только в случае присоединения бактериальной инфекции. Выбор антибиотика зависит от возбудителя, который вызвал инфекцию. В настоящее время врачи отдают предпочтение современным антибактериальным средствам, обладающим широким спектром действия. Препараты пенициллина у малышей стараются не применять, так как прием данных лекарств сопровождается развитием многочисленных побочных действий.
- Гормональные препараты. В основном используются лекарственные средства на основе преднизолона или дексаметазона. Применяются короткими курсами, до 3-4 дней. Средняя дозировка на курс составляет 1-1.5 мг/кг и рассчитывается индивидуально лечащим врачом. Самостоятельное использование гормонов недопустимо! Средства применяются только после назначения лечащего врача.
- Поливитаминные комплексы. Входящие в состав данных лекарственных средств биологически активные компоненты способствуют улучшению течения заболевания, а также помогают малышу скорее выздороветь от инфекции. Принимать витамины следует несколько месяцев. Обычно курс поливитаминной терапии составляет 60-90 дней.
- Хирургическое лечение. Назначается при опасности разрывах селезенки. Такие операции проводятся исключительно по жизненным показаниям.
Важно отметить, что в настоящее время специфического противовирусного лечения против инфекционного мононуклеоза не существуют. Противовирусные средства могут оказывать лишь косвенное действие на вирусы Эпштейна — Барра
К полному излечению от вирусной инфекции прием данных лекарственных препаратов, к сожалению, не приводит. В основном терапия заболевания симптоматическая и патогенетическая.
При развитии осложнений назначаются антибиотики и гормональные средства. Гормоны позволяют устранять выраженную гиперплазию воспаленных лимфатических узлов. Сильная лимфоидная гиперплазия (увеличение) лимфоузлов в носоглотке и гортани может привести к развитию закупорки просвета дыхательных путей, что приведет к асфиксии. Назначение гормональных средств помогает устранить данный неблагоприятный и весьма опасный симптом. Комплекс лечения выбирается лечащим врачом. В течение развития заболевания он может меняться с учетом самочувствия малыша.









