Размеры таза в акушерстве: таблица, норма, широкий, узкий клинический, узкий анатомический
Содержание:
- Строение таза
- Какие органы осматривает врач
- Кровоснабжение и нервные сплетения
- Влияние узкого таза на течение беременности и родов
- Основные функции
- Как определить узкий таз у беременной?
- Кости таза человека
- Четыре формы таза
- Особенности таза у мужчин и женщин
- Строение тазобедренного сустава
- Соединение костей таза
- КЛИНИЧЕСКИ УЗКИЙ ТАЗ
- Нормальные размеры таза в акушерстве при беременности
- Особенности
- Малый таз
- Развитие ребенка в 4 месяца
- Органы, которые есть в тазу
- Предвестники родов
Строение таза
Можно выделить определенные составляющие в названной части скелета: крестец, копчик и две тазовые кости. Последние относятся к самым большим в организме. Они наделены нетипичным строением и несут ответственность, прежде всего, за опорную функцию скелета. Тазовые кости скрепляются благодаря суставам в кольцо и формируют одноименную полость.
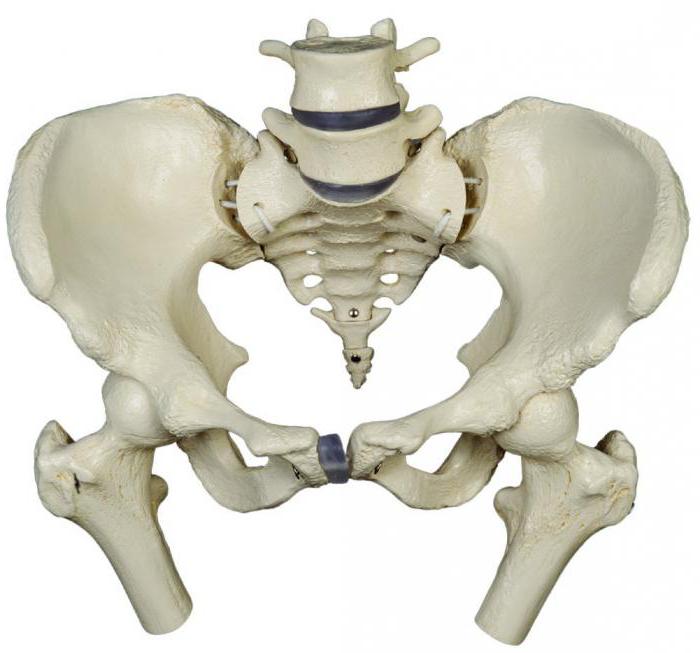
Таз детей и подростков до шестнадцати лет образовывают три обособленные кости, с течением времени они срастаются и начинают функционировать как единая кость.
Различия в строении таза изменяются на протяжении всей жизни человека. На этот фактор способны повлиять биологические процессы, протекающие в организме, профессиональные причины и неожиданные повороты судьбы, к которым относятся травмы или протекание патологических процессов в тазовых костях или позвоночнике.
По тазовым костям скелета без труда можно узнать, к какому полу принадлежат люди
Этот факт принимается во внимание при археологических раскопках или в ходе проведения медицинских экспертиз
Какие органы осматривает врач
В ходе проведения ультразвукового обследования на первом этапе врач-диагност оценивает состояние тазовых органов женщины. Он изучает их расположение, форму, эхоструктуру ткани, выполняет замеры. Далее, при необходимости, с помощью цветового допплеровского картирования измеряется скорость и объем кровотока, индекс резистентности. На УЗИ обследовании у женщин обследуются следующие органы:
- матка;
- фаллопиевы трубы;
- яичники;
- мочевой пузырь.
Многое в расшифровке зависит от специалиста проводившего УЗИ обследование и от подготовки к УЗИ органов малого таза.
Матка
Орган грушевидной формы состоит из тела, дна и шейки. Нормальной позицией матки считается антефлексио, когда она несколько наклонена вперед. Внешние контуры здорового органа четкие, ровные, в том случае, если визуализируется их размытость, можно предположить о воспалении околоматочной клетчатки.
Матка на УЗИ снимке.
Нормальная эхоструктура матки однородная, средней интенсивности. Длина шейки составляет 35–40 мм, при этом переднезадний размер не должен превышать 28–30 мм. Эндоцервикс – это внутренний канал шейки, его нормальный диаметр находится в пределах 3 мм.
Нормальные показатели матки:
- Длина – от 4,5 до 7,6 см.
- Толщина – от 2,9 до 4,2 см.
- Ширина – от 4,5 до 6,2 см.
Для женщин в постменопаузальном периоде характерны такие размеры матки: длина – до 4,0 см, ширина – до 4,3 см, а толщина не более 3,0 см. Это связано с возрастной инволюцией органа.
Параметры толщины эндометрия на УЗИ оцениваются с помощью М-режима и зависят от периода менструального цикла женщины:
- С 1-го по 4-й день цикла нормальная толщина составляет 1-4 мм.
- На 5-10-й день –— от 3 до 10 мм. При этом сам эндометрий имеет анэхогенную структуру.
- С 11-го по 14-й день менструального цикла толщина в пределах 8-15 мм.
- На 15-23 сутки — 10-20 мм.
- С 24-го по 28-й день нормальная толщина – от 10 до 17 мм, а структура становится гиперэхогенной.
Яичники
Яичники относятся к органам эндокринной системы и выполняют регуляцию менструального цикла. Продуцируют яйцеклетки, женские половые гормоны необходимые для зачатия и нормального течения беременности. На УЗИ имеют овальную форму, однородную эхоструктуру с незначительными фиброзными участками.
На фото правый, левый яичники.
Нормальные размеры яичников:
- Ширина — от 20 до 30 мм.
- Длина — 25-30 мм.
- Переднезадние размеры составляют 17-25 мм.
- Средний объем органа – 30-80 мм³.
Мочевой пузырь
Ультразвуковое исследование органов малого таза также позволяет оценить состояние и толщину стенок органа, отсутствие или наличие объемных образований в полости, рассчитать количество остаточной мочи.
Мочевой пузырь на УЗИ снимке.
Нормальные показатели:
- Толщина стенки не более 2-4 мм. Данный размер подходит для всех возрастов.
- Полость органа представлена однородной гипоэхогенной структурой, без каких-либо включений.
- Объем остаточной мочи – для детей не больше 10 мл, для взрослых – не более 18-20 мл. Можно использовать универсальную формулу подсчета: меньше, чем 10% от изначального объема.
Более подробно нормы, а также показания к исследованию написаны в статье УЗИ мочевого пузыря.
Кровоснабжение и нервные сплетения
Органы малого таза имеют свое кровоснабжение и иннервацию, отходящую от позвоночника. Представлены нервы в виде сплетений, а также как отдельные нервы.
Наиболее важными в практике считаются крестцовый и копчиковый узлы. Некоторые нервы выходят из спинномозгового канала и проникают в полость таза, как самостоятельные.
Также около позвоночника находятся артерии и вены. Наиболее крупными являются отходящие от аорты общие подвздошные артерии. От них с каждой стороны ответвляются наружная, она идет на бедро, и внутренняя, которая кровоснабжает органы малого таза, подвздошные артерии. Отток крови осуществляется по одноименным венам в верхнюю полую вену.
Анатомия таза очень сложна, помимо того, что он является вместилищем внутренних органов, он еще несет на себе нагрузку во время ходьбы и распределяет ее. Любое искривление костей таза у женщин может сказаться на успехе родов, способности выносить плод. У представителей обоих полов искривление, к примеру, после травмы, может стать причиной хромоты, болезненности или нарушения работы органов малого таза, установить причину помогает в таких случаях именно анатомия.
Знание каждой детали строения таза позволяет выставить диагноз, понять причину развития той или иной болезни. В некоторых случаях особенности строения используются для экспертизы с целью установления половой принадлежности. Сведения о строении таза требуются и во время исследования и чтения рентгеновских снимков.
Влияние узкого таза на течение беременности и родов
На результат родов и их осложнения в значительной степени влияет именно клиническое сужение. Наибольшему риску подвергаются женщины с анатомическим сужением и крупным плодом.
В качестве осложнений могут возникнуть следующие явления:
- излишнее размягчение хрящей и впоследствии – их расхождение;
- разрыв сочленений таза и промежности;
- отрывсводов матки, происходящий в тонком месте влагалища;
- формирование свищей;
- воспаление крестцово-подвздошного и иных суставов (наиболее характерно для женщин с кососуженным тазом);
- травмирование ребенка (примерно треть всех случаев), которое проявляются в следующем:
- угнетение ЦНС;
- судороги;
- повышенная возбудимость;
- гематомы в том числе между костями черепа;
- внутримозговые кровоизлияния;
- травмы нервных корешков в шейном отделе.
Основные функции
Анатомия тазовой кости человека наделена сложной структурой и выполняет следующие функции.
Опорная – для поддержания позвоночника. Защитная – предостерегает внутренние органы тазобедренного пояса от внешних физических воздействий и повреждений: мочевины, кишечника и органов размножения
Она считается самой важной функцией, так как оберегает жизненно важные органы человеческого организма. Тазобедренный отдел служит центром тяжести опорно-двигательного аппарата
Кроветворная – способствует выработке крови, благодаря большому количеству красного костного мозга.. Поскольку основной функцией таза является защита, то при его повреждении есть риски возникновения осложнений, связанных с поражением внутренних органов тазового пояса
Поэтому травматизм тазобедренного отдела чаще всего влечет за собой тяжелые последствия
Поскольку основной функцией таза является защита, то при его повреждении есть риски возникновения осложнений, связанных с поражением внутренних органов тазового пояса. Поэтому травматизм тазобедренного отдела чаще всего влечет за собой тяжелые последствия.

Как определить узкий таз у беременной?
Узкий таз у беременной должен быть диагностирован задолго до родов. Женщин с выраженным сужением за 2 недели до предполагаемой даты родов планово госпитализируют в родильное отделение, чтобы избежать возникновения возможных осложнений.
Как определить узкий таз? Параметры этой части скелета выясняет врач-гинеколог на первом осмотре при постановке на учет в женской консультации. Он использует для этого специальный инструмент — тазомер. Он похож на циркуль и снабжен сантиметровой шкалой. Тазомер предназначен для определения наружных размеров таза, длины плода, размера его головы.
Подозрение на узкий таз может возникнуть до осмотра. Как правило, у женщин с такой анатомической особенностью можно заметить мужское телосложение, невысокий рост, небольшой размер стопы, короткие пальцы. Могут проявляться ортопедические заболевания (сколиоз, хромота и пр.).
Как же проходит осмотр женщины врачом-гинекологом? В первую очередь специалист обращает внимание на ромб Михаэлиса, расположенный в пояснично-крестцовой области. Ямки над копчиком и по бокам являются его углами
Продольный размер в норме составляет около 11 см, а поперечный — 10 см. Параметры ромба, которые меньше нормальных значений, и его асимметрия говорят о неправильном строении женского таза.
Врач-гинеколог, используя тазомер, определяет следующие параметры:
- расстояние между подвздошными гребнями. Нормальное значение — больше 28 см;
- расстояние между передними остями подвздошных костей (межостный размер). Норма параметра — больше 25 см;
- расстояние между большими вертелами бедренных костей. Нормальное значение — 30 см;
- расстояние между верхним краем лобкового симфиза и надкрестцовой ямкой (наружная конъюгата). Норма параметра — больше 20 см;
- расстояние между лобковым сочленением и мысом крестцовой кости. Акушеры именуют данный параметр истинной конъюгатой. Его значение определяется при влагалищном обследовании. В норме врач-гинеколог не может достать мыс крестцовой кости.
Некоторые женщины имеют массивные кости. Из-за этого таз может оказаться узким даже несмотря на то, что все его параметры не отклоняются от нормальных значений. Для оценки толщины костей используется индекс Соловьева — измеряется окружность запястья. В норме она должна быть не больше 14 см. Таз беременной женщины может оказаться узким в том случае, если окружность запястья составляет более 14 см.
Оценка размеров узкого таза может быть произведена также во время ультразвукового обследования (УЗИ). В очень редких случаях производится рентгенопельвиометрия. Данное исследование нежелательно для плода.
Врач назначает его только при наличии строгих показаний, к которым можно отнести следующие:
- возраст беременной женщины от 30 лет (при условии, что беременность у нее первая);
- высокий риск перинатальной патологии:
- неблагоприятный исход родов в прошлом (мертворождение, оперативное родоразрешение через естественные родовые пути, слабость родовой деятельности);
- эндокринная патология (аденома гипофиза, гиперпролактинемия, гиперандрогения);
- невынашивание и бесплодие в анамнезе;
- сопутствующие экстрагенитальные заболевания;
- подозрения на анатомические изменения таза — перенесенные полиомиелит и рахит, врожденные вывихи тазобедренных суставов, сужение наружных размеров таза, наличие травматических повреждений в анамнезе;
- подозрение на диспропорцию между головкой плода и тазом женщины.
Рентгенопельвиометрию проводят, используя малодозную цифровую рентгенографическую установку.
Все вышеизложенное имеет отношение к диагностированию анатомически узкого таза. Как же врач выявляет клиническую разновидность? Данный диагноз ставится специалистом во время родов.
Акушер может заметить, что головка ребеночка не опускается в полость малого таза, несмотря на то что схватки сильные, родовая деятельность хорошая и открытие шейки матки полное.
Врачи знают конкретные признаки, помогающие выявить отсутствие продвижения головки плода. При диагностировании клинической разновидности узкого таза проводят экстренное кесарево сечение.
Кости таза человека
Копчик, две парные тазовые кости, крестец – структуры, образующие основу таза, соединены в тазовое кольцо с полостью внутри, в этой полости расположены жизненно важные органы. До 16–18-тилетнего возраста части тазовой кости и крестцовые позвонки соединяются с помощью хрящей, которые в дальнейшем окостеневают, приводя к сращению костей.
Тазовая кость у женщин более широкая, чем у мужчин и расположена ниже. Крылья подвздошной кости расходятся в стороны для обеспечения наилучшего протекания беременности и родовой деятельности. Различия в анатомии формируются с появлением менархе (первая менструация) под действием половых гормонов. При угнетении функции яичников и снижении продукции эстрогенов женский таз сужается.
Четыре формы таза

Взаимное расположение двух костей образуют следующие виды таза:
- сердечком (когда вертел расположен низко и сильно сбоку от самой выступающей части подвздошного гребня);
- круг (когда вертел расположен высоко и сбоку);
- квадрат (когда вертел расположен почти под подвздошным гребнем);
- треугольник (когда вертел расположен ближе к центру относительно внешнего края гребня).
Модели с разными формами таза в стройном виде:
 asos.com
asos.com asos.com
asos.com
У тазов в виде сердечка и круга — низкое бедро (сильно выступающий в сторону большой вертел), а у квадратных и треугольных форм — высокое бедро (вертел прячется под тазовыми костями и от этого кажется, что нога начинается от подвздошной кости). У фигур с высоким бедром форма больше похожа на мужской таз.
От того как сильно выступает в сторону большой вертел зависит и собственно форма ног. Сколько бы не сбрасывали вес девушки с низким бедром, их бедра все равно будут конусообразно сужаться к коленям. А девушки с высоким бедром могут сколько угодно качать мышцы, но плавной боковой линии таза не получится. Однако и те, и другие с одинаковым успехом могут накачать ягодичные мышцы, которые будут красиво выпирать назад и не влиять на восприятие формы таза с фронтальной стороны.
Особенности таза у мужчин и женщин
Тазовый пояс состоит из нескольких типов костей и связок с прикрепленными к ним мышечными волокнами и позвоночником. Отличие женского таза от мужского представлено параметрами:
- тип костей – у мужчин они более массивные и толстые;
- вид – у девушек сплетение большое и широкое, а у мужчин – узкое и высокое;
- крестец – у слабого пола он короткий, у сильного – длинный и суженный;
- полость области – цилиндрическая и воронкообразная соответственно;
- лобковый угол – от 100 до 1100 и от 70 до 750;
- симфиз – у девушек короче, чем у мужчин;
- форма входа – у слабого пола продольная, поперечная, а у сильного – овальная и продолговатая.
До полового созревания тазовая область у обоих полов примерно одинакова, затем у женщин начинает видоизменяться.
Строение тазобедренного сустава
Тазобедренные суставы состоят из двух вертлужных впадин тазовой кости и пары головок бедренной кости. Форма сустава соответствует шаровидной, так как вертлужная впадина имеет вид полу шара, который заполнен жировыми тканями, а по краям имеется хрящевой ободок. Строение тазобедренного сустава обусловлено характером выполняемых функций.
Строение тазобедренного сустава
Шаровидная головка бедренной кости с покрытием из хряща шейкой бедра соединена собственно с самой костью (вертлужная впадина). Наружная поверхность сустава охватывается прочной капсулой. Внутри сустава имеются несколько связок. Например, связка головки бедра амортизирует нагрузки на кость бедра во время двигательной активности, а также защищает питающие сосуды внутри нее.
Подвздошно-бедренные связки являются наиболее прочными во всем теле человека, и толщина их составляет около 8-10 мм. Их функция заключается в торможении при разгибании и повороте бедра вовнутрь. Лобково-бедренная пара связок наоборот затормаживает отвод бедра в разогнутом положении.
Соединение костей таза
1. Крестцово-подвздошный сустав (articulatio sacroiliaca) — образован ушковидными поверхностями тазовой кости и крестца. Включает связки: 1) вентральные крестцово-подвздошные (ligg.sacroilica ventralia), 2) дорсальные крестцово-подвздошные (ligg.sacroilica dorsalia) 3) межкостные крестцово-подвздошные (ligg.sacroilica interossea) 4) подвздошно-поясничные (ligg.iliolumbale).
2. Лобковый симфиз (symphys pubica) — соединяет симфизиальные поверхности обеих лобковых костей, между которыми расположен межлобковый диск (discus interpubicus).
3. Крестцово-бугорная связка (lig.sacrotuberale) — идёт от седалищного бугра к латеральным краям крестца и копчика.
4. Крестцово-остистая связка (lig.sacrospinale) — соединяет седалищную ость с крестцом и копчиком.
КЛИНИЧЕСКИ УЗКИЙ ТАЗ
Клинически узкий тазподразумевает несоразмерность таза и головки плода.
Причины клинически узкого таза:
— анатомически узкий таз;
— крупный плод;
— неспособность головки к конфигурации;
—
неправильные вставления головки: разгибательные предлежания (лобное,
передний вид лицевого предлежания, переднеголовное при массе плода 3800 г
и более); асинклитические вставления (заднетеменное, высокое прямое
стояние стреловидного шва).
Несоответствие между
размерами таза и головки можно заподозрить в начале родовой
деятельности. О возможности развития клинически узкого таза
свидетельствует подвижная головка над входом в малый таз, особенно у
первородящих.
В первом периоде родов о развивающемся
несоответствии таза и головки свидетельствует отсутствие синхронности
между степенью раскрытия шейки матки и продвижением головки.
Окончательно клинически узкий таз формируется в конце первого и во втором периоде родов. Симптомы клинически узкого таза:
• положительные симптом Вастена и данные измерения по Цангемейстеру;
• выраженная конфигурация головки;
• большая родовая опухоль;
• замедление или отсутствие продвижения головки при хорошей родовой деятельности.
Несоответствие
размеров таза и головки в родах нередко сопровождается вторичной
слабостью или дискоординацией родовой деятельности.
При
запоздалой диагностике клинически узкого таза и продолжении родов через
естественные родовые пути появляются симптомы угрожающего разрыва
матки, связанные с перерастяжением нижнего сегмента матки.
Ведение родов у рожениц с риском развития клинически узкого таза. При крупном плоде или узком тазе роды следует вести с функциональной оценкой таза.
Нормальные размеры таза в акушерстве при беременности
Женский таз в акушерстве, при беременности имеет несколько иные нормальные значения. При этом для их определения используются те же плоскости.

Параметры в норме и при различных отклонениях приведены в таблице ниже:
| Особенности таза | Прямые размеры, по плоскостям | Поперечные размеры, по плоскостям | ||||
| На входе | В широкой части | На выходе | На входе | В широкой части | На выходе | |
| Нормальный | 12,1 | 13,3 | 12,5 | 13,5 | 12,9 | 11,4 |
| Поперечносуженый | ||||||
| Увеличенные прямые размеры | 12,5 | 13,7 | 13,0 | 12,4 | 11,7 | 10,1 |
| Увеличенные прямые размеры в широкой части | 11,5 | 11,9 | 11,6 | 12,2 | 11,6 | 10,2 |
| Укороченный межостный размер | 11,7 | 12,4 | 11,8 | 13,2 | 12,6 | 10,1 |
| Уплощенный | ||||||
| Простая форма | 10,4 | 11,6 | 11,5 | 13,7 | 13,2 | 11,6 |
| Рахитическая | 10,4 | 12,8 | 12,1 | 13,1 | 12,5 | 10,7 |
| Укороченный прямой размер в широкой части | 11,5 | 11,7 | 11,8 | 13,6 | 12,9 | 11,4 |
| Равномерносуженый | ||||||
| Общеравномерносуженый | 11,0 | 12,1 | 11,8 | 12,0 | 11,5 | 10,2 |
Эти данные являются среднестатистическими, у разных женщин могут быть индивидуальные отклонения.
Особенности
Интересно, что из всего разнообразия млекопитающих планеты , именно у человека размеры таза в поперечном сечении больше, чем в переднее-заднем. Причем, во внутриутробном развитии форма таза плода такая же, как у четвероногих млекопитающих, но со временем меняется.
https://youtube.com/watch?v=WTTgNAKiuW0
В связи с характером половых различий и особенностями организма, тазовая кость женщин более широка и ниже располагается. Ее крылья и бугры седалищного отдела более разведены в стороны для облегчения протекания беременности и родов. Различия в строении таза начинают формироваться сразу после начала первых месячных (под воздействием женских половых гормонов).
Интересно, что при недостатке женских половых гормонов, на фоне сниженной функции яичников, анатомия женского таза изменяется (становится узким) из-за замедления формирования женских особенностей.
Малый таз
– это костная часть родового канала. Задняя стенка малого таза состоит из крестца и копчика, боковые – образованы седалищной кости, передняя – лобковыми костями и симфизом. Малый таз имеет следующие отделы: вход, полость и выход.
В полости таза различают широкую и узкую части. В связи с этим определяют четыре плоскости малого таза:
1 – плоскость входа в малый таз.
2 – плоскость широкой части полости таза.
3 – плоскость узкой части полости таза.
4 – плоскость выхода из таза.
Плоскость входа в малый таз проходит через верхне внутренний край лобковой дуги, безымянные линии и вершину мыса. В плоскости входа выделяют следующие размеры:
- Прямой размер – расстояние от крестцового выступления до точки, наиболее выступает на верхней внутренней поверхности симфиза – это акушерская, или истинная конъюгата, равной 11см.
- Поперечный размер – расстояние между отдаленными точками дугообразных линий, которая составляет 13-13,5 см.
- Два косых размеры – от подвздошно-крестцового соединения с одной стороны к подвздошно-лобкового бугорка с противоположной стороны таза. Они составляют 12-12,5 см.
Плоскость широкой части полости малого таза проходит через середину внутренней поверхности лонной дуги, по бокам через середину вертлугових впадин и сзади – через соединение между II и III крестцовых позвонков.
В плоскости широкой части малого таза выделяют:
- Прямой размер – от середины внутренней поверхности лобковой дуги до соединения между II и III крестцовых позвонков. Он равен 12,5 см.
- Поперечный размер проходит между серединами вертлугових впадин. Он равен 12,5 см.
Плоскость узкой части через нижний край лонного соединения, по бокам – через ягодичные ости, сзади — через крестцово-копчиковая соединения.
В плоскости узкой части отличают:
- Прямой размер – от нижнего края симфиза до крестцово-копчиковой соединения. Он равен II, 5см.
- Поперечный размер между отдаленными точками внутренней поверхности седалищных остей. Он равен 10,5 см.
Плоскость выхода из малого таза проходит спереди через нижний край симфиза, с боков – через верхушки ягодичных бугров, сзади – через макушку копчика.
В плоскости выхода из малого таза выделяют:
- Прямой размер – от верхушки копчика до нижнего края симфиза. Он равен 9,5 см, а при прохождении плода через малый таз увеличивается на 1,5-2см вследствие отклонения верхушки копчика предлежащей части плода.
- Поперечный размер – между отдаленными точками внутренних поверхностей седалищных бугров; он равен 11см.
Линия, соединяющая середины прямых размеров всех плоскостей таза называется ведущей осью таза, и имеет форму вогнутой вперед линии. Именно по этой линии происходит прохождения ведущей точки по родовому каналу.
Развитие ребенка в 4 месяца
Органы, которые есть в тазу
Строение этой части тела человека нельзя представить без тазовых органов.
В полости большого таза это петли кишечника, во время беременности тут располагается матка и находящийся в ней плод. Также в правой подвздошной области справа у человека находится аппендикс, хотя варианты его расположения могут быть различны.
У женщин и мужчин в полости малого таза есть некоторые особенности половых органов. Мочевой пузырь и мочеиспускательный канал есть у представителей обоих полов, как и прямая и часть толстой кишки. Возле позвоночника проходят сосуды, нервы, часть мышц суставов. Возле тазового отдела позвоночника расположены нервные сплетения и лимфатические узлы.
В малом тазу у мужчины находится простата, охватывающая мочеиспускательный канал, состоит она из мышц, рядом с ней расположены семенные пузырьки, а также семявыводящий канал.
Среди тазовых органов у женщины есть яичники, состоящие из мышц, маточные трубы, матка, ее шейка и влагалище. Причем, полость половых органов женщины сообщается с брюшной полостью, что чревато распространением инфекции. Пространство между органами занято клетчаткой. Около прямой кишки эта клетчатка в отдельных случаях воспаляется, вызывая парапроктит.
Предвестники родов
1. За 2-3 недели до родов опускается дно матки ниже мечевидного отростка. Прекращается стеснение диафрагмы, дыхание становится свободным.
2. Предлежащая часть опускается ниже, ко входу в таз, что ведет к учащенному мочеиспусканию.
3. Выпячивание пупка.
4. Матка легко возбудима. Появляются схватки — предвестники, сопровождающиеся тянущими болями в пояснице и крестце, не имеют правильного ритма, короткие, редкие, слабой силы, не сопровождаются раскрытием маточного зева.
5. Выделение из влагалища густой тягучей слизи в результате выталкивания слизистой пробки из шеечного канала.
6. Накануне родов хорошо выражены признаки «зрелости» матки: расположена по оси, размягчена; у повторнородящих шеечный канал пропускает палец. Клиническими объективными признаками начала родовой деятельности являются:
а) истинные родовые схватки — сокращение мышц матки, повторяющиеся через определенные интервалы. Вначале продолжительностью 10-15 сек., интервалы 10-15 мин. Затем продолжительность схватки увеличивается, а интервалы между ними сокращаются. Максимальная продолжительность схватки к концу периода раскрытия составляет 60-70 сек., а интервалы 1-2 мин.;
б) отхождение слизи из цервикального канала, окрашенной кровью;
в) сглаживание и раскрытие шейки матки;
г) образование конуса плодного пузыря;
д) в некоторых случаях происходит излитие околоплодных вод: преждевременное (до начала родовой деятельности) и раннее (в 1 периоде родов до полного раскрытия шейки матки на 8 см).
Динамика родового акта и продвижения головки определяются путем внутреннего акушерского исследования, которое производится при поступлении в родильный дом и после отхождения околоплодных вод, при патологических родах — по показаниям.
Ориентировочно о степени раскрытия шейки матки в родах судят по высоте контракционного кольца (граница между сокращающимися полым мускулом и растягивающимся нижним сегментом матки). Шейка матки при родах обычно бывает раскрыта на столько, на сколько поперечных пальцев контракционное кольцо расположено выше лонной дуги.
Продолжительность родов у первородящих 12-14 ч, у повторнородящих 7-8 ч. К патологическим относятся роды, продолжительность которых превышает 18 часов. Быстрые роды — продолжительность у первородящих от 6 до 4 ч, повторнородящих — 4-2 ч.; стремительные роды — у первородящих 4 ч и менее, у повторнородящих — 2 ч. и менее.









