Зондирование слезного канала
Содержание:
- Способы лечения
- Как проходит процесс зондирования?
- Подготовка ребенка к зондированию
- От чего возникает непроходимость слезного канала
- Тактика лечения
- Строение и основные функции
- Для чего нужно зондирование слёзного канала
- Операция зондирования канала – стоит ли опасаться?
- Показания
- Диагностические исследования
- Профилактические меры
- Риски
- Актуальные вопросы темы
- Последствия зондирования слезного канала
Способы лечения
Приблизительно к третьей неделе жизни эта проблема решится самостоятельно. Органы зрения малыша адаптируются к новым для него условиям. Со временем гной скапливается в меньшей степени.
Медикаменты
Существует несколько медицинских препаратов, которые помогут в этой ситуации:
- В первую очередь скопившуюся жидкость нужно с области глаза снять. Для этого залейте таблетку фурацилина половиной стакана кипяченой воды. Как только она полностью раствориться и весь раствор остынет до уровня комнатной температуры, то можно аккуратно смочить в нем два ватных тампона. Поочередно обрабатывайте каждый глаз по направлению от внешнего уголка глаз к внутренней стороне.
- Глазные капли «Витабакт» снимут воспаление и облегчат вывод жидкость в носовую полость.
- Самый экономный вариант лечения – использование раствора (0.25%) «Левомицетина». Он пригоден для лечения юных малышей с рождения.
- При осложнении в каждый глаз закапывают «Альбуцид».
- Отличное противобактериальное средство — тетрациклиновая мазь. Её закладывают под нижнее веко в небольшом количестве. Крохи, конечно же, не любят подобную процедуру, но она является очень эффективной.
- При повышении температуры больше 38 градусов необходимо принять жаропонижающее средство «Парацетамол» или «Нурофен».
- Отличным лекарством может стать грудное молоко любящей матери, которым нужно делать протирание 6 раз в сутки.
Фурацилин
Левомицетин
Тетрациклин
Витабакт
Альбуцид Любая обработка каплями, мазью или раствором должна осуществляться для двух глаз, даже если беспокоит только один.
Оперативные методы лечения
Если лечение препаратами не привело к положительному результату, то офтальмологи принимают решение о необходимости введения операционных мер. Такое вмешательство осуществляется в амбулаторных условиях, сделать его дома невозможно.
Подразделяется на несколько основных этапов:
- Ребенку делают местный или общий наркоз;
- В канал вводят небольшое приспособление (зонд);
- При помощи его прорывают патологическую мембрану.
Процедура длится всего несколько минут. При необходимости после проведения этой процедуры накладывается устойчивая повязка.
Массаж слезного канала у новорожденных
Конечно же вряд ли любящий родитель пожелает доводить легкое заболевание до операционного вмешательства. Один из самых эффективных методов, восстанавливающих непроходимость слезного канала – массаж.
Сделать его сможет молодая мама самостоятельно следующим образом:
- Следует тщательно промыть руки с мылом и обработать их дезинфицирующим раствором;
- Желательно, предварительно состричь длинные ногти, чтобы не нанести травму малышу;
- Скопившийся гной удалить, используя ватный тампон, смоченный в слабом растворе фурацилина;
- В области слезного мешка сделать несильное надавливанием указательным пальцем, проворачивая его к области переносицы. В норме должны образоваться прозрачные выделения, которые нужно смыть ватным тампоном;
- Сделайте несколько надавливаний в направлении от верхней части носа вниз;
- Если ребенок заплакал, то поочередно перекройте пальчиком ноздри.
Всего 5-6 массажей в сутки. Курс лечения должен длиться не менее одной недели. Надавливания должны быть средними. Слабые нажатия не будут эффективными, а сильные приведут к травме.
Народные способы
Непроходимость слезного канала определялась у новорожденных детей еще несколько столетий назад. В этот период не было современного оборудования, позволяющего полноценно провести операцию, качественных лекарственных препаратов и мало кто догадывался, как можно правильно сделать массаж.
Лечение осуществлялось народными средствами, многие из них активно используются и в наши дни:
- Сок алоэ обладает противобактериальными и противовоспалительными свойствами. Несколько листочков требуется сорвать, промыть проточной водой, завернуть в тряпочку и положить в морозильную камеру. Замороженные отростки растения измельчить и отжать из них сок. Высококонцентрированный раствор смешать с водой в равных пропорциях. Таким средством можно закапывать в глаза из пипетки;
- Эффективно промывать глаза отваром ромашки, она превосходно снимает воспаление;
- Можно отварить смешанный настой из очанки, фенхеля, грецкого ореха и ромашки. Получится неплохое средство для примочек.
Стоит заметить, что медицина шагнула далеко вперед. В современной жизни можно вылечиться от любого заболевания за считанные дни, принимая сильные лекарственные препараты.
Человек, не имеющий медицинского образования, не в состоянии самостоятельно поставить точный диагноз, лечение в домашних условиях может только усугубить ситуацию.
Как проходит процесс зондирования?
Процедура у новорожденных имеет свои нюансы. Ребенка необходимо пеленать для максимально надежной иммобилизации. Обычно медсестра фиксирует головку, и врач проводит зондирование.
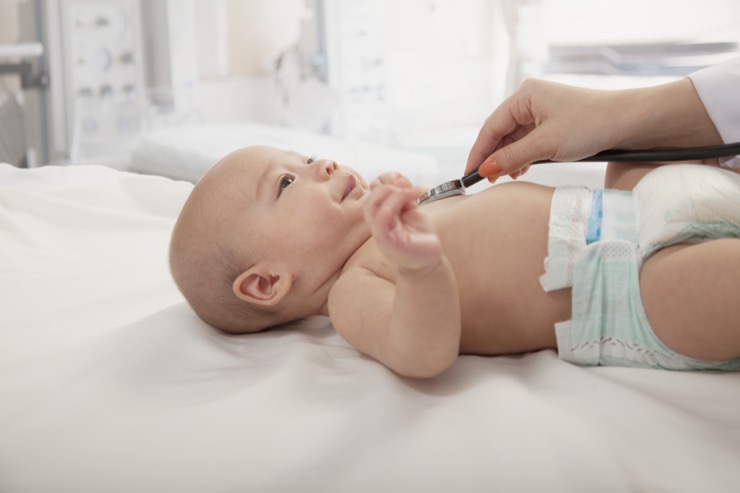
Сам процесс зондирования проходит 5-7 минут. При этой процедуре зонд размером от 0,70 до 1,10 мм в диаметре пропускают через нижнюю слезную точку, после чего она расширяется.
Врач вводит зонд, стараясь не травмировать слизистую оболочку слёзных путей. Зонд продвигается вдоль канальца, одновременно прилагая мягкую боковую стенку до тех пор, пока она не достигнет носовой кости.
Затем зонд поворачивается на 90 градусов и мягко вводится в канал и выдвигается в носовую часть таким образом, что повторяет его ход. Пробивается слизистая пробка, которая является причиной засорения.
Заканчивается манипуляция промыванием канала раствором. Промыванием мы подтверждаем проходимость слезно-носового протока.
Подготовка ребенка к зондированию
Перед тем как проводить операцию и прочищать канал, врач должен убедиться в том, что симптомы не возникли в результате попадания в организм младенца вирусов или бактерий. Если диагноз «дакриоцистит» установлен, специалист назначает обследование ребенка, во время которого:
- У грудничка берут кровь для проведения анализа на скорость свертываемости
- Проводится бактериологический посев для исследования жидкости в слезном мешочке
- Назначается биомикроскопия заболевшего глаза
- Берут пробу для проверки проходимости канала. При этом в глазик малыша капают специальную цветную жидкость, которая в норме должна беспрепятственно проникать в носовую полость. Врач аккуратно изучает носовой проход с помощью ватной палочки, на которой должны обнаружиться цветные следы. Если вата остается неокрашенной, проходимость нарушена и требует восстановления с помощью оперативного вмешательства.
Когда решение о проведении зондирования принято, врач дает маме рекомендации, от соблюдения которых зависит успешность лечения. В течение нескольких дней необходимо соблюдать определенный режим питания, а за 3 часа до проведения зондирования малыш не должен кушать (таким образом предотвращается срыгивание пищи у грудного ребенка).
| Во время операции будут использоваться медицинские препараты, поэтому в этот период нельзя применять лекарства, которые несовместимы с необходимыми для процедуры медикаментами. |
Мама должна подготовить пеленку, в которую можно завернуть младенца и ограничить движения его ручек во время медицинских манипуляций.
Чаще всего бужирование проводится в амбулатории, но иногда приходится обратиться в стационар. Во время восстановительного периода за ребенком будет вести наблюдение окулист и терапевт.
От чего возникает непроходимость слезного канала
В верхней части глаз существует маленькое углубление для слезной железы. Слезы, которые в ней вырабатываются, через тонкие протоки текут в особый мешочек, а из которого по узким каналам поступают в носовой проход. Такие мешочки можно почувствовать пальцами, они находятся возле уголков глаз с внутренней стороны. Для того чтобы в мешочек не попадали болезнетворные микроорганизмы из носовой полости, существуют особые складочки в слезном канале.
Сложная защитная система не полностью развита у грудничков, а длина слезного канала намного короче, чем у взрослых людей, поэтому есть опасность проникновения бактерий. До рождения малыша слезный канал защищает специальная перепонка, не позволяя амниотической жидкости попадать внутрь.
В норме эта желатиновая перепонка разрывается после появления малыша на свет от напряжения во время первых криков, но если пленочка не разрывается, в слезном мешочке собирается жидкость.
| Если в эту полость попадает инфекция, начинается воспаление и у младенца диагностируют дакриоцистит. |
Выяснить причины появления недуга может только опытный врач, потому что дакриоцистит бывает врожденным, хроническим или имеет острую форму протекания болезни.
Чаще всего причиной появления симптомов становится сохранившаяся после рождения малыша эмбриональная пленочка, но существуют и другие причины развития недуга:
- Нередко начало болезни вызывают анатомические особенности и отклонения в форме слезного канала. Если проход слишком узкий, может произойти закупорка пространства, которое не справляется со своей функцией вывода жидкости.
- Появление дакриоцистита может быть вызвано врожденными аномалиями носовой полости, при которых возникает непроходимость канала из-за скопления в нем слизи и клеток эпителия. Патологии строения провоцируют концентрацию жидкости, а в такой благоприятной для бактерий среде происходит их быстрое размножение, вызывая острую реакцию со стороны организма.
- К приобретенным причинам развития недуга относится инфицирование глаз ребенка во время родов, полученные травмы, аллергические реакции организма и перенесенные простудные заболевания.
При появлении первых симптомов ребенка следует показать специалисту. Если не выяснить причину болезни и вовремя не предпринять необходимых мер, процесс будет продолжать свое развитие, а это может вызвать высокую температуру и флегмону. Обострение процесса неизбежно приведет к необходимости прокола и прочистки слезного канала у младенца.
Тактика лечения
При дакриоцистите у младенца нужно обратиться к врачу как можно скорее. Если носослезный канал малыша забит, ребенку требуется помощь офтальмолога. Чем раньше будет выставлен диагноз и начато лечение, тем больше у малыша шансов избежать развития осложнений.
Консервативная терапия
Массаж слезного канала у новорожденных – основа консервативного лечения при дакриоцистите. Массаж проводится каждые 2-3 часа чисто вымытыми руками.
При проведении процедуры нужно придерживаться некоторых правил.
- Положите ребенка на спину или на бок и зафиксируйте голову.
- Надавите мизинцем на слезный мешок.
- Сделайте несколько массирующих движений у внутреннего уголка глаза. Представьте, что вы рисуете запятую, – и двигайтесь от угла глаза по направлению к носу. Нажимайте на слезный мешочек сильно, но нежно, чтобы не повредить тонкую кожу младенца.
- Повторите процедуру не менее 5 раз.
Массаж считается эффективным, если после процедуры из глаз малыша выделяется несколько капель гноя. Появившееся отделяемое следует аккуратно собрать ватным диском, смоченным в растворе фурацилина или кипяченой воде.
Одновременно с массажем назначаются антибактериальные препараты в виде капель. Лекарство закапывается в глаз сразу после массажа слезного мешка. Длительность лечения составляет не менее 2 недель.
Чего нельзя делать при дакриоцистите?
- Закапывать в глаза грудное молоко.
- Промывать глазки малыша чаем.
- Использовать антибиотики без назначения врача.
Любое из этих действий может привести к дополнительному инфицированию и ухудшить состояние ребенка.
Как можно помочь малышу? Промывать глазки раствором фурацилина, убирать корочки после сна и следить за тем, чтобы ресницы ребенка не склеивались от гноя. Тщательный уход за областью вокруг глаз поможет избежать вторичного инфицирования и развития осложнений.
Хирургическое лечение
Зондирование слезного канала у новорожденных проводится в том случае, если консервативная терапия оказалась неэффективной. В течение 2 недель родителям предлагается регулярно делать массаж ребенку. Если за это время состояние младенца не улучшилось, проводится промывание носослезного канала.
Зондирование выполняется под местной анестезией. Во время процедуры доктор вводит тонкий зонд в носослезный канал и прорывает мембрану. Далее в просвет канала вводится антисептический раствор. После процедуры назначаются антибактериальные капли и известный уже родителям массаж слезного мешочка.
Промывание слезного канала проводится в возрасте 2-6 месяцев. В некоторых случаях может потребоваться не одна процедура, прежде чем проблема будет полностью устранена. В промежутке между зондированиями продолжается массаж и закапывание антибактериальных растворов.
После достижения младенцем полугода мембранная пленка зарастает, и зондирование становится неэффективным. В такой ситуации может потребоваться полноценная операция под общим наркозом. При аномалиях развития носослезного канала хирургическое вмешательство проводится в возрасте 5-6 лет.
Непроходимость слезного канала, согласно данным медицинской статистики, диагностируется у 5% новорожденных. Есть основания предполагать, что патология встречается гораздо чаще, просто проблема может исчезнуть до обращения к врачу, не вызвав осложнений.
У всех людей в норме поверхность глазного яблока при моргании регулярно смачивается слезной жидкостью. Она продуцируется слезной железой, расположенной под верхним веком, а также дополнительными конъюнктивальными железами. Эта жидкость образует пленку, предохраняющую глаз от высыхания и инфицирования. В слезах присутствуют антитела и биологически активные компоненты с высокой антибактериальной активностью. Жидкость накапливается у внутреннего края глаза, после чего через особые канальцы попадает в слезный мешок, а оттуда уже по носослезному каналу стекает в полость носа.
Обратите внимание: Поскольку грудничок не может объяснить, что испытывает дискомфорт, родителям нужно уметь распознавать признаки развития патологии
Строение и основные функции
Многие врачи утверждают, что строение слезного канала является уникальным. Придаточный аппарат глаза включает в себя уникальные органы, которые способны продуцировать слезы. Главная их роль заключается в защите. Они позволяют уберечь глаз от внешних воздействий. Также они позволяют защитить роговицу и конъюнктиву от пересыхания. К основным частям слезного канала можно отнести:
- слезные железы;
- мелкие добавочные железы;
- слезоотводящие пути.
Благодаря слезной жидкости, которая вырабатывается в слезном канале глаза могут полноценно выполнять свои функции. Жидкость, которая покрывают переднюю часть роговицы будет содействовать безошибочному преломлению световых лучей. С ее помощью происходит очищение полости конъюнктивы от разнообразных микроорганизмов, которые попадают в глаза.
 Слезный канал у новорожденных
Слезный канал у новорожденных
Слезная жидкость поступает из гардеровой железы. Эта жидкость проходит под верхнее веко из наружного глаза. При этом обеспечивается полноценное омывание глазного яблока. Затем жидкость попадает в озеро, которое в уголке внутренней части глаза. В этом районе на верхнем и нижнем веке можно рассмотреть специальные сосочки со слезной точкой. Они являются входными отверстиями канальцев и впадают в специальные мешочки. Каждый слезный мешочек превращается в носослезный канал, который открывается в полости носа. Строение слезного канала у новорожденных ничем не отличается от строения у взрослых.
Для чего нужно зондирование слёзного канала
У ребёнка, находящегося в утробе матери, нет свободного сообщения между полостью носа и носослёзным протоком. Выходное отверстие закрыто тонкой перепонкой, которая у большинства детей исчезает к моменту рождения. При этом носослёзный канал обычно закупорен желатиновой пробкой, которая не даёт околоплодным водам попасть в организм малыша. Когда ребёнок рождается на свет, начинает дышать и кричать, этот слизистый комок выходит из протока, попадает в нос и удаляется акушерами.

Если при рождении носослёзный канал не освобождается от естественной пробки, у малыша развивается дакриоцистит
Однако бывает и так, что из-за анатомических особенностей либо аномалий пробка не выходит из слёзно-носового канала. Из-за этого в нём возникают застойные явления. Через некоторое время у новорождённого развивается дакриоцистит — полная либо частичная непроходимость слезоотводящих путей. Глаза малыша сперва слезятся, а затем начинают гноиться и воспаляться.
Дакриоцистит может быть как врождённым, так и приобретённым вследствие травм, воспалительных процессов в глазах либо носу, а также различных заболеваний. Этот недуг может поражать как детей, так и взрослых самых разных возрастов. Однако если пробретённый дакриоцистит часто требует сложных хирургических вмешательств, то врождённая форма обычно проходит самопроизвольно либо в результате промываний и массажей.
Если после консервативного лечения глаза у малыша продолжают гноиться, врачи направляют ребёнка на зондирование — механическое восстановление проходимости носослёзного канала с помощью специального инструмента — зонда. Процедура проводится под местной анестезией и длится совсем недолго. Однако зондирование не даёт гарантии излечения: через определённый промежуток времени выделения могут вновь появиться. При повторном вмешательстве вероятность полного выздоровления составляет 95–98%.

Постоянная слезоточивость — первый признак дакриоцистита
Как правило, врачи не спешат отправлять малышей с «закисающими» глазами на зондирование. Часто они рекомендуют родителям подождать до 3–4 месяцев, чтобы избавиться от проблемы с помощью массажей и глазных капель. Если к этому времени улучшения не наступают, проводится зондирование, которое обычно полностью устраняет все симптомы.
Операция зондирования канала – стоит ли опасаться?
Зондирование слезного канала проводится, как правило, в возрасте от трех месяцев до года (Лисе уже было 5,5 месяцев). В ходе операции, проводимой под местным наркозом, в слезный проток вводят зонд, который прокалывает перекрывающую его пленку, после чего канал обильно промывается дезинфицирующим раствором. Продолжительность операции составляет всего 5-10 минут.
Я не считаю, что операция – это всегда лучший выход из ситуации и даже рада, что в нашей стране врачи, наконец, начали считать, что лучшая операция – это та, которой удалось избежать. Но в данном случае я взвесила все “за” и “против” и приняла решение в пользу зондирования. Во многом на мое мнение повлиял тот факт, что я сама в детстве перенесла подобное вмешательство, которое прошло для меня относительно безболезненно и без каких-либо последствий.
Чем старше ребенок, тем больший стресс он испытывает от проведения подобных манипуляций, поэтому ждать еще несколько месяцев, ежедневно подвергая дочку экзекуции в виде массажа (напоминаю, 6 раз в день!) и риску новой инфекции, а значит, и приему антибиотиков, я была не готова.
Даже несмотря на то, что операционное вмешательство – это всегда риск. В данном случае в результате ошибок врачей было возможно возникновение кровотечения, воспаления или рубцов, а также необходимости повторного зондирования.
Племяннице одной моей хорошей знакомой родители смогли прочистить канал самостоятельно. На это потребовалось 7 месяцев активной работы.
Перед зондированием нам нужно было сдать 2 анализа крови, получить справку от педиатра (или неонатолога) и направление от окулиста из детской поликлиники. Это если не считать целую кипу ксерокопий всевозможных документов. В день операции в больницу в центре города нужно было приехать к 9 утра, поэтому мы взяли такси и в итоге, опасаясь пробок, прибыли на место гораздо раньше. Еще на 20 минут опоздал врач. Сама процедура действительно заняла не больше 5 минут. Лису у меня забрали, унесли в кабинет и почти сразу же вернули, зареванную, но абсолютно невредимую. Прописали очередные капли и обильное промывание носа 3 раза в день, чтобы избежать повторной закупорки канала из-за отека.
Что лучше для ребенка, всегда решают только родители, и подобные ситуации – не исключение. Я выбрала путь, который показался мне наиболее легким и безболезненным. Был ли он при этом еще и верным, я не знаю, но сейчас у нас все хорошо. Я прокапала Лисе прописанный антисептик, чтобы избежать возможной инфекции, и вот уже несколько недель нам достаточно обычного утреннего умывания безо всяких дополнительных средств, отваров и растворов.
Показания
Основное показание для проведения зондирования каналов — дакриоцистит или воспаление слезного мешка, стеноз.
Выделения слез необходимо, чтобы обеспечить влажность и предотвратить попадание пыли на роговицу. Во время внутриутробного развития глаза защищены пленочной пробкой, которая предохраняет канал от попадания жидкости. Во время рождения пленка обычно разрывается сама, но в 5% она остается, что и создает патологию.
Причиной такого состояния также может стать искривленная носовая перегородка или врожденные аномалии.
Симптомы патологии слезного канальца
Признаки, по которым можно заподозрить дакриоцистит:
- постоянное слезотечение;
- припухлость рядом с переносицей в области уголка глаза;
- после сна ресницы слипаются;
- у ребенка выступают слезы, но не текут по щекам.
В редких случаях симптомы бывают схожи с конъюнктивитом.
Если не проводить лечение, то гнойные выделения могут заразить другой глаз, инфицировать ухо или перетечь в головной мозг, также возможно снижение зрения.
Осложнения после зондирования носослезных каналов
Необходимо обратиться за медицинской помощью после операции, если возникли следующие ситуации:
- вялость и беспричинная капризность у ребенка;
- выделение гнойного содержимого из-под век;
- признаки аллергии;
- кровотечение из канальца;
- повышение температуры и лихорадка.
Если процедура проводится под общим наркозом, то у детей может отмечаться: тошнота, головная боль и головокружения.
Диагностические исследования
Первым и наиболее важным методом диагностики является внешний осмотр пациента с пальпацией предполагаемого места поражения, в ходе которого врач определяет наличие или отсутствие застоя жидкости в слезном протоке. Кроме того, важна оценка показаний родителей и изучение отметок о прохождении плановых осмотров. Далее требуется:
Носовая проба. В ходе исследования оценивается проходимость канальца при помощи специального раствора и инструментария. Процедура проводится безболезненно, ребенок при этом находится в лежачем положении;
Канальцевая. Для выполнения теста в глаз ребенка закапывается специализированный окрашенный раствор. Затем врач проводит наблюдение за тем, с какой скоростью состав полностью рассосется. Если наблюдается задержка свыше десяти минут, закупорка наиболее вероятна;
Лабораторное исследование экссудата
Данное исследование особенно важно при гнойных выделениях. С его помощью определяется возбудитель инфекции для назначения дальнейших мер по его устранению.
Диагностические исследования обычно не занимают много времени. В стандартных ситуациях терапия проводится в амбулаторных условиях, в тяжелых случаях – в стационаре.
Профилактические меры
Как правило, первые профилактические мероприятия против бактериальных и грибковых воспалительных процессов у ребенка проводят еще в роддоме после его появления на свет. Кроме того, лечащий врач проводит инструкцию по гигиене и уходу за ребенком.
В целом предотвратить возникновение дакриоцистита достаточно трудно, если предпосылками к его появлению становятся врожденные аномалии. Однако родители в силах облегчить течение болезни в случае ее возникновения и максимально снизить вероятность осложнений. Для этого необходимо:
- Тщательно мыть руки с мылом перед выполнением гигиенических и уходовых процедур за ребенком;
- Выполнять массаж слезных протоков уже с первых дней жизни ребенка;
- Отслеживать состояние малыша и возможное скопление жидкости;
- Систематически проходить плановые осмотры у педиатра.
При наличии каких-либо врожденных отклонений врач может назначить дополнительные профилактические процедуры. Заниматься лечением болезней самостоятельно категорически запрещено.
Риски
На деле, процедура достаточно безопасна, ведь все проводится под анестезией, достаточно лишь будет заняться уходом за ребенком после операции, то есть не забывать про массажи, капать антибактериальными препаратами и следить за состоянием глаз. Родители также могут и выбрать себе лечащего врача опытнее, чтобы он точно не допустил осечку.
Если же ребенок простудится в ближайшее время после операции, то нагноение повторится, в противном случае рецидивов практически не наблюдается. Поэтому зондирование глаза у новорожденных и считается самым эффективным, быстродействующим и безопасным способом.
Актуальные вопросы темы
Существует ли способ избежать операции?
Операция назначается, в крайнем случае, если иных методов решения данного вопроса нет. Перед тем, как приступить к применению медикаментозного лечения или решиться на операцию, нужно попробовать лечебный массаж. Поглаживающие движения от уголка глаза вдоль носовой перегородки, должны помочь разбить образовавшуюся пробку. Несильные надавливающие движения способны вытолкнуть ее из слезного кагала. Как показывает практика, данный вид массажа имеет хороший результат в большинстве случаев.
Есть ли опасность от проведения данной процедуры, может ли она негативно повлиять на зрение ребенка?
Современные методы лечения, применяемые в офтальмологии совершенно безопасны. Значительный вред зрению нанесет отсутствие своевременного лечения. Чтобы этого не произошло, не стоит оказываться от проведения операции. После зондирования могут потребоваться несложные профилактические меры, которые защитят глазки грудного ребенка. Главным осложнением может быть возможность занесения инфекции.
Обязательно для проведения зондирования нужно ложиться в стационар?
Операция происходит очень быстро, многим детям ее делают и в условиях поликлиники, если в ней присутствует операционная. Так как делается она только в стерильном кабинете. Если поликлинике не имеет местной операционной, то возможно потребуется госпитализация в стационар.
Последствия зондирования слезного канала
После зондирования слёзного канала малыша можно забрать домой, но следует придерживаться рекомендаций доктора на протяжении указанного им времени. Кроме того, существует риск возникновения инфекции (хоть и очень маленький), что означает, внимательное наблюдение за ребёнком.
Обычно процесс восстановления составляет от 1, 5 до 2 месяцев. Всё это время следует придерживаться рекомендаций доктора. Но ребёнка можно купать, ему не запрещается тереть глазки (хотя поначалу и нежелательно).
После зондирования малыши остаются беспокойными в течение суток, из носа могут появляться кровяные выделения, но они не должны быть обильными. Некоторые дети проявляют беспокойство на протяжении двух–трёх дней, а затем всё возвращается в норму.
Обязательно соблюдать все предписания доктора, для того чтобы не возникли спайки и неприятную процедуру не пришлось выполнять повторно.









