Симптоматическая парциальная эпилепсия: признаки, осложнения
Содержание:
- Прогноз на будущее
- Что собой представляет криптогенная эпилепсия
- Диагностика
- Симптомы парциальных судорог
- Генерализованные формы
- Симптомы фокальной эпилепсии
- Виды и симптомы эпилепсии
- Симптомы и клиника височной эпилепсии
- Профилактика
- Первая помощь и дальнейшее лечение
- Типы генерализованных и парциальных припадков
- Симптомы криптогенной фокальной эпилепсии у взрослых
- Идиопатическая фокальная эпилепсия
- Как проводится терапия?
Прогноз на будущее
При темпоральной эпилепсии во всех случаях прогноз достаточно серьезен. Во многом на него оказывают влияние причины и характер поражения мозга. Благоприятными признаками в прогностическом плане являются трансформация сложных парциальных приступов в более простые, а при наличии судорожных проявлений — замещение развернутых припадков абортивными, то есть незавершенными, неполными.
Если же в числе ранних причин преобладают внешние факторы, а заболевание начинается с частых приступов, грубых психических расстройств и изменений на электроэнцефалограмме по органическому типу, то для его дальнейшего течения характерны негативные тенденции, которые выражаются в неуклонном нарастании симптоматики и ее выраженности.
Несмотря на лечение заболевания высокими дозами современных противоэпилептических препаратов, очень часто медикаментозная терапия помогает лишь незначительно уменьшить частоту возникновения приступов. Достичь же стойкой медикаментозной ремиссии при проведении адекватной терапии удается не более чем у 32-35% больных. У остальных взрослых пациентов приступы продолжаются, в результате чего происходит нарастание нарушений психики по типу деградации (интеллектуально-мнестические расстройства), приводящее к значительным затруднениям в сфере социальной адаптации.
Хирургическое же лечение представляет собой серьезную опасность в связи с возможностью таких осложнений, как речевые расстройства в виде искажения, полная или частичная утрата речи, развитие гемипареза, частичная или полная слепота из-за повреждения зрительного нерва, расстройства памяти, а также синдром Клювера – Бьюси. Последний представляет собой сочетание таких симптомов нарушения тактильного, слухового или зрительного восприятия, избыточной сексуальности, утраты чувства стыда или страха, повышенной оральной активности.
В то же время, в соответствии с обобщенными данными научной литературы, нейрохирургическое лечение во многих случаях является обнадеживающим. Оно позволяет у 30 -50% больных добиться полного избавления от приступов, а существенного уменьшения частоты последних — в среднем у 70%. После хирургического лечения у многих больных отмечен его положительный эффект в отношении интелектуально-мнестических функций и социальной адаптации.
Вам также может быть интересно:
Что собой представляет криптогенная эпилепсия
Фокальная эпилепсия возникает на фоне раздражения определённого участка коры, который отвечает за соответствующие двигательные, чувствительные, вегетативные или психические функции. Данное поражение чётко отграничено и редко распространяется на всю поверхность полушарий. Парциальные приступы наблюдаются у 85% взрослых больных и у 65-75% детей, страдающих этим недугом. Они считаются в большинстве своём признаком симптоматической эпилепсии, то есть возникают вследствие структурных изменений в головном мозге (инсульта, сотрясения, энцефалита и т.д.).
Но есть ситуации, когда достоверно установить причину припадков не получается, используя даже новейшие диагностические методики. Тогда диагностируется «парциальная эпилепсия неизвестной этиологии», или «криптогенная фокальная эпилепсия».
Диагностика
Если у человека возник парциальный пароксизм, то ему следует обязательно обратиться к врачу для прохождения обследования, так как их развитие могут обусловливать различные серьезные патологии:
- корковая дисплазия;
- сосудистая мальформация;
- объемные новообразования головного мозга.
При опросе пациента невролог уточняет последовательность, длительность, частоту и характер эпилептических приступов. Полученные данные позволяют специалисту установить примерное место локализации патологического очага.
Для подтверждения диагноза пациенту выполняют электроэнцелографию (ЭЭГ). Этот метод инструментальной диагностики в большинстве случаев позволяет выявить эпиактивность головного мозга даже в межприступном периоде. При недостаточной информативности выполняют запись ЭЭГ с провокационными пробами или проводят суточный мониторинг ЭЭГ.
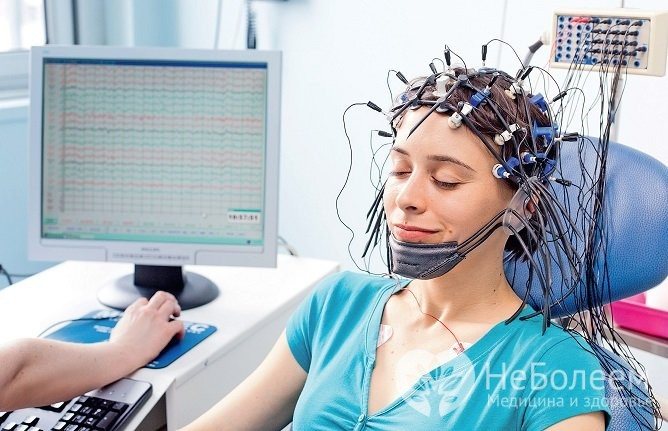
Электроэнцефалография — один из методов диагностики фокальной эпилепсии
Наиболее точно определить локализацию эпилептогенного очага позволяет субдуральная кортикография – запись ЭЭГ, при которой электроды устанавливают под твердой мозговой оболочкой. Однако техническая сложность методики несколько ограничивает ее применение в широкой клинической практике.
Для выявления морфологических изменений головного мозга, лежащих в основе патологического механизма развития фокальной эпилепсии, выполняют следующие виды исследований:
- Магниторезонансная томография (МРТ). Исследование желательно выполнять с толщиной срезов, не превышающих 1-2 мм. При симптоматической форме заболевания на томограммах выявляют признаки основного заболевания (диспластические или атрофические изменения, очаговые поражения). Если исследование не выявляет никаких отклонений, пациенту ставится диагноз криптогенной или идиопатической фокальной эпилепсии.
- Позитронно-эмиссионная томография. В области локализации эпиочага определяется зона гипометаболизма мозгового вещества.
- Однофотонная эмиссионная компьютерная томография (ОФЭКТ). В месте локализации очага во время приступа определяется гиперперфузия церебральной ткани, а вне приступа – гипоперфузия.
Симптомы парциальных судорог
Ведущим симптомом эпилепсии считаются фокальные приступы, которые подразделяются на простые и сложные. В первом случае отмечаются следующие расстройства без потери сознания:
- моторные (двигательные);
- чувствительные;
- соматосенсорные, дополняемые слуховыми, обонятельными, зрительными и вкусовыми галлюцинациями;
- вегетативные.
Продолжительное развитие локализованной фокальной (парциальной) симптоматической эпилепсии приводит к появлению сложных приступов (с потерей сознания) и психическим расстройствам. Эти припадки нередко сопровождаются автоматическими действиями, которые пациент не контролирует, и временной спутанностью сознания.
Со временем течение криптогенной фокальной эпилепсии может принять генерализованный характер. При подобном развитии событий эпиприступ начинается с судорог, затрагивающих в основном верхние части тела (лицо, руки), после чего распространяется ниже.
Характер припадков меняется в зависимости от пациента. При симптоматической форме фокальной эпилепсии возможно снижение когнитивных способностей человека, а у детей отмечается задержка интеллектуального развития. Идиопатический тип заболевания не вызывает подобных осложнений.
Очаги глиоза при патологии также оказывают определенное влияние на характер клинической картины. По этому признаку выделяют разновидности височной, лобной, затылочной и теменной эпилепсии.
Поражение лобной доли
При поражении лобной доли возникают двигательные пароксизмы джексоновской эпилепсии. Эта форма заболевания характеризуется эпиприступами, при которых пациент сохраняет сознание. Поражение лобной доли обычно вызывает стереотипные кратковременные пароксизмы, которые в дальнейшем становятся серийными. Изначально во время приступа отмечаются судорожные подергивания мышц лица и верхних конечностей. Затем они распространяются на ногу с той же стороны.
Нередко отмечаются поворот глаз и головы. Во время припадков пациенты часто совершают сложные действия руками и ногами и проявляют агрессию, выкрикивают слова или издают непонятные звуки. Кроме того, данная форма заболевания обычно проявляется во сне.
Поражение височной доли
Такая локализация эпилептического очага пораженного участка мозга является наиболее распространенной. Каждый приступ неврологического расстройства предваряет аура, характеризующаяся следующими явлениями:
- боли в животе, не поддающиеся описанию;
- галлюцинации и другие признаки нарушения зрения;
- обонятельные расстройства;
- искажение восприятия окружающей действительности.
В зависимости от локализации очага глиоза приступы могут сопровождаться кратковременным отключением сознания, которое длится 30-60 секунд. У детей височная форма фокальной эпилепсии вызывает непроизвольные вскрикивания, у взрослых – автоматические движения конечностями. При этом остальное тело полностью замирает. Возможны также приступы страха, деперсонализация, возникновение ощущения, будто текущая ситуация нереальна.

По мере прогрессирования патологии развиваются психические расстройства и когнитивные нарушения: ухудшение памяти, снижение интеллекта. Пациенты с височной формой становятся конфликтными и морально неустойчивыми.
Поражение теменной доли
Очаги глиоза редко выявляются в теменной доле. Поражения этой части головного мозга обычно отмечаются при опухолях либо корковых дисплазиях. Эпиприступы вызывают ощущения покалывания, боли и электрических разрядов, которые пронизывают кисти и лицо. В некоторых случаях указанные симптомы распространяются на паховую зону, бедра и ягодицы.
К числу возможных симптомов относят нарушение речевых функций и ориентации в пространстве. При этом приступы теменной фокальной эпилепсии не сопровождаются потерей сознания.
Поражение затылочной доли
Локализация очагов глиоза в затылочной доле вызывает эпилептические приступы, характеризующиеся снижением качества зрения и глазодвигательными расстройствами. Также возможны следующие симптомы эпилептического припадка:
- зрительные галлюцинации;
- иллюзии;
- амавроз (временная слепота);
- сужение поля зрения.
При глазодвигательных расстройствах отмечаются:
- нистагм;
- трепетание век;
- миоз, затрагивающий оба глаза;
- непроизвольный поворот глазного яблока в сторону очага глиоза.
Одновременно с указанными симптомами пациентов беспокоят боли в области эпигастрия, побледнение кожных покровов, мигрень, приступы тошноты с рвотой.
Генерализованные формы
Генерализованная эпилепсия развивается в случае обширного травмирования или поражения коры головного мозга. Генерализация означает поражение большого количества его участков.
Данная форма одна из наиболее тяжелых, так как пациент в моменты приступов теряет связь с реальностью и перестает запоминать, что с ним происходит. Припадок при генерализованной форме и есть наиболее известный вариант судорожных сокращений с пеной и биением в конвульсиях больного, когда он может нанести себе травмы, сам того не осознавая.
Зачастую у людей генерализованной формой диагностируется основное заболевание, а симптоматическая эпилепсия является дополнительным симптомом к нему, например:
- Отклонения в умственном развитии.
- Церебральный паралич (детский церебральный паралич).
К генерализованным формам недуга относят такие его подвиды, как:
- Синдром Леннокса-Гасто (развивается у детей от двух до пяти лет).
- Синдром Веста (развивается как у новорожденных, так и у подростков).
Симптомы фокальной эпилепсии
Ведущий симптомокомплекс ФЭ — повторяющиеся парциальные (фокальные) эпилептические пароксизмы. Они могут быть простые (без потери сознания) и сложные (сопровождающиеся утратой сознания). Простые парциальные эпиприступы по своему характеру бывают: двигательные (моторные), чувствительные (сенсорные), вегетативные, соматосенсорные, с галлюцинаторным (слуховым, зрительным, обонятельным или вкусовым) компонентом, с психическими расстройствами. Сложные парциальные эпиприступы иногда начинаются как простые, а затем происходит нарушение сознания. Могут сопровождаться автоматизмами. В период после приступа отмечается некоторая спутанность сознания.
Возможна вторичная генерализация парциальных приступов. В таких случаях эпиприступ начинается как простой или сложный фокальный, по мере его развития возбуждение диффузно распространяется на другие отделы мозговой коры и пароксизм принимает генерализованный (клонико-тонический) характер. У одного пациента с ФЭ могут наблюдаться различные по типу парциальные пароксизмы.
Симптоматическая фокальная эпилепсия наряду с эпиприступами сопровождается другой симптоматикой, соответствующей основному поражению головного мозга. Симптоматическая эпилепсия ведёт к когнитивным нарушениям и снижению интеллекта, к задержке психического развития у детей. Идиапатическая фокальная эпилепсия отличается своей доброкачественностью, не сопровождается неврологическим дефицитом и нарушениями психической и интеллектуальной сфер.
Особенности клиники в зависимости от локализации эпилептогенного очага
Височная фокальная эпилепсия. Наиболее частая форма с локализацией эпилептогенного очага в височной доле. Для височной эпилепсии наиболее характерны сенсомоторные приступы с утратой сознания, наличием ауры и автоматизмов. Средняя длительность приступа 30-60 с. У детей преобладают оральные автоматизмы, у взрослых — автоматизмы по типу жестов. В половине случаев пароксизмы височной ФЭ имеют вторичную генерализацию. При поражении в височной доле доминантного полушария отмечается постприступная афазия.
Лобнаяфокальная эпилепсия. Эпи-очаг расположенный в лобной доле обычно вызывает стереотипные кратковременные пароксизмы со склонностью к серийности. Аура не характерна. Зачастую отмечаются поворот глаз и головы, необычные моторные феномены (сложные автоматические жесты, педалирование ногами и т. п.), эмоциональная симптоматика (агрессия, вскрикивания, возбуждение). При очаге в прецентральной извилине возникают двигательные пароксизмы джексоновской эпилепсии. У многих пациентов эпиприступы возникают в период сна.
Затылочнаяфокальная эпилепсия. При локализации очага в затылочной доле эпиприступы часто протекают с нарушениями зрения: транзиторным амаврозом, сужением зрительных полей, зрительными иллюзиями, иктальным морганием и пр. Самый частый вид пароксизмов — зрительные галлюцинации длительностью до 13 мин.
Теменнаяфокальная эпилепсия. Теменная доля — наиболее редкая локализация эпи-очага. Поражается в основном при опухолях и корковых дисплазиях. Как правило, отмечаются простые соматосенсорные пароксизмы. После приступа возможна кратковременная афазия или паралич Тодда. При расположении зоны эпиактивности в постцентральной извилине наблюдаются сенсорные джексоновские приступы.
Виды и симптомы эпилепсии
Большой судорожный припадок
Фазы большого судорожного припадка
| Название фазы | Описание, симптомы |
| Фаза предвестников – предшествует приступу |
Можно сказать, что аура – это начало эпилептического припадка. В головном мозге пациента возникает очаг патологического возбуждения. Он начинает распространяться, охватывает все новые нервные клетки, и конечным итогом становится судорожный припадок. |
| Фаза тонических судорог |
|
| Фаза клонических судорогКлонус – термин, обозначающий быстрое, ритмичное сокращение мышц. |
|
| Фаза расслабления |
Фаза расслабления наступает из-за того, что очаг патологической активности мозга «устает», в нем начинается сильное торможение. |
| Сон | После выхода из состояния сопора пациент засыпает. Симптомы, которые возникают после пробуждения:Связанные с нарушением кровообращения в головном мозге во время приступа:
Эти признаки могут сохраняться в течение 2 – 3-х дней.Симптомы, связанные с прикусыванием языка и ударами о пол и об окружающие предметы вот время приступа:
|
Абсанс
АбсансПроявления абсанса
- Во время приступа сознание пациента отключается на короткое время, обычно на 3 – 5 секунд.
- Занимаясь каким-то делом, больной неожиданно останавливается и замирает.
- Иногда лицо пациента может немного побледнеть или покраснеть.
- Некоторые больные во время приступа запрокидывают голову, закатывают глаза.
- После окончания приступа пациент возвращается к прерванному занятию.
Другие виды малых эпилептических приступов
- Бессудорожные приступы. Происходит резкое падение мышечного тонуса, в результате чего пациент падает на пол (при этом судороги отсутствуют), может ненадолго терять сознание.
- Миоклонические приступы. Происходит кратковременное мелкое подергивание мышц туловища, рук, ног. Часто повторяется серия таких приступов. Пациент не теряет сознания.
- Гипертонические приступы. Происходит резкое напряжение мышц. Обычно напрягаются все сгибатели или все разгибатели. Тело больного принимает определенную позу.
Джексоновские приступы
Признаки Джексоновской эпилепсии
- Приступ проявляется в виде судорожных подергиваний или ощущения онемения в определенной части тела.
- Джексоновский приступ может захватывать кисть, стопу, предплечье, голень и пр.
- Иногда судороги распространяются, например, от кисти на всю половину тела.
- Приступ может распространяться на все тело и переходить в большой судорожный припадок. Такой эпилептический приступ будет называться вторично генерализованным.
Симптомы и клиника височной эпилепсии
Как следует из названия, данный вид патологии диагностируется, если очаг слишком активных нейронов сосредоточен в области висков. Височная фокальная эпилепсия может возникнуть в грудничковом возрасте по таким причинам:
- перинатальная (родовая) травма;
- нехватка кислорода в крови (гипоксемия), возникающая по различным причинам, одной из которых является асфиксия плода при родах;
- глиоз посттравматический в височной области.
У взрослых патология может развиться по следующим причинам:
- нарушения в церебральных сосудах;
- мозговой инфаркт;
- травмы.
При данной патологии эпилептический приступ проходит без потери сознания, а его предвестники (аура) могут присутствовать либо отсутствовать. У больных могут наблюдаться слуховые, вкусовые или зрительные галлюцинации, головокружение, иногда боль в области брюшины, тошнота, чувство дискомфорта в области сердца, удушье, озноб, аритмия, чувство страха, мысли об изменении хода времени, ощущениях собственного тела.
Если возбуждение нейронов выходит из области очага и распространяется на оба полушария мозга, то есть эпилепсия из фокальной переходит в генерализованную, приступы могут проходить с потерей сознания, нарушением памяти, падением, но без судорог. Также в этой фазе заболевания у пациентов могут наблюдаться повторяющиеся действия – похлопывания руками, почесывания, всхлипывания, повтор некоторых звуков, моргание.
При прогрессировании височной эпилепсии наблюдаются приступы, называющиеся вторично-генерализованными. Они характерны потерей сознания, падением пациента, судорогами в любых мышцах.
Основное лекарство от эпилепсии данной формы — препарат «Карбамазепин», а в случае отсутствия эффекта проводят заместительную терапию. В крайне тяжелых случаях показано хирургическое вмешательство.
Профилактика
Как таковой специфической профилактики не разработано. Но есть некоторые рекомендации, позволяющие свести риски к минимуму. Среди таковых:
- Избегание стрессов. По возможности. Если работа или характер и образ жизни предполагают постоянные высокие эмоциональные и психические нагрузки, рекомендуется освоить техники релаксации, по необходимости стоит обращаться к психотерапевту.
- Адекватная физическая нагрузка. Никаких перегрузок. Гиподинамия также не желательна, хотя не играет столь катастрофической роли.
- Полноценный сон. Не менее 7 часов за ночь для взрослого, не менее 8 (в обязательном порядке) для ребенка школьного возраста. 8-9 для совсем молодых пациентов.
- Полноценное питание. Рацион лучше обсудить с диетологом. В нем должно быть достаточное количество витаминов группы B для поддержания нервной системы в тонусе.
- Своевременное лечение всех соматических заболеваний, если таковые есть. Без исключения. Особенно опасны сердечно-сосудистые патологии, заболевания эндокринной системы, опорно-двигательного аппарата на уровне шейного отдела позвоночника.
- Избегание резких перепадов температуры.
- Регулярное прохождение профилактических осмотров.
Вам также может быть интересно:
Первая помощь и дальнейшее лечение
Очень важно помочь человеку избежать травмирования при приступе. Оказание первой помощи предполагает такой алгоритм:
- В начале приступа часто происходит падение больного. Падающего человека необходимо поддержать во избежание получения травмы и плавно опустить на пол. Затем надо присесть возле головы больного и поместить ее между своими коленями. Во время приступа чаще всего страдает именно голова. Ноги, а также руки можно не удерживать.
-
При себе необходимо всегда иметь чистый платок. При наступлении основной фазы изо рта выходит пена, которую надо сразу вытереть. В случае когда рот остается приоткрытым, между зубами можно поместить этот же платок.
Это позволит избежать прикусываний губ, щек или языка. Насильно открывать рот не требуется. При сильном выходе пены надо голову повернуть набок во избежание захлебывания. Челюсть надо разомкнуть в том случае, если возникает обильная рвота.
- По окончании приступа человека следует переместить на кровать и уложить набок. При попытках встать, желательно его приостановить, но не прилагать силу. Специально удерживать не следует.
- При повторении приступа вызвать неотложную помощь. Это же действие необходимо также при нарушении дыхания.
Основой дальнейшей терапии эпилепсии является регулярный прием антиэпилептических препаратов (Карбамазепин, Вальпроат натрия). Они назначаются чаще всего пожизненно. Фокальный вид эпилепсии лечится не только с помощью медикаментов, нужно выполнять определенные правила:
-
По возможности необходимо избавиться от провоцирующих факторов.
- Режим дня должен быть щадящим – сон и период бодрствования должны быть продуманы.
- Надо избегать недосыпа, резкого пробуждения.
- Не принимать спиртного.
Назначение метода терапии и непосредственно медикаментозных средств может выполнять только специалист после проведения обследования.
Первоначально используются малые дозы препаратов, постепенно они увеличиваются до момента наступления необходимого эффекта. При их непереносимости выполняется замена. Так, при проведении монотерапии препаратом Вальпроат натрия возможно использование вместо него Клоназепама.
Эффективным лечением является также использование средств, обладающих пролонгированным действием. Чаще всего традиционный метод терапии направлен на уменьшение частоты, с которой происходят приступы. Для этого используются Фенобарбитал, Фенитоин или Примидон. Для каждого пациента подбирается своя дозировка, а также кратность приема таких лекарственных средств.
Диагностирование фокальной эпилепсии означает, что имеет место развитие патологии с четко определенным очагом возбуждения мозга. В большинстве случаев диагностирование и лечение патологии не вызывает трудностей. И хотя полностью избавиться от патологии практически невозможно, своевременное обращение к специалисту позволит держать ее проявления под контролем.


Типы генерализованных и парциальных припадков
Генерализованные приступы характеризуются тем, что активизация нейронов затрагивает не только основной очаг, являющийся начальной точкой, но и другие участки мозга. Виды таких эпилептических припадков встречаются довольно часто. Среди них можно выделить 4 основных:
- Генерализованные тонико-клонические. Представляют собой классическую картину эпилепсии. У больного происходит потеря сознания с падением и вскриком, вытягиваются конечности, закатываются глаза с головой, замедляется дыхание, синеет кожа, потом начинаются толчкообразные судороги с последующим медленным восстановлением. После приступа сохраняется слабость и ощущение разбитости. Часто возникает при генетической предрасположенности или алкоголизме.
- Абсансные. Отличаются отсутствием привычных судорог. У больного время от времени выключается сознание на короткий промежуток времени (не более 20 сек), но он остается в положении стоя и не падает. При этом он не двигается, его глаза становятся «стеклянными», никакие внешние раздражители не могут на него повлиять. После приступа человек о случившемся не подозревает и дальше шагает, словно ничего не было. Встречается такая эпилепсия чаще в детских возрастах.
- Миоклонические. Характеристикой такой эпилепсии становятся короткие сокращения мышечных тканей в отдельных или сразу всех частях тела. Она может проявляться в виде неконтролируемого движения плечами, кивания головой, размахивания руками. Припадки длятся меньше минуты, чаще проявляются в возрасте от 12 до 18 лет. Сильнее всего пострадать от них может подросток.
- Атонические. Больной при таком приступе неожиданно теряет тонус и падает, а сам припадок длится менее одной минуты. Иногда недуг может затронуть только одну часть тела. Например, нижнюю челюсть или голову.

Проявления припадков парциального типа определяются точной локализацией проблемы. Но в большинстве случаев очень схожи. Они могут возникнуть у человека любого возраста. Всего выделено три основных вида таких эпилепсий, но они могут разделяться на более уточненные разновидности. К главным относят:
- Простые. Во время приступа человек не теряет сознание, но у него появляются другие симптомы. Ползанье мурашек с покалыванием и онемением, ощущение противного привкуса во рту, нарушения зрения, учащение сердечного ритма, скачки давления, неприятные чувства в животе, изменение цвета кожи, беспричинный страх, сбой речи, психические отклонения с ощущением нереальности – многое из этого может возникнуть одновременно.
- Сложные. Сочетают в себе симптомы простых приступов, а также нарушение сознания. Во время припадка больной сознает происходящее, но взаимодействовать с окружающим миром не может, а после возвращения к нормальному состоянию он все забывает.
- С генерализацией. Это обычные парциальные приступы, которые через некоторое время превращаются в тонико-клонические, вызывая все сопутствующие проявления. Длительность припадка составляет до 3 минут. Чаще всего после эпилепсии человек просто засыпает.
Иногда парциальную эпилепсию врач по неопытности может спутать с другими заболеваниями, из-за чего пациент получит неправильное лечение, которое приведет к ухудшению состояния
Поэтому важность диагностики при подобных симптомах особенно важна
Симптомы криптогенной фокальной эпилепсии у взрослых
Чтобы опровергнуть или подтвердить симптоматическую форму заболевания, выполняется полное обследование. Локализацию болезни удается выявить при помощи МРТ. Когда этиологию и причины определить не получается, то устанавливается диагноз криптогенная эпилепсия.
У взрослых людей фокальная криптогенная эпилепсия появляется очень часто. Провокаторами болезни могут быть травмы головы, различные опухоли, расстройства циркуляции крови в мозге. Также болезнь может формироваться в младенческом возрасте, вероятные причины: околородовые поражения мозга, травмирования головы, нейроинфекции. Если врачам не удалось установить причину заболевания, то в детском возрасте криптогенная эпилепсия через какое-то время может переходить в симптоматическую форму.
 Отсутствие информации о причине болезни осложняет ее диагностику и лечение. На протяжении всего периода заболевания с человеком могут случаться самые различные виды припадков. К примеру, если брать тривиальные парциальные припадки, то они могут появляться только из-за нарушений мозга.
Отсутствие информации о причине болезни осложняет ее диагностику и лечение. На протяжении всего периода заболевания с человеком могут случаться самые различные виды припадков. К примеру, если брать тривиальные парциальные припадки, то они могут появляться только из-за нарушений мозга.
Пациент не теряет рассудок, но может появиться аура. Под данным понятием нужно понимать определенный сигнал-маячок, что приступ скоро настанет. Аура может быть моторной – появляется острая и сильная боль, которая поражает центральную мозга часть, когда же слуховая – то верхнюю область височной зоны.
Вегетативные приступы также могут проявляться у пациента. Их основная особенность: в черепе и в гортани возникают дискомфортные ощущения. Очень часто пациенты, диагностированные криптогенной эпилепсией, подвержены и более сложным формам припадков.
Что это обозначает? Под сложной конфигурацией нужно понимать:
- В некоторых случаях наступает амнезия.
- Возникают проблемы с двигательным аппаратом.
- Значительное нарушение общего сознания.
С основными припадками почти всегда сопутствуют: повышение АД, рвота, остановка дыхания, потеря рассудка, судороги, аномалии глазных яблок, чаще всего они закатываются вверх и т.д. Конкретные характеристики, проявления этой болезни нельзя установить без продолжительного наблюдения врачами за пациентом в течение определенного времени.
Нужно понимать, что и взрослая фокальная криптогенная эпилепсия, и детская – одинаково опасны для человека. Невзирая на то, что, как правило, она появляется в детском возрасте, не исключаются случаи поражения недугом и человека в зрелом возрасте.
Идиопатическая фокальная эпилепсия
Эта болезнь проявляется, когда нефроны функционируют активнее обычного. Формируется эпилептический очаг, в котором расположены электрические разряды, однако структурные поражения мозга у пациента отсутствуют. На первых порах организм формирует защитный вал, при этом импульсы становятся сильнее, выходят за его пределы, у пациентов происходит эпилептический припадок.
Идиопатическая эпилепсия часто появляется из-за генной мутации, поэтому она может носить наследственный характер. Проявлять себя это расстройство может независимо от возрастной категории, но первые симптомы могут не соблюдаться у малышей.
При своевременном обращении к врачам патологию удается устранить, без надлежащего лечения у пациентов начинаются структурные преобразования в полушариях. В зависимости от локализации болезнь делится на: височную, затылочную, первичную болезнь чтения.
Как проводится терапия?
Терапия эпилепсии базируется на принципе: максимум терапии, минимум побочных действий. Пациентам предстоит употреблять противосудорожные препараты до конца своих дней. Поэтому есть необходимость снизить негативное воздействие медикаментов и сохранить жизнь больному.
Фокальные приступы лечатся не только таблетками. Нужно определить факторы, провоцирующие приступ, просчитать возможные варианты, как от них избавиться. Нужно соблюдать оптимальный режим сна и бодрствования, избегать недосыпания и незначительного стресса, ухудшение ритма сна. Нужно воздержаться от употребления алкоголя. Нужно учитывать, что терапия эпилепсии может назначаться только врачом после полноценного обследования и диагностики.









