Вторичный иммунодефицит
Содержание:
- Иммунодефицит у детей
- Диагностика вторичного иммунодефицита
- Симптомы иммунодефицита
- Не советую
- Причины и виды первичных иммунодефицитов
- Как жить с иммунодефицитом
- Строение и особенности паразита
- Третья неделя после родов
- Лечение вторичного иммунодефицита
- Первичные иммунодефициты: причины
- Лечение иммунодефицита
- Как заподозрить иммунодефицит?
- Как подготовить больного к ингаляции от насморка небулайзером?
- Вторичная, или приобретенная, иммунологическая недостаточность
- Таблица. КЛАССИФИКАЦИЯ ВАРИАНТОВ ПОРАЖЕНИЯ КЛЕТОЧНОГО И ГУМОРАЛЬНОГО ИММУНИТЕТА ПРИ НАЛИЧИИ ГЕНЕТИЧЕСКИХ ДЕФЕКТОВ РАЗВИТИЯ Т- И B-СИСТЕМ ИММУНИТЕТА (Лопухин Ю. М., Петров Р. В., 1974)
- Подходы к лечению вторичных иммунодефицитов
Иммунодефицит у детей
Иммунодефицит – серьезный диагноз, означающий, что у малыша отсутствует естественная защита. Прикосновение к ребенку руками, вымытыми не сию минуту, родительский поцелуй и другие вполне безобидные действия с точки зрения здорового человека – источник опасности для малыша. А результат – развитие тяжелых заболеваний, при отсутствии лечения нередко приводящих к гибели.
Проблема в том, что при врожденной форме нет уникальных первичных признаков. Обычная, как считают многие родители, инфекция, желудочно-кишечные проблемы – зачастую настороженности не вызывают. А между тем болезнь приобретает хроническое течение, появляются осложнения, обычный курс антибиотиков оказывается неэффективным.
А ведь даже по характеру инфекции можно предположить о том, какой компонент иммунитета работает некорректно. Недостаточно быстрое заживление пупочной ранки, гнойное поражение кожи могут говорить о дефекте фагоцитарной системы. После полугода, как правило, появляются инфекции, связанные с исчезновением врожденного иммунитета, передаваемого от матери. Под действием патогенных возбудителей (пневмококков, стрептококков и др.) развиваются инфекции дыхательной системы. При процессах, вызываемых вирусами или грибами, можно предположить отклонения в звене Т-лимфоцитов. Тревогу должны вызвать хронические пневмонии, плохо поддающаяся терапии длительная диарея или кандидоз.
В дальнейшем характерной особенностью может быть легкость, с которой появляются и прогрессируют инфекции. К примеру, бронхит легко переходит в тяжелую пневмонию с дыхательной недостаточностью. Типичными признаками являются нарушения в работе пищеварения, папилломы, грибковые инфекции и др.
Диагностика вторичного иммунодефицита
Вторичные иммунодефициты могут развиться в любой период жизни. Заподозрить иммунодефицит можно в случае часто рецидивирующих инфекций, перехода инфекционного заболевания в хроническую форму, неэффективности обычного лечения, небольшого, но длительного повышения температуры тела. Также на вторичный иммунодефицит могут указывать: быстрая утомляемость, снижение работоспособности, хроническая усталость, проявления условно-патогенных инфекций. Установить точный диагноз иммунодефицита помогают различные анализы и тесты: общий анализ крови, определение фракций белков крови, специфические иммунологические тесты. Диагноз вторичного иммунодефицита может быть установлен только после консультации врача – клинического иммунолога на основании оценки иммунного статуса.
Изучение иммунного статуса при иммунодефицитах должно включать исследование количества и функциональной активности основных компонентов иммунной системы, играющих главную роль в противоинфекционной защите организма. К ним относятся: фагоцитарная система, система комплемента, Т- и В-системы иммунитета. Методы, применяемые для оценки функционирования этих систем, условно разделены на тесты 1-го и 2-го уровней. Тесты 1-го уровня являются ориентировочными и направлены на выявление грубых дефектов в иммунной системе; тесты 2-го уровня являются функциональными и направлены на идентификацию конкретной «поломки» в иммунной системе.
По характеру выявленных при иммунологическом обследовании изменений больных на вторичный иммунодефицит можно подразделить на три группы:1 группа – пациенты с клиническими признаками иммунной недостаточности и выявленными изменениями в параметрах иммунного статуса;
2 группа – пациенты только с клиническими признаками иммунной недостаточности и нормальными показателями иммунного статуса;
3 группа – пациенты с отсутствием клинических проявлений иммунной недостаточности, но с выявленными изменениями в параметрах иммунного статуса.
Для групп 1 и 2 необходимо подобрать иммунотропное лечение для коррекции выявленных нарушений. Пациенты 3-ей группы требуют наблюдения и контрольного обследования иммунолога для исключения артефакта исследования, а также углубленного клинического обследования уточнения причин, которые привели к иммунологическим изменениям.
Симптомы иммунодефицита
Основным симптомом иммунодефицита является довольно частое возникновение заболеваний инфекционного характера, в частности респираторных инфекций.
Чаще всего иммунодефицит проявляется тяжелой рецидивирующей бактериальной инфекцией, при которой периодически повторяются боли в горле, происходит инфицирование верхних дыхательных путей. У пациента развиваются отит, бронхит, хронический синусит. К характерным особенностям состояния иммунодефицита также относят легкость, с которой развиваются и затем прогрессируют инфекции, например, бронхит легко перетекает в воспаление легких с последующим развитием дыхательной недостаточности и бронхоэктазии.
При наличии иммунодефицита часто возникают инфекции на коже, слизистых (пародонтит, молочница, язвы во рту, папилломы, бородавки, экзема).
Типичным симптомом дефицита иммунитета также являются различные расстройства в работе системы пищеварения, такие как мальабсорбция, диарея.
Реже при иммунодефиците возникают гематологические нарушения, васкулит, судороги, артрит, энцефалит.
В результате развиваются серьезные осложнения в виде тяжелых инфекционных поражений, сывороточной болезни, злокачественных новообразований, аутоиммунных заболеваний.
Не советую
Причины и виды первичных иммунодефицитов
Основным этиологическим факторам этой патологии служит генетический сбой в иммунной системе. В результате чего происходит недостаточное формирование защитных механизмов в организме ребенка. Это приводит к тому, что больной не может противостоять инфекциям, регулярно заболевает различными болезнями. В медицинской практике активно используется классификация первичного иммунодефицита, включающая в себя 5 групп, которые отличаются в зависимости от пораженного звена. Это:
- Гуморальный — связан с нарушением образования антител. Является наиболее распространенным видом. На долю которого приходится порядка 50-60%.
- Клеточный — вызван нарушением дифференцировки и деления лимфоцитов. На его долю приходится не более 10%.
- Комбинированный — гуморальный и клеточный иммунодефицит. Занимает второе место по распространенности, охватывая около 20% больных.
- Иммунодефицит, вызванный недостаточностью фагоцитов. Составляет от 10 до 15% случаев. Нарушает способность фагоцитарный клеток уничтожать патогенные микроорганизмы. Для этой разновидности больше всего характерно появление кожных инфекций, вызванных стафилококками и грамотрицательной микрофлорой.
- Комплементарный. Встречается достаточно редко (составляет менее 2%). Включает в себя отдельные расстройства компонентов комплемента. Может иметь как наследственный (бывают аутосомными и рецессивными), так и приобретенный характер. Такие состояния приводят к дефективным опсонизациям, фагоцитозу и лизису патогенетических объектов, равно как и к недостаточной чистке комплексов АГ-АТ. Наиболее серьезными и жизнеугрожающими представителями данной категории служит СКВ и аутоиммунный гломерулонефрит.
Как жить с иммунодефицитом
Независимо от формы иммунодефицита, все без исключения пациенты должны избегать контакта с инфекцией: любая для них может оказаться смертельной. Помните: не заразиться невозможно. Конечно, для многих лечение будет пожизненным, скорее всего – дорогостоящим. К тому же семью ожидают постоянные госпитализации, антибиотики, оформление больничных листов – взрослым пациентам или родителям больных детей.
И главное: продолжительность жизни пациентов с врожденной формой зависит от своевременного и регулярного приема медикаментов! Для пациентов с приобретенными формами важно также регулярно проходить обследования для контроля и профилактики резкого прогрессирования. И хотя существует более 250 разновидностей нарушений, приводящих к иммунодефициту, есть люди, для которых сбой в работе иммунной системы и СПИД означают одно и то же
А ведь первичный иммунодефицит не имеет ничего общего со СПИДом, им нельзя заразиться. Но, к сожалению, больным нередко приходится сталкиваться с непониманием
И хотя существует более 250 разновидностей нарушений, приводящих к иммунодефициту, есть люди, для которых сбой в работе иммунной системы и СПИД означают одно и то же. А ведь первичный иммунодефицит не имеет ничего общего со СПИДом, им нельзя заразиться. Но, к сожалению, больным нередко приходится сталкиваться с непониманием.
Кстати, в России для детей, страдающих опасными нарушениями иммунитета, создан благотворительный фонд «Подсолнух». Также существует организация «Общество пациентов с первичным иммунодефицитом» объединяющая больных и членов их семей. Целью организации является защита и поддержка больных, в том числе юридическая, информационная и психологическая.
А знаете, что 90% пациентов с иммунодефицитом в нашей стране погибают, так и не получив помощь? Поздняя диагностика, а то и ее отсутствие, неправильное лечение, дефицит лекарств – наша действительность. Некоторым приходится регулярно проходить курс терапии и соблюдать многочисленные ограничения. А ведь современная медицина может обеспечить многим больным достаточно долгую и полноценную жизнь. Но для этого надо, в первую очередь, не отмахиваться даже от, казалось бы, пустяковых жалоб, и при любых нарушениях обратиться к врачу. Ведь чтобы выявить причину, которая не позволяет иммунной системе нормально функционировать, достаточно обычного клинического обследования.
Оксана Матиаш, врач общей практики
Иллюстрации: Юлия Прососова
Строение и особенности паразита
Демодекс у человека – это особь с тонким полупрозрачным тельцем и четырьмя парами конечностей. Самки крупнее самцов. Ученые выделяют всего два вида подкожных клещей:
- Demodex brevis. Эти паразиты обитают в сальных железах кожи. Тельце у них маленькое – длина не превышает 0,4 мм у самок.
- Demodex folliculorum живет в фолликулах волос. Это членистоногое паразитирует не только на теле женщин. У мужчин паразит живет в фолликулах волос бороды, бровей, ресниц.
Заражение подкожным клещом происходит без реакции иммунной системы. Особи живут в верхних слоях дермы, поэтому не вызывают сопротивления организма. Представители этих видов членистоногих любят теплую среду, когда температура воздуха превышает +30 0C. Поэтому обострение дерматологических проявлений demodex происходит летом, во время интенсивного размножения клещей.
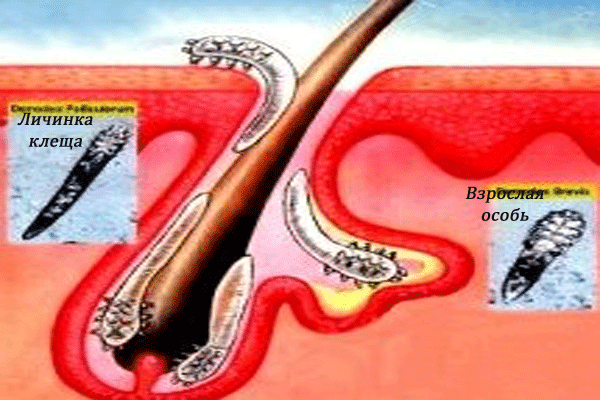 Клещи могут покидать волосяные фоликулы и медленно перемещаться по коже со скоростью 8–16 см в час
Клещи могут покидать волосяные фоликулы и медленно перемещаться по коже со скоростью 8–16 см в час
Самка откладывает яйца в глубокие слои эпидермиса при гормональном дисбалансе, нарушении обмена веществ и других изменений в организме. Иммунная система начинает реагировать на появление инородных частиц в сальных железах (фолликулах), в результате чего появляются характерные для патологии дерматиты.
Третья неделя после родов
Если у вас до сих пор есть выделения, то на этой неделе они должны быть уже незначительными. Если это не так, поговорите с вашим врачом.
У вас могли быть боли в тазовой области, потому что расстояние между суставами расширилось во время беременности и родов. Если болевые ощущения не прошли и беспокоят вас, то поговорите с вашим врачом или акушеркой — они могут направить вас к физиотерапевту.
Если вы кормите грудью, у вас может закупориться молочный проток. Это будет выглядеть как красное пятно на груди. Проверьте, не слишком ли тесный у вас бюстгальтер, и убедитесь, что ребенок полностью опустошает проблемную грудь, прежде чем вы дадите ему другую. Теплая ванна, обертывание фланелевой тканью и массаж болезненного участка помогут справиться с проблемой.
Сосание ребенка также поможет, так что прикладывайте его к груди, даже если это вызывает неприятные ощущения. Сцеживание тоже полезно. Можно попробовать и другое положение во время кормления, например «из подмышки»: положите ребенка под свою руку, так чтобы его голова выглядывала из под вашей подмышки как раз у груди.
Лечение вторичного иммунодефицита
Лечение вторичного иммунодефицита является очень сложной задачей. Прежде чем начать лечение необходимо точно диагностировать нарушения иммунной системы и ее защитных функций. При нехватке иммуноглобулинов назначают сывороточную или иммуностимулирующую терапию.
При инфекционных заболеваниях иммунной системы назначают лечение вторичного иммунодефицита в медицинском центре «Колыбель Здоровья» с помощью лекарственных препаратов (антибиотики, противогрибковые и противовирусные препараты). Как показывают медицинские исследования, вторичный иммунодефицит носит приходящий характер. Главная цель лечения вторичного иммунодефицита — устранение причины, по которой он возник.
Иммунодефицит, вызванный хроническими инфекциями, лечат с помощью устранения очагов воспаления. Иммунодефицит, вызванный витаминной недостаточностью, лечат с помощью минералов, витаминов и пищевых добавок.
Восстановление иммунной системы возможно только после полного устранения причины, из-за которой развился вторичный иммунодефицит.
Так же для поддержания организма часто назначают иммуностимулирующие поддерживающие препараты. В современной медицине существует огромное количество лекарственных иммуностимулирующих препаратов, которые назначает только ваш лечащий врач, в зависимости от личных особенностей организма, причины иммунодефицита и сопутствующих заболеваний. Ни в коем случае нельзя приступать к лечению самостоятельно, многие лекарственные препараты могут не подходить вашему организму и вызвать неблагоприятные побочные эффекты, которые только ухудшат ваше состояние.
Важно знать, что лечение вторичного иммунодефицита на ранних стадиях будет намного эффективней, поэтому при появлении симптомов необходимо срочно обратиться в медицинский центр «Колыбель Здоровья» к опытному детскому иммунологу для лечения или исключения иммунных заболеваний
Это может быть интересно
- Инфекционный мононуклеоз у детей
- Вирусы простудных заболеваний
- Диагностика по Методу Фолля
- Краснуха
- Инфекционный мононуклеоз
Первичные иммунодефициты: причины
Первичные иммунодефициты относят к редким заболеваниям, в которых до сих пор отсутствуют точные данные о распространенности более чем 170 различных молекулярно-генетических дефектов.
Чаще всего иммунодефицит связан с недостатком иммуноглобулина А (IgA), белка-индикатора, который отвечает за защиту организма от инфекций – 30%.
Затем следует дефицит подкласса IgG – всего 20 % иммуноглобулина, который является доминирующим среди всех сывороточных иммуноглобулинов.
Затем следует гипогаммаглобулинемия (23%) – заболевание, возникающее в результате дефицита β-клеток (лимфоцитов) в сочетании с уменьшением размера антител-иммуноглобулинов.
Другие недостатки встречаются реже, например сочетание нарушения дефицита β и Т-лимфоцитов (11%), дефицит фагоцитов (8%) и фактора комплемента (3%).
Общая переменная иммунодефицита является наиболее распространенным симптоматическим иммунодефицитом в организме человека.
Заболевание характеризуется низкой концентрацией иммуноглобулина в сыворотке, дефектной продукцией специфических антител и повышенной подверженностью бактериальной инфекции.
Люди чаще обычного болеют респираторными инфекциями дыхательных путей, сопровождающихся аутоиммунной ацитопенией – пониженным содержанием форменных элементов в крови, вызванных аутоиммунной реакцией.
А также лимфопролиферативным синдромом (группа заболеваний, морфологическим субстратом которых являются клетки лимфоидной природы), и гранулемой – поражением тканей организма.
Селективный иммуноглобулин А характеризуется низким 0,05 г/дл или не детектируемым уровнем сывороточного IgA у детей до 4 лет с нормальным уровнем IgG и интактным (неповрежденным, не вовлеченным в какой-либо процесс) иммунным ответом.
Дефицит подкласса IgG может быть изолирован или связан с другими четко определенными первичными иммунодефицитами, которые характеризуются нормальными уровнями общего IgG в сыворотке с пониженными уровнями одного или нескольких подклассов IgG.
Диагностика первичного иммунодефицита и нарушений, связанных с дефицитом антител
Распространенность хронического риносинусита (воспаление слизистой носа и околоносовых пазух) составляет 36-78%.
Примерно в 41% случаев диагностируют острый рецидивирующий или хронический риносинусит.
Лабораторный параметр, указывающий на дефицит иммуноглобулина, представляет гуморальный иммунный ответ на пневмококковую вакцину. Люди со сниженным титром антител к пневмококковой вакцине страдают от риносинусита в 77% случаев.
Около 20% педиатрической популяции имеют дефицит подкласса IgG без каких-либо клинически явных симптомов. С другой стороны, около 90% детей с дефицитом IgA клинически симптоматичны.
Предполагаемый диагноз первичных иммунодефицитов при рецидивирующих инфекциях должен быть подтвержден титрами патологических антител.
В литературе описана задержка диагностики, в которой между первым проявлением и окончательным диагнозом может пройти период 4,7-15 лет.
Рентгенологическое исследование с КТ может помочь в постановке диагноза. От 53% до 90% взрослых и детей имеют все признаки хронического синусита при компьютерной томографии.
Люди с хроническим риносинуситом хорошо реагируют на медикаментозную терапию с внутривенным введением иммуноглобулина. Продолжительность терапии -12 месяцев.
В процессе лечения постепенно снижается употребление наркотических препаратов, сокращаются эпизоды риносинусита с 9 до 4 в год. КТ показала улучшение местных результатов.
Дети с хроническим риносинуситом и отсутствием реакции на медикаментозную терапию требуют дополнительного исследования на предмет возможного синдрома дефицита антител.
И все же, у 54-63% пациентов с сердечнососудистыми заболеваниями даже после внутривенной терапии был хронический риносинусит. Исследования мазка показали положительную бактериальную или вирусную культуру, несмотря на внутривенное введение иммуноглобулина G.
Терапевтический эффект при хроническом риносинусите не доказан, а хирургическое вмешательство в терапии первичных иммунодефицитов до настоящего времени не изучалось.
С этой статьей читают:
Синдром Марфана: симптомы
Лечение иммунодефицита
Лечение первичного иммунодефицита основывается на:
- Профилактике инфекционных заболеваний;
- Применении витаминотерапии;
- Заместительной коррекции нарушенного звена иммунной системы путем замещения иммуноглобулинов, трансплантации костного мозга, переливания нейтрофилов;
- Применении терапии цитокинами;
- Заместительной ферментотерапии;
- Лечении сопутствующих инфекций.
Вторичные иммунодефициты лечатся проще. Лечение иммунодефицита вторичного типа начинается с установления причины, которая его вызвала, с последующим ее устранением. Так, например, лечение иммунодефицита, развившегося на фоне хронических инфекционных заболеваний, начинается с санации очагов воспаления; иммунодефицита, связанного с витаминно-минеральной недостаточностью – с терапии витаминно-минеральными комплексами.
Для того чтобы ускорить процесс выздоровления, а также для стимуляции иммунитета применяется иммуностимулирующая терапия.
У пациентов с иммунодефицитом необходимо вовремя выявлять и лечить бактериальные и грибковые инфекции. Если имеют место инфекции грудной клетки, то применяется физиотерапевтическое лечение и лечебная физкультура.
Иммунодефицит – опасное для человека состояние, которое при отсутствии лечения и соблюдения мер профилактики может иметь тяжелые последствия. Поэтому для предупреждения первичных иммунодефицитов при планировании беременности будущие родители должны проходить медико-генетическую консультацию. Предупредить же развитие вторичных иммунодефицитов можно путем бережного отношения к своему здоровью — своевременного лечения заболеваний, способных вызывать дефицит иммунитета; ведения здорового образа жизни, отказа от алкоголя и курения, недопущения воздействия на организм вредных факторов внешней среды, недопущения случайных половых связей.
Как заподозрить иммунодефицит?
Нередко, особенно у родителей, возникает вопрос: как понять – частые заболевания являются результатом ослабленного иммунитета или же речь идет об иммунодефиците? На что следует обратить внимание? Существует несколько тревожных признаков, при наличии которых лучше посетить иммунолога
- Частые повторения одного и того же заболевания бактериальной природы, например, гнойные отиты, бесконечные диареи, кожные инфекции;
- Инфекционное заболевание протекает в тяжелой форме, несмотря на проводимое лечение, улучшение не наступает в течение длительного времени;
- В ходе обследования при инфекционном заболевании были обнаружены редкие для данной патологии возбудители болезни;
- Инфекции имеют наследственный характер, например, родители так же часто страдали от такого же заболевания;
Для иммунодефицитов характерны тяжелые инфекции с постоянными обострениями, бронхиты, пневмонии, отиты, синуситы, лимфадениты – частые спутники человека с нарушениями иммунитета. Нередко человек страдает кожными заболеваниями: пиодермией, фурункулезом, флегмоной, возможны грибковые поражения, появление герпеса различной локализации. Простудные заболевания нередко сопровождаются стоматитом.
Помимо клинических проявлений подтвердить диагноз можно, пройдя иммунологическое обследование. Скрининговые тесты первого уровня проводятся во многих клиниках, углубленное иммунологическое обследование можно пройти только в учреждении, где есть лаборатория клинической иммунологии. При подозрении на первичный иммунодефицит с помощью анализов можно определить тип мутации, вызвавшей болезнь, и неблагополучное звено в иммунной системе.
Как подготовить больного к ингаляции от насморка небулайзером?
- Ингаляцию проводить не раньше, чем через 1–1,5 часа после еды.
- Одеть удобную одежду, которая не сдавливает горло.
- Измерить температуру, т. к. при температуре выше 37,5 °C процедуру проводить нельзя.
- Отказаться от курения на время лечения или не курить до процедуры хотя бы около часа.
Вторичная, или приобретенная, иммунологическая недостаточность
В отличие от первичной, вторичная И. н. не связана непосредственно с генетическим блоком какого-либо этапа иммуногенеза, а развивается под влиянием многочисленных поражающих факторов, действующих на первоначально неизмененную иммунную систему. Приобретенные иммунодефицитные заболевания крайне разнообразны, сопровождаются поражением как Т-, так и B-системы иммунитета, а нередко и обеих систем (см. Иммунодепрессивные состояния).
И.н. может быть обнаружена у больных, страдающих тяжелыми воспалительными процессами (напр., тяжелые воспалительные процессы органов брюшной полости). Некоторые возбудители инфекционных заболеваний (кори, краснухи, лепры и др.) обладают иммунодепрессивными свойствами. Особое место занимает приобретенная И.н. в группе онкол, больных. Недостаточность иммунных механизмов может быть результатом тяжелых токсических процессов, развивающихся у таких больных, или действия цитостатических препаратов, которые применяются при лечении опухолевых заболеваний. С другой стороны, И.н. возникает в связи с тем, что клетки иммунной системы сами вовлекаются в опухолевый процесс (напр., лейкозы Т- и B-клеток) и не выполняют свои непосредственные функции. Выраженный дефицит T-системы иммунитета характерен для больных с лимфогранулематозом.
Причиной приобретенной И.н. может быть потеря белков сыворотки крови, и в т.ч. иммуноглобулинов, в результате обильных и длительных кровотечений, потеря белков через кишечник (напр., при лимфангиомах) или через почки.
Своеобразное иммунодефицитное состояние имеет место у детей в первое время после рождения, когда идет становление иммунной системы (транзиторная И.н.), и у лиц старческого возраста на фоне увядания иммунной системы.
Диагностика приобретенной И. н. проводится по тем же критериям, что и диагностика врожденной И.н. Принципы лечения заболеваний с И.н. — целенаправленное восстановление пораженных этапов иммуногенеза.
Таблица. КЛАССИФИКАЦИЯ ВАРИАНТОВ ПОРАЖЕНИЯ КЛЕТОЧНОГО И ГУМОРАЛЬНОГО ИММУНИТЕТА ПРИ НАЛИЧИИ ГЕНЕТИЧЕСКИХ ДЕФЕКТОВ РАЗВИТИЯ Т- И B-СИСТЕМ ИММУНИТЕТА (Лопухин Ю. М., Петров Р. В., 1974)
|
Уровни генетических блоков в соответствии со схемой |
Выраженность клеточного иммунитета (Т-система) |
Выраженность гуморального иммунитета (В-система) |
Варианты иммунодефицитных состояний |
||
|
IgM |
IgG |
IgA |
|||
|
КС) |
— |
— |
— |
Генерализованная аплазия кроветворной и лимфоидной |
|
|
II(С—>Тт) |
— |
±. |
± |
Синдромы с аплазией тимуса. Онкогенно опасная ситуация |
|
|
III(С->Вм) |
+ |
— |
— |
— |
Агаммаглобулинемия типа болезни Брутона |
|
IV(Bm->Bg) |
+ |
+ |
— |
— |
Гипоиммуноглобулинемия с макроглобулинемией |
|
V(Bg->Ba) |
+ |
+ |
+ |
+ |
Селективный дефицит IgA |
|
VKTt-^п) |
± |
+ |
+ |
+ |
Недостаточность клеточного иммунитета. Онкогенно и |
|
VI+V |
+ |
+ |
— |
Атаксия-телеангиэктазия. Онкогенно опасная ситуация |
|
|
IV+VI |
± |
+ |
Гипоиммуноглобулинемия с поражением тимуса. Онкогенно |
||
|
VI+III |
± |
Тяжелая аиммуноглобулинемия с гипоплазией тимуса. Ранняя |
|||
|
II+V |
— |
± |
— |
Тяжелое иммунодефицитное состояние. Ранняя смерть |
|
|
II+IV |
— |
± |
— |
— |
То же |
|
II+III |
Полная аплазия лимфоидной системы. Ранняя смерть |
||||
|
Обозначения: -f Полное функционирование системы. — Отсутствие иммунного ответа данного типа. -+- Неполноценное функционирование: например, для |
Библиография: Александер Дж. У. и Гуд Р. А. Иммунология для хирургов, пер. с англ., М., 1974; Врождённые иммунодефицитные состояния у детей, под ред. Ю. М. Лопухина и Р. В. Петрова, М., 1975, библиогр.; Лопухин Ю. М. и Петров Р. В. Новая классификация первичной иммунологической недостаточности, Вестн. АМН СССР, № 3, с. 35, 1974; Первичная иммунологическая недостаточность, Бюлл. ВОЗ, т. 45, № 1, с. 123, 1972, библиогр.; Clinical aspects of immunology, ed. by P. G. H. Gell a. o., p. 649, Oxford a. o., 1975, bibliogr.; Good R. Immunodeficiency in developmental perspective, Harvey Lect., ser. 67, p. 1, 1973.
Подходы к лечению вторичных иммунодефицитов
При вторичных иммунодефицитах нарушения иммунной системы выражены в меньшей степени, чем при первичных, и носят приобретенный характер. В связи с этим возможно лечение вторичных иммунодефицитов с практически полным восстановлением защитных функций организма. Обычно лечение вторичного иммунодефицита начинают с определения и устранения причины его возникновения. Например, лечение иммунодефицита на фоне хронических инфекций начинают с санации очагов хронического воспаления. Иммунодефицит на фоне витаминно-минеральной недостаточности начинают лечить при помощи комплексов витаминов и минералов и различных пищевых добавок, содержащих эти элементы. Основной инструмент терапии вторичных иммунодефицитов – иммунотропное лечение. Для ускорения выздоровления и специфической стимуляции иммунитета проводят курс лечения иммуностимулирующими препаратами. На данный момент известно большое количество различных иммуностимулирующих препаратов, с различными механизмами действия.
В настоящее время все иммунные препараты делятся на три основные группы:
– активная иммунизации (вакцины);
– заместительное лечение (интерфероны, иммуноглобулины, лейкоцитарная масса и др.);
– препараты иммунотропного действия (иммуностимуляторы, гранулоцитарно-макрофагальные колониестимулирующие факторы; иммуномодуляторы экзогенного и эндогенного происхождения).
Выбор иммунотропного лечения зависит от остроты инфекционно-воспалительного процесса и выявляемого иммунологического дефекта. Вакцинотерапию используют с профилактической целью только в период ремиссии как инфекционных, так и соматических заболеваний. Каждый из используемых препаратов имеет свои показания, противопоказания и схемы использования. Заместительное лечение вторичного иммунодефицита может быть использовано в любой стадии инфекционно-воспалительного процесса. Препараты заместительного лечения – препараты выбора в острой ситуации. Наиболее часто используют интерфероны и внутривенные иммуноглобулины.
Иммуномодуляторы и иммуностимуляторы различного происхождения широко используют у больных с вторичным иммунодефицитом. Однако их назначение имеет ряд критериев, которые необходимо соблюдать.
К таким принципам относятся:
– Назначение иммуномодуляторов допустимо только и стадии ремиссии инфекционного процесса.
– Выбор иммуномодулятора и схемы его применения определяют в зависимости от остроты инфекционного воспалительного процесса, его причины, выявленного иммунного дефекта с учетом соматических заболеваний и индукторных воздействий.
– Основные критерии назначении иммуномодулирующих препаратов – клинические проявления иммунодефицита (наличие инфекционного воспалительного процесса, торпидного к адекватному этиотропному лечению).
– Дозы, схемы и продолжительность лечения должны соответствовать инструкции препарата; коррекцию схем использования препарата должен проводить только опытный клинический иммунолог.
Таким образом, ввиду многофакторности этиологических фактором, участвующих в формировании такого заболевания, как вторичный иммунодефицит, успех лечения таких больных зависит от профессионализма иммунолога, который правильно расставит акценты в причинно-следственных отношениях, адекватно оценит результаты иммунологического исследования и подберет правильный вектор коррекции иммунных нарушений.
Материал подготовил:









