Инфекция мочевыводящих путей у ребенка
Содержание:
Клиническая картина
С острым пиелонефритом связаны такие симптомы, как лихорадка и общие воспалительные реакции организма. Воспаление верхней части мочевых путей прогностически более тяжелое – оно может привести к образованию почечных рубцов с последующим повышенным риском развития артериальной гипертензии, двустороннему почечному поражению и хронической почечной недостаточности.
Вероятность этих осложнений выше у детей младше 2 лет, особенно у детей с везикоуретральным рефлюксом высшего уровня, тяжелой обструктивной уропатией и другими врожденными аномалиями строения и функции мочевыводящих путей.
 Острый пиелонефрит застает человека врасплох.
Острый пиелонефрит застает человека врасплох.
Клинические проявления острого пиелонефрита зависят от возраста человека – чем младше ребенок, тем слабее характерные симптомы. У новорожденных и маленьких детей инфекция может быть схожа с сепсисом или, наоборот, проявляется только легкими общими проявлениями, такими, как усталость, вялость, необъяснимые повышения температуры и желудочно-кишечные симптомы (например, рвота). Особенно у мальчиков в возрасте до 6 месяцев и девочек до 1 года при длительных субфебрилиях и необъяснимых лихорадочных состояниях рассмотреть возможность такого заболевания, как инфекция мочевыводящих путей, сложно. После подтверждение диагноза лечение должно проводиться незамедлительно.
У детей старшего возраста инфекция верхних мочевых путей также похожа на клиническую картину сепсиса. Пиелонефрит следует подозревать у ребенка в случае повышения температуры до 39°С, продолжительностью более 2 дней, если неизвестна причина лихорадочного состояния. Боль в поясничной области может быть односторонней, но возможен и двусторонний ее характер, наиболее ощутимой она может быть в области паха и нижней части живота. Возможны и редкие желудочно-кишечные симптомы (рвота, диарея, боли в животе).
Клинические проявления острого пиелонефрита не всегда ясны, и часто заболевание похоже на общее лихорадочное состояние, которое списывают на вирусную респираторную инфекцию. В соответствии с наблюдениями повышенная температура у каждого 15–20 младенца является проявлением острого пиелонефрита. Поэтому рекомендуется при любом лихорадочном состоянии и повторной субфебрилии у детей провести анализ мочи, чтобы исключить инфекцию мочевыводящих путей.
В отличие от пиелонефрита, воспаления при инфекциях нижних мочевых путей (цистит, уретрит) лихорадочная реакция организма является достаточно легкой или полностью отсутствует, а в клинической картине доминируют локальные признаки. Характерные симптомы, такие, как жжение и резь при мочеиспускании, частое мочеиспускание, давление или боли в нижней части живота, становятся все более частыми в возрасте от 3 лет. У детей, которые уже не мочатся спонтанно, может возникнуть вторичный энурез.
Необходима дифференциальная диагностика, призванная исключить острый пиелонефрит, баланит, вульвит и дисфункции нижних мочевых путей. Дизурия без температуры, скорее всего, указывает на вульвит у девочек или баланит у мальчиков. У сексуально активных подростков клинические признаки цистита с лейкоцитурией и стерильной мочой (или с незначительной бактериурией) могут указывать на хламидийную или микоплазмовую инфекцию. Лейкоцитурия со стерильной мочой (или с незначительной бактериурией) может быть симптомом хронического тригонита.
Лечение острого пиелонефрита
Основным фактором риска развития почечного рубцевания является несвоевременное начало лечения пиелонефрита (в дополнение к юному возрасту пациента)! Поэтому лечить заболевание следует начать в течение 24 часов после клинического подозрения на ИМВП. Назначается монотерапия бактерицидными антибиотиками, которые выбираются в соответствии с текущим состоянием информации о наиболее распространенных возбудителях бактериальной резистентности в стране, и конкретно, в определенной местности. Учитывая примерно 50%-ную устойчивость E. coli на (неусиленные) аминопенициллины, подходящими являются только антибиотики, устойчивые к беталактамазе (к ним относятся защищенные аминопенициллины или цефалоспорины III поколения). Использование фторхинолонов в педиатрии ограничено из-за недостаточного клинического опыта и риска возможного повреждения растущих хрящей суставов. У младенцев прием хинолонов рекомендуется только при серьезных заболеваниях, у детей старшего возраста и подростков антибиотики этой группы могут быть использованы, но не в качестве препаратов первого выбора.
 В зависимости от типа возбудителя назначаются антибиотики, к которым у выявленных микроорганизмов нет устойчивости.
В зависимости от типа возбудителя назначаются антибиотики, к которым у выявленных микроорганизмов нет устойчивости.
Лечение пиелонефрита обычно длится от 10 до 14 дней. На практике доказана эффективность последовательной антибактериальной терапии – после 3–5 дней после первоначального парентерального лечения, когда состояние пациента стабилизируется, назначают пероральный прием антибиотиков.
Первоначальная парентеральная фаза лечения особенно важна у новорожденных и детей младшего возраста, у которых пероральная терапия в острой фазе заболеваний может быть проблематичной (отсутствие аппетита, рвота и т.д.).
Отличные результаты были показаны при последовательном парентеральном (или, при возможности, пероральном) введении цефалоспоринов (например, Цефиксим с последующим введением Цефизокса, Цефотаксима или Цефтриаксома) или внутривенном введении аминогликозидового антибиотика, с последующей терапией пероральными антибиотиками (защищенными аминопенициллинами или цефалоспоринами). У детей в возрасте до 6 лет антибактериальная терапия может продолжаться химиотерапевтическими препаратами (Ко-Тримоксазол или Триметоприм) в одной вечерней дозе в течение 2 недель.
Проявление клинических признаков (температура, рвота и т.д.) может быть уменьшено при соответствующем лечении, как правило, в течение 48–72 часов, в это время посев мочи обычно уже стерилен. В противном случае, целесообразность антибактериальной терапии после 48 часов переоценивается на основе результатов посева мочи, а также определяются возможные осложнения, такие, как обструкция мочевыводящих путей, абсцессы почек и т.д.
В дополнение к антибактериальной терапии, по мере необходимости, вводятся препараты противовоспалительного действия и жаропонижающие (Ибупрофен, Парацетамол, Нурофен), а у маленьких детей – и Диазепам для профилактики лихорадочных судорог. При дегидратации у новорожденных и младенцев отдается предпочтение Парацетамолу из-за риска острой почечной недостаточности после введения Ибупрофена.
Основной мерой является достаточное потребление жидкости, отдых и тепло. Ребенок с инфекцией мочевыводящих путей не должен иметь жажду. Увеличение потребления жидкости увеличивает и выход мочи, с которой вымываются продукты воспаления и, как следствие, ограничивается распространение инвазивных бактерий. Потребляемые напитки должны быть теплыми или комнатной температуры, ни в коем случае не холодными. Подходящими являются травяные чаи, неприемлемыми – газированные напитки.
Не имеет никакого смысла заставлять ребенка пить напитки, которые ему не нравятся (например, урологический чай). Что касается пищи, в этом случае необходимы специальные меры. Выбирается нераздражающее, соответствующее возрасту питание, которое также не следует излишне солить. Детям старшего возраста при ИМВП необходимо регулярное мочеиспускание. Следует также учитывать возможный запор.
Симптомы
Данные инфекции во многих случаях принимают форму бессимптомной бактериурии. Это выражается в том, что моча содержит признаки присутствия бактерий, но других симптомов, которые могли бы насторожить детей или родителей, нет. Это осложняет обнаружение болезни и место ее локализации.
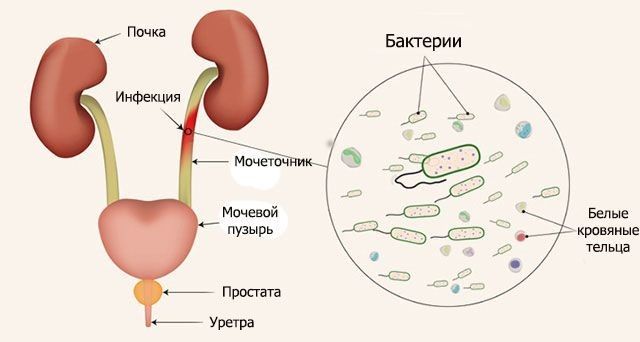
Иногда единственным признаком становится эпизодичное повышение температуры тела, доходящее до опасных значений в 39-40°С.
В ряде случаев клиническая картина более явная и выражает себя так:
- частое желание ребенка сходить в туалет, разовый объем урины при этом — минимальный;
- отеки на лице или в нижних конечностях (редко);
- жалобы на болезненный процесс мочеиспускания;
- боли в нижнем отделе живота;
- приступы тошноты;
- слабая струя при мочеиспускании;
- изменение цвета мочи, ухудшение ее прозрачности и появление специфического запаха;
- для детей младшего школьного возраста — ночное недержание;
- частое желание пить и жажда, которая тяжело утоляется.
Всех вышеперечисленных симптомов может не наблюдаться, но если ребенок стал беспокойнее и капризнее, резко повысилась его утомляемость, заметно ухудшился аппетит или сон — это должно стать сигналом к поиску проблемы, поскольку такое состояние тоже характерно для инфекций мочевыводящих путей.
Усиление болевого синдрома может вызвать обилие фруктовых кислот в рационе (цитрусовые, виноград), соленых и маринованных овощей, а в летнее время избыток помидоров.
У грудничков ко всем классическим признакам может присоединиться желтая окраска кожных покровов и частые приступы диареи, изменяется запах изо рта.
Чем лечить?
Устранение инфекции мочевыводящих путей проводится с применением большого количества лекарств:

антибиотиков, которые являются антибактериальными средствами широкого спектра действия и убивают различные патогенные микроорганизмы;
противовоспалительных таблеток, помогающих ускорить снижение тяжести клинического проявления заболевания;
спазмолитиков, устраняющих болевые ощущения, которыми сопровождаются спазмы гладкой мускулатуры шейки мочевого пузыря, при этом происходит восстановление нормального оттока мочи.
Все перечисленные препараты направлены на устранение конкретной проблемы и имеют противопоказания к применению. Поэтому они должны назначаться врачом после проведения обследования.
При этом он профессионально составляет лечебный комплекс из нескольких средств и рассчитывает нужную дозу и количество приемов. Курс лечения, как правило, продолжается от 10 до 14 дней.
Также в лечении ИМВП часто применяют растительные уросептики. Они состоят только из натуральных ингредиентов и совершенно безвредны. При этом помимо лечебного эффекта, они оказывают положительное действие на весь организм в целом, обогащая его витаминами и минералами.
В качестве вспомогательных средств в комплексной терапии можно использовать отвары и настои лечебных трав. Но делать это нужно после консультации со специалистом.
Если лечение проведено своевременно и правильно, то обычно заболевания мочевыводящих путей быстро проходят и не дают серьезных осложнений. По окончании приема лекарственных средств пациент восстанавливается и возвращается к привычному образу жизни.
Не следует заниматься самолечением, так как оно может нанести серьезный вред здоровью и даже представляет угрозу жизни.
С особой осторожностью нужно относиться к лечению инфекции мочевыделительной системы беременным женщинам. Данное заболевание может стать причиной преждевременных родов, усиления токсикоза, стойкого повышения давления
В сложившейся ситуации используется минимальное количество лекарственных препаратов.
Специалист подбирает антибактериальные и противовоспалительные препараты в каждом случае индивидуально, исходя из состояния самой женщины, плода и срока беременности.
При лечении беременных женщин широко пользуются растительными уросептиками, свечами, иммуномодуляторами, урологическими травяными сборами, состоящими из толокнянки, полевого хвоща, корней одуванчика, можжевельника, ромашки аптечной, семян петрушки и укропа, эхинацеи, расторопши.
Профилактика инфекций мочевыводящих путей
Основные профилактические меры
Советы по снижению риска инфекции мочевыводящих путей
Пейте достаточное количество воды. Наши источники рекомендуют пить 6-8 стаканов воды или другие различные напитки (соки, бульоны, чай и т. д.) в день. Однако эти показатели (6-8 стаканов) не являются точными научными данными. Клюквенный сок является отличной альтернативой чистой воде, так как предотвращает размножение бактерий в стенках мочевыводящих путей. Также, здоровый взрослый человек должен выделять от ½ до 2 литров мочи в день.
Не сдерживайте желание помочиться, удержание мочи в мочевом пузыре — способствует размножению бактерий.
Лечите нарушения пищеварительного тракта, особенно запоров, которые способствуют циститу, потому что бактерии задерживаются в прямой кишке и размножаются.
Рекомендации для женщин
Лучший способ предотвратить инфекцию мочевыводящих путей для девочек и женщин — это всегда протирать туалетной бумагой интимные места спереди назад после дефекации или после мочеиспускания.
Всегда сразу после полового акта секса желательно помочится.
Ежедневно мойте анальную и влагалищную зоны. Однако слишком «агрессивно» подмываться не рекомендуется, поскольку могут ослабеть слизистые оболочки.
По возможности избегайте использования дезодорирующих средств (интимной парфюмерии) в области половых органов и масел для ванн или муссов, которые могут раздражать слизистую оболочку мочеиспускательного канала. Вызывая симптомы похожие на инфекции мочевыводящих путей.
Всегда используйте презервативы с лубрикантами, которые меньше раздражают половые органы. И не стесняйтесь добавлять смазочный гель.
Во время секса, в случае сухости влагалища, используйте водорастворимую смазку, чтобы избежать раздражения.
В случае частых инфекций, вызванных применением диафрагмы, целесообразно поменять метод контрацепции.
Рекомендации для мужчин
Профилактику инфекций мочевыводящих путей у мужчин проводить труднее
Важно пить достаточное количество жидкостей, чтобы поддерживать опорожнение мочевого пузыря, и при необходимости лечить заболевания предстательной железы.
Кроме того, уретрит, возникающий в результате инфекций, передаваемых половым путем, можно предотвратить, используя презервативы во время полового акта с партнером или партнершей. Воспаление мочеиспускательного канала часто встречается у мужчин, у которых развивается гонорея или хламидиоз, вследствие незащищенного секса.
Меры по предотвращению осложненийЛечение инфекций мочевого пузыря антибиотиками предотвращает пиелонефрит, гораздо более серьезную болезнь.Важно не лечиться самостоятельно, например, принимая оставшиеся антибиотики от предыдущего лечения
Злоупотребление антибиотиками без соблюдения предписаний врача может осложнить лечение цистита и ухудшить ситуацию.
Меры по предотвращению рецидивовРецидивирующие инфекции мочевыводящих путей очень распространены среди женщин. В дополнение к упомянутым выше профилактическим мероприятиям эффективными также могут быть лекарства или народные средства, в частности клюквенный сок.Профилактика с помощью лекарств
Некоторым пациентам, у которых часто возникают инфекции мочевыводящих путей (более чем 2-х раз каждые 6 месяцев), могут быть назначены антибиотики в качестве профилактического средства с низкой дозировкой в течение нескольких месяцев. То же самое поможет и мужчинам, у которых хронические заболевания простаты, повышающие риск инфекции мочевых путей.
Например, врач может назначать приём антибиотиков ежедневно в течение нескольких месяцев или после каждого полового акта, чтобы предотвратить рецидив и позволить иммунной системе восстановить контроль. Речь идет о профилактической антибиотикотерапии.
Профилактика клюквенным соком
Как показали результаты некоторых исследований, регулярное употребление клюквенного сока снижает риск рецидивирующих инфекций мочевыводящих путей у женщин.
Клюква уже давно используется для профилактики инфекций мочевыводящих путей. Исследования опубликованные в 2008-2009 годах на сайте www.ncbi.nlm.nih.gov тут и тут) показывали, что потребление клюквенного сока (или в виде сухого экстракта) снижает частоту рецидивов.
Согласно исследованиям уровень рецидивов среди молодых женщин снижается на 35% за 1 год. Однако профилактическая эффективность клюквенного сока менее очевидна у детей, пожилых людей и пациентов с неврологическими заболеваниями.
Пейте 250-500 мл клюквенного сока в день или принимайте дважды в день от 300 мг до 400 мг экстракта в виде капсул или таблеток. Свежие или замороженные фрукты также можно употреблять в количестве от 125 мл до 250 мл в день.
Симптомы заболеваний почек и мочевыводящих путей
Все заболевания почек и мочевыводящих путей можно разделить на две большие группы, одну из которых составляет наследственная и врожденная патология, другую — приобретенная.
Наследственные и врожденные заболевания почек у детей
Нефропатии первой группы имеют в педиатрии большее значение и встречаются у детей чаще, чем у взрослых. Объясняется это тем, что многие из подобного контингента больных умирают рано. Тем не менее, истинная сущность патологического процесса в почках не всегда просто распознается, нередко он протекает под маской приобретенного заболевания.
Наследственная и врожденная нефропатия может быть обусловлена структурно-анатомическими особенностями развития почек и мочевыводящих путей, на долю которых приходится 1/3 всех пороков развития в различных органах и системах. По частоте они уступают лишь порокам развития сердца. Кроме того, выделяют гистологические аномалии строения почек (поликистозная болезнь, нефронофтиз Фанкони, нефропатии, обусловленные гипопластической дисплазией, и др.), большую подгруппу так называемых тубулопатий, в основе которых лежат нарушения транспорта различных веществ в тубулярном отделе нефрона. Наконец, есть такие заболевания почек у детей, которые по своей клинико-морфологической выраженности по симптомам близки к нефриту; это так называемые нефрозо-нефритоподобные синдромы. Имеются в виду наследственный нефрит, врожденный нефротический синдром, семейный нефротический синдром и еще часть редкой нозологии.
Приобретенные заболевания почек
Приобретенные почечные заболевания, т. е. развивающиеся под влиянием факторов окружающей среды, разделяются на первичные и вторичные.
- В число первичных включаются различные формы гломерулонефритов и пиелонефритов, опухоли почек (исключая эмбриональную аденосаркому Вильмса) и некоторые другие патологические процессы, развивающиеся самостоятельно в интактной до того мочевой системе.
- Приобретенной вторичной следует считать нефропатию, которая является одним из синдромов или осложнением как приобретенной, так и врожденной патологии, в том числе и почечной. Примером могут служить такие заболевания почек у детей, как: волчаночный нефрит, капилляро-токсический нефрит, развивающийся у лиц с болезнью Шенлейна — Геноха, диабетический гломерулонекроз, амилоидоз почек, острая почечная недостаточность (ОПН) при гемолитико-уремическом синдроме, острых кишечных и детских инфекциях, токсико-аллергических состояниях.

Пиелонефрит — заболевание почек у детей
Пиелонефрит является вторичным, если осложняет ту или иную структурно-анатомическую аномалию почек и мочевыводящих путей или нефролитиаз, при которых имеется затруднение к оттоку мочи (вторичный обструктивный), а также функциональную неполноценность мочевой системы без документированной обструкции, например наследственную тубулопатию, гломерулонефрит, нарушение обмена веществ с повышенной экскрецией уратов, оксалатов (вторичный необструктивный).
В делении пиелонефрита на первичный и вторичный есть определенная доля относительности, так как существует предположение, что хронический микробно-воспалительный процесс всегда развивается при врожденной неполноценности мочевой системы.
Из всего многообразия нефропатий, встречающихся у малышей, преобладающей является мочевая инфекция. По частоте она занимает второе место в передаче детских болезней, уступая лишь инфекции дыхательных путей (статистические данные ВОЗ).
Результаты показателей общего анализа мочи у детей при инфекции мочевыводящих путей
Одним из основных методов лабораторного обследования, позволяющих подтвердить инфекционный или иной патологический процесс в почках, является общий анализ мочи. Порой родители, приходя на прием, сетуют на трудности сбора материала для анализа, особенно у девочек.
Попробуем выяснить, действительно ли так важен и нужен этот нехитрый, на первый взгляд, анализ и что мы можем с его помощью увидеть.
При выявлении инфекций мочевыводящих путей общий анализ мочи предусматривает определение цвета, относительной плотности, реакции мочи, белка, сахара, соли. Проводится также исследование осадка; с определением количества эритроцитов (красных кровяных клеток), лейкоцитов (белых кровяных клеток) и других элементов, а также бактерий.
Прежде всего, при диагностике воспалений мочевыводящих путей у детей врач может определить, выполняют ли почки свою функцию, т. е. способны ли они в достаточной мере фильтровать вредные для организма продукты обмена и, наоборот, не выводят ли они нужные полезные вещества. Об этом говорит плотность или удельный вес мочи. Чем больше растворенных в моче веществ, тем выше плотность, и наоборот. У малышей до года этот показатель может колебаться от 1002 до 1017 в течение суток в зависимости от времени кормления и приема жидкости. Постоянно низкое значение цифр удельного веса может потребовать выполнения дополнительных проб для оценки функции почек. Наличие в общем анализе мочи у детей белка и сахара может быть сигналом как несостоятельности процесса фильтрации в почках, так и заболеваний внутренних органов, например, сахарного диабета (нарушения усвоения сахара в крови), который сопровождается повышенным выведением глюкозы с мочой.
Такой показатель анализа мочи у детей, как изменение цвета от соломенно-желтого или почти прозрачного (у малышей до 1 года) до темно-желтого может говорить о неполадках с печенью. Часто родители дают малышам различные лекарственные средства, но о дозе при этом забывают или не знают ее. Высокая доза, например, всеми любимого парацетамола может приводить к поражению тканей печени и, как следствие, к окраске мочи в темно-желтый и даже бурый цвет. Розовый и другие необычные цвета могут встречаться при других заболеваниях.
Наличие в анализе мочи эритроцитов (красных кровяных телец) возможно не более трех, и в единичных (не в нескольких подряд) анализах . Для некоторых наследственных заболеваний характерно наличие эритроцитов в моче.
Но самое главное — анализ мочи при диагностике инфекций мочевыводящих путей информирует врача о возможном наличии заболевания, что подтверждается увеличением количества лейкоцитов (более 8 у девочек и более 5 у мальчиков).
Некоторые родители недоумевают: «Как, почему? Малыша ничего не беспокоит, он улыбается, не плачет, хорошо ест». В этом-то и вся опасность инфекции мочевыводящих путей! Помимо плохих результатов анализа мочи у ребенка, заболевание может никак на первых порах не проявляться, а в дальнейшем, при хроническом течении, приводить к постепенному поражению тканей почек.
Не следует пренебрегать назначениями врача, так как некоторые, на первый взгляд незначительные, аномалии развития с ростом ребенка могут вести себя совершенно непредсказуемо, поэтому требуют обязательного контроля.
В случае если у малыша подтвердится какое-то нарушение, требующее оперативной коррекции, вас с ребенком, конечно, направят в специализированный стационар или диагностический центр для более детального обследования (экскреторная урография, цистоскопия, цистография и др.).
Своевременная диагностика инфекций мочевыводящих путей у детей (врожденных и приобретенных) и быстро назначенное лечение — залог здоровья вашего ребенка в будущем. Все, что требуется от мамы, — это проходить с ребенком назначенные обследования и прислушиваться к мнению специалистов.
У грудных детей, помимо возможных инфекционных процессов в мочевыделительных путях, встречаются и проявления врожденных пороков развития, которые могут быть выраженными, как, например, полное удвоение почки, или менее выраженными — например, неполное удвоение внутренних структур (лоханок) почек. Нарушение в строении почек или мочеточников обычно создает предпосылку к неправильному оттоку мочи из почек, а это, в свою очередь, благоприятный фон для роста и размножения бактерий, которые по тем или иным причинам окажутся рядом. В итоге все заканчивается опять же проявлением инфекции мочевыделительных путей. Это понятие объединяет различные инфекционные заболевания, в число которых входит цистит—воспаление мочевого пузыря, пиелонефрит — воспаление мочевыводящей части почек.









