Методы пренатальной диагностики: генетический, инвазивный, неинвазивный. показания для назначения, результаты
Содержание:
- Синдромы Шерешевского-Тернера и Х-трисомии
- Внутрикистозный папиллярный рак
- Неинвазивная пренатальная диагностика
- Инвазивная пренатальная диагностика.
- Что такое НИПТ и как он проводится?
- Неинвазивная пренатальная диагностика
- Сроки проведения
- Как рассчитывают риски хромосомных аномалий?
- Группы риска
- Кордоцентез.
- Примерный режим дня ребенка при грудном вскармливании
- Возможные осложнения
- Определение причастности мужчины к происхождению малыша инвазивными методами
Синдромы Шерешевского-Тернера и Х-трисомии
Менее распространенное генетическое заболевание, возникающее в случае отсутствия или повреждения одной из Х-хромосом. Это же служит объяснением того, почему синдром Шерешевского-Тернера встречается только у лиц женского пола. Если во время беременности методы пренатальной диагностики наследственных болезней не были применены, то после рождения ребенка родители сразу же заметят симптомы болезни. У таких детей отмечают задержку роста, недобор в весе. Девочек с синдромом Шерешевского-Тернера от сверстниц визуально будет отличать короткая и утолщенная шея, аномальная форма ушных раковин и тугоухость. В подростковом возрасте происходит задержка полового созревания, молочные железы полностью не развиваются, менструация не наступает. Интеллектуальное мышление, как правило, не страдает, но взрослые женщины с этим генетическим заболеванием не могут иметь детей.
Синдром Х-трисомии так же, как и предыдущая врожденная патология, встречается только у представительниц женского пола. Умственная отсталость, половая незрелость, бесплодность – это основные симптомы болезни. Причиной нарушения является наличие в генотипе трех Х-хромосом.
Внутрикистозный папиллярный рак
Выявляют чаще у женщин пожилого возраста (в среднем 65 лет), составляет 2% всех случаев РМЖ. Размеры опухоли могут быть большие — от 0,4 до 10 см, в среднем 2 см.
Прежде всего опухоль представлена кистой и папиллярным раком в виде небольшого участка в кисте или замещающим почти всю полость кисты. Морфологическое строение характерно для внутрипапиллярного рака, то есть представлено фиброваскулярными лучиками, лишенными миоэпителиальной выстилки и покрытыми неоплазированным эпителием, соответствующим дифференцировке G1.
Атипичный эпителий формирует солидные, криброзные, папиллярные структуры. Миоэпителиальная выстилка сохранена только в стенке кисты неопухолевого строения. Возможна продукция муцина (фото 29).
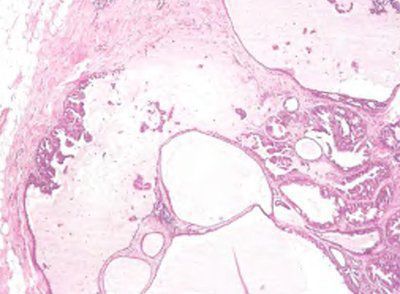 Фото 29. Участок внутрикистозного папиллярного рака с выраженными признаками секреции. Гематоксилин-эозин, х 100
Фото 29. Участок внутрикистозного папиллярного рака с выраженными признаками секреции. Гематоксилин-эозин, х 100
Бывают участки метаплазии, участки клеток нейроэндокринной дифференцировки. Характерной особенностью является отсутствие инвазии опухоли в окружающую строму (фото 30).
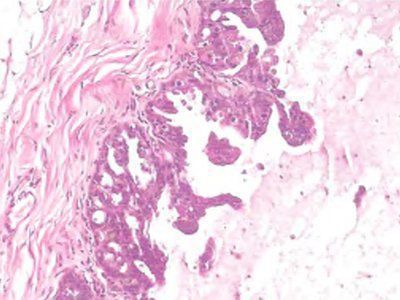 Фото 30. Участок стенки кисты внутрикистозного папиллярного рака. Эпителиальная выстилка кисты малигнизирована и представлена микрососочковыми структурами. Нет признаков опухолевой инвазии в фиброзную капсулу кисты. Гематоксилин-эозин, х 100
Фото 30. Участок стенки кисты внутрикистозного папиллярного рака. Эпителиальная выстилка кисты малигнизирована и представлена микрососочковыми структурами. Нет признаков опухолевой инвазии в фиброзную капсулу кисты. Гематоксилин-эозин, х 100
Морфологический код в Международном классификаторе онкологических заболеваний папиллярного рака внутри кисты — 8504/2.
Неинвазивная пренатальная диагностика
Пренатальный скрининг (отсев или сортировка) проводится в обязательном порядке среди всех беременных и включает 2 главных исследования, которые позволяют выявить грубые пороки развития и маркеры патологии плода.
Трансабдоминальное ультразвуковое исследование
Ультразвуковое исследование
Ультразвуковое исследование является абсолютно безопасным методом и должно проводиться во время беременности как минимум 3 раза и в определенные сроки: в 10 – 14 недель, в 22 – 24 недели и в 32 – 34 недели. Отклонение от рекомендованных сроков значительно снижает процент выявления патологии. Так, при первом УЗИ определенные признаки, свидетельствующие о грубой патологии, до 10-ой недели еще не появились, а после 14 недели уже исчезли. Но даже во время проведения второго УЗИ не всегда возможно выявить патологию и пороки развития (например, мелкие дефекты в перегородках сердца). Поэтому УЗИ обязательно (в любом случае) дополняется исследованием крови на маркеры плода.
Методика проведения УЗИ:
- Трансабдоминальное исследование Проводится при помощи трансабдоминального датчика, который испускает ультразвуковые волны. Датчик водится по поверхности передней брюшной стенки, а волны, передаваемые им, отражаются от тканей будущего малыша и обрабатываются компьютером. После чего на мониторе формируется сонограмма – изображение, которое описывается врачом. Трансабдоминальное исследование лучше выполнять во втором – третьем триместрах.
- Трансвагинальное исследование Предпочтительно проводить в ранних сроках гестации. Вагинальный датчик, помещенный в презерватив, вводится во влагалище.
Что позволяет выявить УЗИ:
- локализацию эмбриона (маточная или внематочная беременность);
- количество плодов;
- срок беременности в неделях;
- задержку развития плода;
- замершую беременность;
- пол ребенка;
- локализацию плаценты (предлежание, низкую плацентацию);
- состояние плаценты (инфаркт, кальцинаты, степень зрелости);
- количество амниотической жидкости (много- или маловодие);
- состояние пуповины, число сосудов в ней, узлу пуповины;
- тонус миометрия (гипертонус при угрозе прерывания или преждевременных родах);
- сердцебиение плода и его характер (брадикардию, тахикардию);
- нарушенный кровоток в плацентарных сосудах;
- аномалии развития плода (в первую очередь пороки нервной трубки, сердца и почек, патологию печени и кишечника, состояние конечностей и лицевого отдела черепа);
- определение ранних специфических симптомов синдрома Дауна (до 12 недель) – ширина шейно-воротникового пространства;
- положение (продольное, поперечное, косое) и предлежание (головное, тазовое, лицевое) плода.
Кроме того, УЗИ позволяет диагностировать пузырный занос и анэмбрионию (отсутствие зародыша).
Биохимический скрининг при беременности
Биохимический скрининг
Для проведения биохимического скрининга исследуется венозная кровь беременной, взятая в сроки 15 – 20 недель (оптимально в 16 – 18). Первый этап скрининга – «двойной тест» проводится в 9 – 13 недель, в эти сроки определяются плацентарные белки РРАР-Р и ХГЧ, в России проводится редко. Второй этап биохимического скрининга осуществляется во втором триместре беременности и определяется содержание альфа-фетопротеина (АФП), хорионического гонадотропина человека (ХГЧ) и свободного эстриола. В Российской Федерации исследуется лишь первые 2 маркера.
Что позволяет выявить биохимический скрининг:
- синдром Дауна или трисомию;
- аномалии развития головного и спинного мозга (отсутствие головного мозга – анэнцефалию, грыжи головного и спинного мозга);
- хромосомные аномалии.
К достоинствам биохимического скрининга можно отнести:
- высокая эффективность (выявление синдрома Дауна и пороков нервной трубки достигает 70%);
- ранняя диагностика патологии плода (15 – 22 недели), когда беременность еще можно прервать;
- отсутствие риска для плода.
Из недостатков стоит отметить влияние различных факторов (многоплодная беременность, осложнения гестации, заболевания органов половой сферы женщины и другие) на достоверность результатов. Ввиду чего исследование биохимических маркеров может показать ложноотрицательный или ложноположительный результат.
В подозрительных случаях отклонений от нормы биохимических маркеров назначается УЗИ более высокого уровня (в перинатальном центре или в областной/республиканской больнице) и проведение инвазивной дородовой диагностики.
Инвазивная пренатальная диагностика.
Проводить инвазивную диагностику обычно рекомендуют после проведения перинатального генетического скрининга и УЗИ. Если по результатам скрининга риск хромосомных аномалий низкий и по УЗИ не обнаруживается никаких отклонений, инвазивное исследование не рекомендуется, хотя по желанию женщины его можно провести.
Показаниями к инвазивном диагностики являются: высокий риск по перинатальному генетическому скринингу, носительство одним из родителей генетического заболевания, браки между близкими родственниками, случаи хромосомных, генетических заболеваний в семье.
Соглашаясь или отказываясь от инвазивной диагностики, будущие родители должны проконсультироваться с грамотными специалистами и принять решение. Риск существует всегда, при проведении инвазивной диагностики нужно сопоставлять риск потери беременности и других осложнений с риском рождения ребёнка с отклонениями.
Обычно проводить инвазивные процедуры рекомендуют тогда, когда риск поражения плода хромосомными аномалиями больше, чем риск выкидыша. Но для некоторых пар даже совсем небольшая вероятность рождения больного ребёнка может быть проблемой.
Есть родители, которые хотят убедиться, что у малыша всё в порядке до рождения, чтобы спокойно вынашивать беременность. Доктор, исходя из результатов скрининга, УЗИ, учитывая семейную историю, может рекомендовать или не рекомендовать инвазивную диагностику, но последнее слово всегда за родителями. Сложное решение придётся принимать вам.
Наиболее популярным и часто используемым методом инвазивной пренатальной диагностики является амниоцентез (анализ околоплодных вод). Про него есть отдельная статья: «Амниоцентез». Реже используется проба хорионических ворсинок, кордоцентез, плацентоцентез.
Что такое НИПТ и как он проводится?
Еще несколько лет назад женщинам, становившимся на учет по беременности и числящимся в «группе риска» рекомендовали проходить другие тесты на возможные генетические аномалии: амниоцентез или биопсию хориона. Недостаток этих процедур заключался в том, что для получения требуемой информации было необходимо сделать прокол амниотической оболочки для забора образца околоплодных вод. Повреждение амниотической оболочки могло негативно сказаться на течении беременности, это существенно повышало риск выкидыша.
Неинвазивный пренатальный тест лишен подобных рисков. Его суть заключается в том, что кровь женщины при беременности содержит свободные части ДНК развивающегося плода. Исследуя генетический материал плода, врач может с максимальной точностью определить наличие хромосомных аномалий ребенка.
Для проведения этого теста у беременной берется венозная кровь (обычно требуется не более 18 мл). Кровь помещается в аппарат-центрифугу и охлаждается до нужной температуры.
После этого специалист уже может выделить ДНК ребенка, а затем отправить макромолекулу в амплификатор – прибор, в котором генетический материал «размножается». Далее врачу предстоит провести самую сложную и ответственную процедуру: анализ и математический обсчет ДНК плода с помощью компьютерной программы. После проведения анализа каждой женщине присваивается ее персональная библиотека генетического материала.
Результат будет доступен примерно через 14 дней после сдачи крови. Для расшифровки данных беременной будет необходимо обратиться к врачу-генетику. Консультация генетика также обязательна перед проведением анализа. В некоторых случаях результата придется ждать дольше, так как иногда анализы отправляются для более подробного исследования в Америку. Технология проведения теста в России появилась относительно недавно, и, несмотря на то, что среди отечественных врачей также есть отличные профессионалы, сложные и редкие данные получить можно только в специальных условиях.
Длительное исследование позволяет выявить незаметные при первичном анализе хромосомные нарушения, приводящие к умственной отсталости и задержке развития.
Биохимический тест с забором венозной крови проводится не ранее, чем на 9 неделе беременности.
Если в ходе неинвазивного пренатального теста не будут выявлены никакие нарушения, и здоровью малыша ничто не угрожает, женщина продолжает посещение клиники в обычном порядке.
При положительном результате теста врачам приходится прибегнуть к инвазивному методу исследования (с забором околоплодных вод) для подтверждения диагноза. Согласно законодательству, клиника имеет основание и право на выдачу женщине направления на прерывание беременности по медицинским показаниям при положительном результате теста.
По желанию отца может быть произведен анализ его ДНК. Для этого не требуется сдача крови: берется только мазок слизистой рта.
Неинвазивная пренатальная диагностика
В последние годы все большую популярность завоевывает метод неинвазивной пренатальной диагностики, при которой не делается биопсия хориона или амниоцентез, которых так боятся все беременные. Из крови беременной женщины выделяют ДНК ребенка и определяют в ней хромосомную патологию. При обнаружении таковой выполняется подтверждающий тест – инвазивная хромосомная диагностика на материале, полученном путем биопсии хориона или амниоцентеза. И только при подтверждении генетической патологии больной рекомендуют прервать беременность. Метод показал высокие информативность и надежность.
Не теряйте время! Запишитесь на прием прямо сейчас!
Теги:
Ведение беременности ЭКОУЗИ и биохимический скрининг беременныхПодготовка к беременностиДородовое наблюдениеПренатальная диагностикаПрофилактика невынашиванияВедение многоплодной беременности
Сроки проведения
Существуют разные классификации инвазивных методов диагностики.
По срокам проведения различают:
ИМД, проводимые в I триместре беременности:
- Биопсия ворсин хориона – для исследования берутся клетки ворсинчатой части хориона (наружной оболочки плода, которая позднее трансформируется в плаценту) для определения хромосомного набора плода. Пробы берут в сроке 8 – 12 недель беременности.
- Амниоцентез— операция, с помощью которой получают для исследования околоплодные воды. Сроки проведения такие, как и для биопсии ворсин хориона, но так как велик риск прерывания беременности чаще проводится во II триместре.
ИМД, проводимые во II триместре беременности:
- Амниоцентез – Взятие амниотической жидкости обычно в 17 – 22 недели беременности, но иногда исследование проводят до 34 недель.
- Амниоскопия– метод визуального осмотра нижнего полюса плодного яйца при помощи тонкого эндоскопа. Можно проводить с 17 недель беременности и, при необходимости, вплоть до родов.
- Плацентоцентез– процедура взятия на анализ клеток плаценты для диагностики хромосомных заболеваний. Проводят в 18 – 22 недель.
- Кордоцентез– получение для анализа крови плода для диагностики наследственных болезней крови, внутриутробной инфекции, а также лечения гемолитической болезни плода. Применяют с 18 недель беременности.
- Фетоскопия– непосредственный осмотр плода для выявления врожденных аномалий развития. С помощью эндоскопа возможно также взятие кусочка кожи плода для исследования. Обычно проводят в 18 – 24 недели.
важноВ III триместре беременности, как правило, ИМД не используют в связи с высоким риском преждевременных родов. Но иногда, при наличии строгих показаний, возможно проведение амниоскопии, амниоцентеза и кордоцентеза до родов
В зависимости от места расположения плаценты различают следующие виды доступа
- Трансабдоминальный – введение инструмента через переднюю брюшную стенку;
- Трансцервикальный – в полость матки проникают через канал шейки матки;
- Трансвагинальный – прокалывают передний или задний свод влагалища.
Показания к проведению ИМД:
- Возраст женщины старше 35 лет, так как с возрастом увеличивается частота спонтанных мутаций даже при отсутствии других факторов риска;
- Наличие признаков врождённой патологии при ультразвуковом скрининге;
- Отклонение уровня сывороточных белков в крови матери;
- Кровнородственный брак;
- Наличие у одного из супругов хромосомной перестройки, наследственного заболевания или порока развития;
- Рождение ребёнка с наследственным заболеванием или пороком развития;
- Наличие в анамнезе самопроизвольных выкидышей, мертворождений, первичной аменореи, первичного бесплодия у супругов;
- Неблагоприятное воздействие факторов окружающей среды в ранние сроки беременности (радиоактивное облучение, вдыхание парообразных ядов и др.);
- Приём эмбриотоксических препаратов в ранние сроки беременности;
- Рентгенологическое исследование на ранних сроках;
- Групповая или резус-несовместимость матери и плода.
Противопоказания:
- Угроза прерывания беременности;
- Воспалительные заболевания влагалища и шейки матки, или кожи живота (в зависимости от места прокола).
Возможные осложнения после проведения ИМД:
- преждевременное излитие околоплодных вод,
- преждевременные роды,
- ранение плода,
- отслойка плаценты,
- повреждение пуповины,
- ранение мочевого пузыря и кишечника матери,
- хориоамнионит (воспаление плодных оболочек).
Все инвазивные методы диагностики плода проводятся только с согласия беременной. Перед принятием решения необходимо по возможности спокойно взвесить все «за и против» и только потом отказываться от проведения исследования. Очень часто беременные не понимают, что такие процедуры просто так не назначают, а не выявленное вовремя тяжёлое заболевание плода может угрожать не только здоровью, но и жизни женщины.
Пренатальная или дородовая диагностиканаследственных и врожденных болезней – это комплексная быстроразвивающаяся область медицины, целью которой является выявление пороков развития плода, диагностика хромосомных (аномалии количества и структуры хромосом) и моногенных (изменение структуры гена) болезней. Пренатальная диагностика позволяет получить прямой ответ на вопрос о здоровье будущего ребенка.
Методы пренатальной диагностики подразделяют на скрининговые, неинвазивные и инвазивные.Некоторым беременным необходимо проведение специальных методов пренатальной диагностики.
Как рассчитывают риски хромосомных аномалий?
На результаты биохимического скрининга, помимо возможных хромосомных патологий, влияют очень многие факторы, в особенности возраст и вес. Чтобы определить статистически достоверные результаты, была создана база данных, в которой женщин разделили на группы по возрасту и массе тела и посчитали усредненные показатели «двойного» и «тройного» теста.
Средний результат для каждого гормона (MoM) и стал основой для определения границы нормы. Так, если полученный результат при делении на MoM составляет 0.5-2.5 единиц, то уровень гормона считается нормальным. Если меньше 0.5 MoM — низким, выше 2,5 — высоким.
Группы риска
Необходимость провести исследование генетического здоровья будущего ребенка может возникнуть даже у здоровых мамы и папы, если оба родителям или один из них входит в так называемую группу риска по генетическим патологиям. Безусловно, вопрос здоровья ребенка заботит любую беременную, и любая может сделать НИПТ по собственному желанию, для этого не нужно иметь направление от генетика или особые основания. Но есть категории будущих мам, которым такое тестирование наиболее желательно провести.
Если базовый обязательный скрининг показал у женщины высокие риски рождения малыша с синдромом Дауна, синдромом Патау или другими хромосомными патологиями, неинвазивные методы станут достойной альтернативой травматичным инвазивным способам установить истину. В случае получения результата отрицательного, женщина может не беспокоиться и не соглашаться ни на какие инвазивные методы.
В случае получения положительного результата анализа и если женщина хочет оставить «особенного» ребенка, также не нужно больше ничего проходить. А вот если супруги примут решение о прерывании беременности, инвазивный прокол сделать все-таки придется, ведь новейший способ пренатального исследования не является основанием для аборта или искусственных родов на большом сроке по медпоказаниям.
Неинвазивный тест желательно сделать женщинам, у которых прежняя беременность завершилась рождением ребенка с хромосомными отклонениями, выкидышем на раннем сроке, замиранием на любом сроке. С возрастом женщин стареют и яйцеклетки, ухудшается их репродуктивное качество, а потому риски рождения детей с генетическими аномалиями тем выше, чем выше возраст беременной. Всем женщинам старше 35 лет, которые собираются родить ребенка, желательно сделать такой тест.
Женщинам, которые не уверены в отцовстве, а также женщинам, которые состоят в близкородственном браке, тест не просто желателен, а необходим. Не будет лишним пройти обследование и в том случае, если в роду были случаи рождения детей с генетическими проблемами как со стороны мужчины, так и со стороны женщины.
Стоит провести подобную диагностику и тогда, когда у мамы или папы в анамнезе есть пусть даже пролеченная алкогольная или наркозависимость – длительные вредные привычки приводят к мутациям определенных генов, ухудшению качества яйцеклеток и сперматозоидов, что нередко приводит к развитию нарушений хромосомного набора ребенка.
Кордоцентез.
Под кордоцентезом понимают прокол сосудов пуповины с целью забора пуповинной крови. Так же как и другие инвазивные методы, кордоцентез проводится для выявления или исключения хромосомных аномалий. Но особенность кордоцентеза в том, что он проводится на более поздних сроках беременности (после 20 недели) и позволяет провести практически все анализы (гормоны, биохимию, инфекции и так далее).
Процедуру проводят специальной иглой через переднюю брюшную стенку под контролем ультразвука. Перед этим могут провести обезболивание. Кордоцентез может проводиться не только для диагностики, но и лечения заболеваний плода. С помощью этой процедуры можно делать внутриутробное переливание крови или введение лекарственных препаратов.
Риски кордоцентеза:
— нарушение состояния плода;
— вероятность прерывания беременности;
— гематома и кровотечения в области пункции.
Примерный режим дня ребенка при грудном вскармливании
У детей режим вырабатывается индивидуально, приучить всех к одному графику попросту невозможно. Существует примерный распорядок дня малыша, позволяющий родителям сформировать свой график.
- 06.00 — Проведения первого кормления. Проводятся гигиенические процедуры после ночного сна.
- 07.30-09.30 — Утреней сон.
- 09.30-11.00 — Пробуждение. Кроху можно положить на животик. Проведение второго кормления, обязательно после кормления кроху поддержать вертикально, что предотвратит срыгивание. Подготовка к прогулке.
- 11.00-13.00 — Дневной сон, отлично если новорожденный спит на прогулке.
- 13.00-14.30 — Возвращение домой. Кормления.
- 14.30-16.30 — Сон.
- 16.30-17.30 — Пробуждение. Кормления. Проведение развивающих игр. Чтение книг, стишков. Пение песен. Необходимо максимально знакомить его с окружающим миром.
- 17.30-19.30 — Очередной сон.
- 19.30-21.00 — Пробуждения и проведения пятого кормления. Гигиенические процедуры включающие купания.
- 21.00-23.30 — Сон, приходиться после каждого кормления.
- 23.00-00.00 — Проведения шестого кормления.
- 00.00-06.00 – Идеальный период для ночного сна. Некоторые крохи ночью просыпаются, требуя очередное кормление, не стоит отказывать ему, так он быстрее успокоиться, продолжив спать.
Именно такой распорядок дня у грудничка не достигших шестимесячного возраста. Для старших деток количество сна уменьшается, увеличивается время бодрствования.
Возможные осложнения
Вероятность осложнений при проведении кордоцентеза существует. Женщину о них предупреждают заранее. И только после того, как она будет знать обо всех теоретически возможных последствиях, ей предложат подписать информированное согласие на проведение процедуры или отказ от нее.
В народе бытует мнение, что инвазивная диагностика очень опасна для ребенка, и подобные манипуляции чуть ли не через одну заканчиваются выкидышем и гибелью малыша.
На самом деле вред инвазивных диагностических манипуляций существенно преувеличен. Действительно, риск того, что плодные оболочки в результате пункции будут инфицированы, есть, как и риск последующего выкидыша, но он, по официальной медицинской статистике, равен около 5%.
Среди других возможных осложнений кордоцентеза встречаются:
- Посттравматические кровотечения, вызванные воздействием на пуповину во время прокола. Если использовались пункционные адаптеры с иглами большого диаметра, то такая вероятность увеличивается. Если кровотечение длится не более нескольких минут после окончания манипуляции, это считается нормой. Более продолжительное кровотечение нуждается в неотложной квалифицированной помощи.
- Образование в месте прокола. Это может установить ультразвуковое исследование, которое будет проведено несколько позже. Не стоит пугаться, ведь некрупные гематомы никак не мешают развитию и росту малыша, функции плаценты не нарушаются.
- Кровь ребенка во время кордоцентеза и в первые минуты после него может попасть в материнский кровоток. Это может вызвать иммунный конфликт у матери.
- Ухудшение самочувствия ребенка. Такое осложнение имеет под собой физиологическую особенность всех сосудов, включая пуповинные, к спазму во время травмы.
Когда прокалывают сосуды , развивается спазм всего кровеносного русла, в результате ребенок может начать испытывать острую нехватку кислорода.
На УЗИ или это выразится в брадикардии — сердце малыша начнет биться медленнее. Чаще всего организму ребенка удается компенсировать этот дефицит кислорода.
Если же до проведения кордоцентеза у будущей мамы была диагностирована плацентарная недостаточность, гипоксия плода, такие физиологические спазмы могут стать причиной серьезных нарушений.
Чем меньше срок беременности на момент пункции, тем выше вероятность тяжелых трагических последствий — гибели малыша.
Последствия могут быть тяжелыми, если при кордоцентезе произойдет смешение крови мамы и плода, разных по резус-принадлежности при уже имеющемся конфликте. Материнский иммунитет незамедлительно отреагирует на это выбросом огромного количества антител, и ребенок может погибнуть внутриутробно или появиться на свет с тяжелыми токсическими поражениями печени и головного мозга.
Нечасто, но и такое случается, что длинная пункционная игла механически ранит плод, вызывает излитие околоплодных вод. Кордоцентез в большей степени опасен для ребенка, чем для его матери, а потому женщине всегда дается время на то, чтобы взвесить все риски и согласиться или не согласиться на прохождение инвазивной процедуры.
Определение причастности мужчины к происхождению малыша инвазивными методами
Для проведения исследования инвазивным путем необходим пренатальный материал. Например, биоптат ворсин хориона специалисты получают путем изъятия небольшого кусочка ткани оболочки плода. Забор материала осуществляется под контролем УЗИ через брюшную стенку.
 В этом случае осуществляется прокол матки, или обеспечивается доступ через шейку матки (зависит от расположения плода). Образец очищают от крови и передают на анализ.
В этом случае осуществляется прокол матки, или обеспечивается доступ через шейку матки (зависит от расположения плода). Образец очищают от крови и передают на анализ.
Ворсины хориона имеют одинаковую генетическую структуру с тканями плода. Преимущество данного способа заключается в возможности проведения теста на раннем сроке. Еще один инвазивный способ осуществляется путем получения околоплодной жидкости (проводится амниоцентез). Процедура также осуществляется под контролем УЗИ.
Доктор осуществляет тонкой иглой прокол кожи матери, попадает в матку и забирает немного околоплодной жидкости. Подобный вид изъятия может проводиться с первого по третий триместр беременности.
Вероятность прерывания беременности после процедуры составляет 1-2%.
Дорогие читатели! Для решения вашей проблемы прямо сейчас, получите бесплатную консультацию — обратитесь к дежурному юристу в онлайн-чат справа или звоните по телефонам:Вам не нужно будет тратить свое время и нервы — опытный юрист возмет решение всех ваших проблем на себя!









