Межполушарная щель: понятие, назначение, правила проведения диагностики, результаты, размеры расширения и возможные последствия
Содержание:
- Расширение межполушарной щели у грудничка
- Анатомия желудочковой системы головного мозга
- Подготовка и способ проведения нейросонографии
- Диагностика расширения субарахноидального пространства
- Методы лечения и последствия
- Межполушарная щель у грудничка: норма показателей, методы диагностики
- НСГ киста — Протокол
- Методы лечения и последствия
- Психологические особенности
- Проведение УЗИ
- увеличены передние рога боковых желудочков
- Расширение межполушарной щели у грудничка
- Межполушарная щель: что это такое?
- Причины расширения
- Заключение
Расширение межполушарной щели у грудничка

С приходом в нашу жизнь научного прогресса появляются все новые и новые методы исследования человеческого тела. Одним из таких исследований в младенчестве является нейросонография — изучение структур головного мозга с помощью ультразвука через незаросшие роднички.
Однако, глядя в лист описания результатов УЗИ, невольно пугаешься, видя массу незнакомых слов и стоящих рядом непонятных цифр.
Что они означают? Ответ может дать грамотный специалист при расшифровке результатов, а также врач невролог. Одним из показателей, который может насторожить, является расширение межполушарной щели у грудничка.
Насколько опасно это состояние и нужно ли его как-то лечить — давайте разберемся.
О щели между полушариями
Между полушариями мозга имеется щель, анатомические размеры которой в среднем составляют до 3 мм. Но у кого-то из детей она может быть больше — тогда в большинстве случаев говорят об анатомических особенностях развития.
Конечно же, если межполушарная щель расширена, да и к тому же заполнена жидкостью, это может указывать на развитие таких заболеваний, как рахит, внутричерепное давление, гидроцефалия. Но диагноз никогда не ставится на основании лишь данных результатов нейросонографии. Учитывается клиническая картина в целом.
Врач может задать следующие вопросы:
- как ребенок спит, сколько часов в сутки, с каким интервалом просыпается;
- как часто малыш срыгивает;
- насколько беспокойно его поведение, бывают ли беспричинные истерики продолжительностью более 5 минут;
- реагирует ли кроха на изменение атмосферного давления, пугают ли его резкие звуки, как обстоят дела с рефлексами;
- есть ли у младенца признаки рахита: увеличенный родничок, большой лоб, гладкий затылок (без волосиков).
С помощью нейросонографии можно заглянуть в мозг ребенка, однако важно, чтобы результаты были правильно расшифрованы, иначе исследование теряет смысл
Учитываются также размеры окружности головы (при их стойком увеличении есть причины заподозрить развитие гидроцефалии), состояние кожного покрова (есть ли мраморный рисунок), насколько хорошо зарастают роднички, имеется ли косоглазие или симптом Грефе, когда глаза закатываются таким образом, что отчетливо виден глазной белок.
Причины увеличения щели
Итак, расширенная щель у грудничка, превышающая так называемую норму, может проявляться как наследственная особенность, передавшаяся от родителей или ближайших родственников.
Также она может возникать вследствие:
- гипоксии плода во время беременности;
- скопления жидкости между мозговыми полушариями;
- родовых травм, например, при кесаревом сечении или при ведении родов с применением акушерских пособий.
Нужно ли лечить
Зачастую расширения щели в легкой степени не нуждаются ни в каком лечении.
Советуем почитать:Киста у младенца в голове
Не проводится терапия и в случае, когда увеличение межполушарной щели у грудничка является единственным беспокоящим фактором.
При выявлении симптомов, сопутствующих клинической картине какого-либо заболевания, могут быть назначены различные группы лекарств.
Например, при признаках рахита и проживании новорожденного в климатической зоне, где мало света, назначается дополнительный прием витамина Д.
Хорошее самочувствие ребенка — один из важнейших показателей его здоровья
Кроме того, невролог может посчитать необходимым прием сосудистых препаратов, улучшающих мозговое кровообращение, и успокаивающего средства на ночь. Но это только, если есть тревожные признаки, свидетельствующие о неврологических расстройствах.
Стоит отметить, что сам по себе «плохой сон» у младенца лечится в первую очередь не лекарствами, а нормализацией режима дня.
Очень важно, чтобы ежедневно совершались прогулки на свежем воздухе, а в комнате, где спит ребенок, было прохладно и свежо. Итак, если в заключении УЗИ головного мозга отмечено, что межполушарная щель у ребенка увеличена, это всего лишь констатация факта, что она шире обычного
Диагноз конкретного заболевания ставится не только на основании нейросонографии, но и на основании конкретных жалоб, реальных изменений в поведении
Итак, если в заключении УЗИ головного мозга отмечено, что межполушарная щель у ребенка увеличена, это всего лишь констатация факта, что она шире обычного. Диагноз конкретного заболевания ставится не только на основании нейросонографии, но и на основании конкретных жалоб, реальных изменений в поведении.
Анатомия желудочковой системы головного мозга
Структура головного мозга человека неоднородна, он состоит из нескольких частей, каждая из которых отвечает за определенную функцию жизнедеятельности. У любого здорового человека мозг состоит из четырех желудочков, которые связаны между собой с помощью сосудов, каналов, отверстий и клапанов.
Мозг состоит из боковых желудочков, третьего и четвертого. Боковые имеют также свои номера: левый обозначается первым номером, а правый вторым. 3 и 4 имеют другое название – передний и задний соответственно. Боковые желудочки имеют рога – передние и задние, и тело желудочков. Вокруг всех желудочков постоянно циркулирует спинномозговая жидкость – ликвор.
Изменение размеров одного или всех желудочков влечет за собой ухудшение циркуляции ликвора. Это грозит серьезными последствиями: приводит к увеличению объема жидкости в спинном мозге и к ухудшению работы организма. Асимметричные желудочки не являются нормальным явлением у малышей и детей до года.
Подготовка и способ проведения нейросонографии

Особой подготовки этот метод не требует. Во время проведения процедуры младенец должен быть сытым и не испытывать жажды. Если ребенок в это время уснул, то это даже приветствуется, так как необходимо, чтобы голова была неподвижна.
После того, как УЗИ головы младенца будет проведено, результат будет готов уже через 2 минуты.
Отправляясь на нейросонографию, не забудьте прихватить пеленку, чтобы подстелить ее под ребенка, а также бутылочку на случай затянувшейся процедуры. Перед походом на НСГ не смазывайте место родничка никакими кремами или мазями, даже если на это имеются показания. В противном случае датчик будет плохо контактировать с кожей, и ухудшится визуализация внутреннего изображения мозга.
Сама процедура в целом напоминает обычное УЗИ. Сначала малыша нужно уложить на кушетку, после этого датчик смазать гелем и начать сеанс нейросонографии.
Диагностика расширения субарахноидального пространства
При появлении подобных симптомов необходимо обязательно пройти диагностику и исключить такой диагноз как расширение субарахноидального пространства. Различают 3 стадии процесса: легкую, среднюю и тяжелую, когда расстояние между оболочками достигает величины более 4 см.
У новорожденных и детей первого года жизни при диагностике используется метод нейросонографии (ультразвуковое исследование через мягкие ткани родничка).
Взрослым людям установить подобный диагноз можно только посредством магнитно-резонансной томографии, которая позволяет получить четкие послойные снимки всех внутренних структур головного мозга. С их помощью можно выделить разные виды оболочек и оценить расстояние между ними, сравнив его с нормой. Кроме этого на томограмме будут видны очаговые и диффузные изменения, вызванные недостатком питания, сдавлением тканей при расширении желудочков мозга и местами усиленного скопления жидкости.
Субарахноидальное пространство (САП)существует у всех людей. Оно расположено между мягкой и паутинной (арахноидальной) оболочками мозга. Его предназначение – циркуляция ликвора, то есть спинномозговой жидкости.
Расширение САП возникает, когда ликвора образуется много, или затруднен его отток. Так как мозг помещен в ограниченную полость черепной коробки, то при увеличении объема жидкости его структуры подвергаются сдавлению. Бывает общее (равномерное) расширение и локальное.
Субарахноидальная щель – листки оболочек мозга расходятся над углублением извилины и соединяются над ее поверхностью, эти пространства называют щелями. Понятие расширения САП – это только заключение, полученное при рентгенологической, ультразвуковой или томографической диагностике. Для определения нужны дополнительные обследования.
Причины патологии при равномерном и локальном:повышенное образование спинномозговой жидкости; нарушение всасывания при воспалении, отечности; препятствия оттоку – опухоль, киста, кровоизлияние. Могут возникнуть еще в период внутриутробного развития. Младенец в таком случае рождается с гидроцефалией (водянкой мозга). Факторы-провокаторы: пороки развития; аномалии строения черепа, соединения его с позвоночником; травма при родах; инфекционные болезни матери.
Особая форма болезни – атрофия(уменьшенный объем) мозга и заполнение образованных пространств жидкостью. Характерна для пожилых пациентов на фоне атеросклероза, злокачественного течения гипертонической болезни, осложнений диабета.
Клинические признаки:
- У взрослых:головная боль, на которую не действуют обезболивающие; тошнота, рвотные позывы; ощущение давления на глаза. Признаки появляются внезапно или постепенно усиливаются, возможно периодическое стихание и обострение. При атрофии головного мозга расширения САП является случайной находкой при обследовании. Осложнения при несвоевременном лечении: шаткость при ходьбе; головокружение; неустойчивость при смене положения; затруднение координации движений; ощущение шума в ушах, зрительные нарушения, вплоть до слепоты; частичная обездвиженность или паралич; мышечные спазмы; потеря сознания, судороги; перепады настроения, агрессия, психоз.
- У грудничков:набухшие вены на поверхности тонкой кожи; шарообразная голова; большой родничок напряжен, неподвижен (нет пульсации); расхождение швов; при простукивании появляется звук, как при ударе по треснувшему горшку; взгляд вверх ограничен, на глазном дне отек дисков глазных нервов. Последствия:отставание в психомоторном развитии; позднее приобретение навыков; повышенный тонус мышц ног; низкая двигательная активность, ожирение; психические нарушения – апатия, нет привязанности к родителям, снижен интеллект.
Обследования при поражении лобных и теменных долей:визуальный осмотр, рентгенография, УЗИ, МРТ, консультация окулиста, пункция, ПЦР-исследование.
Лечение расширения субарахноидального пространства.Медикаментозная терапия показана при менингитах, энцефалитах, травмах, инсультах. В комплекс включают мочегонные (Лазикс, Диакарб). Показания для операции: аномалии развития черепа и САП; доброкачественные и злокачественные новообразования; внутримозговое кровоизлияние; абсцесс мозга; спаечный процесс при арахноидите. Если нельзя провести радикальное устранение причины гидроцефалии, то создают дополнительные пути оттока из полости черепа методом шунтирования.
Читайте подробнее в нашей статье о расширении субарахноидального пространства, его признаках, лечении.
Читайте в этой статье
Методы лечения и последствия

Лечение назначается в случае скопления жидкости в субарахноидальной полости.
Основу лечебных мероприятий составляют следующие действия:
- Назначение веществ, которые способствуют скорому выводу лишней жидкости из организма. Это необходимо, если в образовавшемся пространстве скапливается жидкость.
- Препараты с содержанием калия и магния. Чаще всего врачи назначают лекарство под названием «Аспаркам», он хорошо сочетается с диуретиками.
- Витамины группы В.
- При нехватке витамина Д в организме малыша, следует восполнить его при помощи лекарственных средств.
При явном увеличении субарахноидальной полости назначаются лечебные действия, которые прежде всего направлены на устранение основного заболевания.
Если врач утверждает, что такое состояние всегда сопровождается черепной гипертензией, то это не так. Для выявления этого заболевания понадобится дополнительное обследование. Порой ситуацию могут исправить массаж или электрофорез.
Если патология будет прогрессировать, это может привести к тяжелым последствиям. Велика вероятность задержки развития
Поэтому так важно как можно скорее начать лечение, если оно необходимо
Межполушарная щель у грудничка: норма показателей, методы диагностики

Как уже было сказано, размеры щели не должны превышать 3 мм. Это норма межполушарной щели. Показатели от 3 до 4 мм сохраняются у ребенка до 6 месяцев.
Диагностировать заболевание у малышей до года затруднительно, так как многие методики для такого возраста не применяются. Самым информативным способом является нейросонография. Данная процедура появилась не так давно, лишь в 90-х годах прошлого столетия.
Нейросонография напоминает ультразвуковое исследование, благодаря существующим родничкам можно тщательнее изучить внутричерепное пространство. Датчики нужно сначала смазать специальным гелем, после чего приложить к мягким местам на голове грудничка. Благодаря передаваемому ультразвуку, можно определить наличие или отсутствие патологии, а также выяснить, имеется ли межполушарная щель мозга. Преимуществом этого исследования является его доступность, оно не требует предварительной подготовки, а главное, метод довольно-таки информативный.
НСГ киста — Протокол
Структуры мозга сформированы правильно, асимметричны. Борозды и извилины выражены. В проекции доли визуализируется анэхогенное образование — мм, сообщающееся с полостью бокового желудочка.
Боковые желудочки асимметрично расширены. Передние рога боковых желудочков: справа — 3 мм; слева — 3 мм (норма до 5 мм). Тело бокового желудочка – справа — 3 мм; слева — 3 мм (норма до 5 мм). Височные рога — не определяются (норма). Атриум — заполнен сосудистыми сплетениями (норма до 12-16 мм). Затылочные рога — не определяются (норма).
Перивентрикулярные ткани и области базальных ганглиев повышенной эхогенности.
ЗАКЛЮЧЕНИЕ: киста в проекции
Методы лечения и последствия

Лечение назначается в случае скопления жидкости в субарахноидальной полости.
Основу лечебных мероприятий составляют следующие действия:
- Назначение веществ, которые способствуют скорому выводу лишней жидкости из организма. Это необходимо, если в образовавшемся пространстве скапливается жидкость.
- Препараты с содержанием калия и магния. Чаще всего врачи назначают лекарство под названием «Аспаркам», он хорошо сочетается с диуретиками.
- Витамины группы В.
- При нехватке витамина Д в организме малыша, следует восполнить его при помощи лекарственных средств.
При явном увеличении субарахноидальной полости назначаются лечебные действия, которые прежде всего направлены на устранение основного заболевания.
Если врач утверждает, что такое состояние всегда сопровождается черепной гипертензией, то это не так. Для выявления этого заболевания понадобится дополнительное обследование. Порой ситуацию могут исправить массаж или электрофорез.
Если патология будет прогрессировать, это может привести к тяжелым последствиям. Велика вероятность задержки развития
Поэтому так важно как можно скорее начать лечение, если оно необходимо
Психологические особенности
Развитие малыша в 3 месяца характеризуется определенными психологическими особенностями. Ребёнок лучше начинает понимать окружающий мир.
К новым психологическим приобретениям малыша в 3 месяца можно отнести:
- Комплекс оживления. Ребёнок постоянно улыбается, активно двигается, агукает и гулит.
- Развитие зрения. В этом возрасте глаза новорождённого могут видеть ещё лучше, наблюдать движущиеся предметы, различать основные цвета. Также наблюдается способность распознавать лица своих родителей.
- Формируется восприятие определённых свойств предметов, к примеру, понимание, что та или иная игрушка издаёт звук, пищит и т. п. Также ребенок может определить источник таких звуков, колебаний. Очень хорошо воспринимается малышом звук маминого голоса.
- Эмоциональная сфера также постоянно развивается. Ребёнок уже способен проявлять свой характер, обижаться, радоваться игрушке. Он чувствует настроение взрослых.
- Также можно отметить обучение малыша по методу «делаю, как ты». Это значит, что он будет постоянно пытаться повторить действия родителей.
Проведение УЗИ
Обследование проводится в специальном кабинете. Пациента укладывают на кушетке так, чтобы голова располагалась рядом с аппаратом УЗИ. На место расположения датчика наносят гель или специальную мазь для улучшения контакта с кожей. Ультразвуковые волны проходят через кровеносный сосуд и по-разному от него отражаются. Разница в отражении зависит от скорости и объема кровотока. Отраженные волны преобразуются в электрические импульсы и передаются на экран монитора.
При проведении обычной ультразвуковой диагностики визуализируется головной мозг, его отделы, сосудистый рисунок.
Допплеровское сканирование, как дуплексное, так и триплекс, начинается с сонных артерий. Чтобы получить доступ к шее, врач просит пациента повернуть голову в другую сторону от себя и проверяет нижнюю часть артерии. Следом, двигаясь вверх по области шеи, исследует направление и глубину сосуда, а также место, где артерия делится на ветви. Если применяется триплексное сканирование магистральных артерий головы и их ответвлений, сонолог включает цветной режим. Выделение цветом показывает участки затрудненного кровотока и нарушение структуры сосудистых стенок.
Далее изучаются позвоночные артерии. Датчик остается на шее – сосуды расположены рядом и между шейных позвонков.
Для ТКДГ сосудов головного мозга гель наносится над глазами, на виски, затылок, место соединения позвоночника с затылочной костью. Через глазницы можно определить особенности кровотока в артериях, проходящих в надлобной и глазной зоне. На висках проверяют прямой синус, вены Розенталя, Галена, переднюю, среднюю, заднюю ветви артерии. С помощью датчика, помещаемого на затылке, определяется состояние главной и позвоночной артерии, прямого синуса, вены Галена.
По завершении процедуры пациент убирает гель с точек нанесения. Время проведения – 20-30 минут.
УЗИ с функциональными пробами
Для более точной диагностики кровотока используют УЗИ сосудов головного мозга и шеи с функциональными пробами:
- Гипервентиляция. Пациента просят несколько раз вздохнуть. В это время наблюдают, что происходит с сосудами и кровотоком.
- Пальцевое прижатие. Проба направлена на исследование окольного пути кровотока.
- Нитроглицерин. Этот препарат обладает сосудорасширяющим свойством. Пациенту дают его под язык и наблюдают за изменениями в скорости кровотока.
- Смена положения тела.

увеличены передние рога боковых желудочков
Мамочки, кто сталкивался? Что нас ждет? Читаю интернет, форумы, страшно.. Понятно, что впереди реабилитация, массажи, препараты.. Поделитесь хорошими исходами, а то я начиталась про исходы в виде дцп, эпилепсии, зпр и готова сесть и заплакать… Именно эти диагнозы — страх всей моей жизни.. Через две недели едем в область к неврологу, выбила направление. Нам 4 месяца и 10 дней. Беременность здоровая. Роды в 37 ровно, длились 28 часов, слабая родовая деятельность, слабый потужной период, рожала на капельнице. Ребенка выдавливали. Пуповину отрезали сразу, не стали ждать пока отпульсирует. Тугое обвитие, сам не задышал. Лежал под колпаком несколько часов. 4/7 по Апгар. НСГ в 1 месяц хорошее. Развитие по возрасту, с небольшим опазданием. С рождения часто и помногу срыгивает (полностью гв). Голову держит давно и уверенно. Руку левую нашел в 3 месяца, правую почти в 4. Перевернулся на живот два раза, в 4 месяца, но больше не повторяет. Обратно на спинку тоже умеет, но ленится. Улыбается, гулит, активен при виде взрослого. Повторяет за взрослым звуки, пытается копировать мимику. Любит общение, смотреть яркие картинки, улыбается всем, даже отражению в зеркале и зверятам на картинках. Смеется, когда играем в козу рогатую, когда щекочу, и когда папа дразнит. К игрушкам стал тянуться в 3,5 месяца. Левой рукой свободно захватывает, правой пытается, но пока не получается. Помогаю. Иногда просто хватает подвешенную игрушку двумя кулаками. Все тянет в рот. Вообще правая рука слабее. Часто сын держит ее крепко сжатой в кулак и прижимает к груди. Может вцепиться в свою одежду и даже ущипнуть себя при этом. Между плечевым и локтевым сгибами есть глубокая складка. На левой руке такой нет. Когда даю ему свои пальцы и подтягиваю, голову иногда прижимает к груди, а иногда откидывает назад. Иногда крепко цепляется пальчиками, а иногда пальчики как резиновые. Иногда группируется и подтягивается, а иногда висит сосиской. Тачку не делает, как бы я не старалась, утыкается лицом в стол и руки в разные стороны. В положении на животе иногда заваливается направо, при этом правая рука виновата, она как бы в тонусе и он пытается ее прижать к боку. А вообще давно стоит на локтях, иногда стал делать самолетик, иногда выбрасывает вперед правую руку (и хватает игрушку), а левую ногу задирает вверх. На левой ноге пальчики стали постоянно поджаты, раньше было все хорошо. При опоре на стол упирается ножками, иногда встает на носочки. Несмотря на это у нашего невролога и ортореда к ребенку претензий не было. Обследоватся начали по поводу неожиданно посиневшего носогубного треугольника и кожи вокруг рта. Также повылазили синие венки на голове и на веках. Недавно во время плача случилось что то похожее на приступ аффективно-респираторного синдрома. На НСГ в 4 месяца немного расширена межполушарная щель, левый желудочек, увеличены немного передние рога боковых желудочков. Назначили диакарб, аспаркам, кудесан. Кровь пересдали, гемоглобин 127. Голова и грудь 3 месяца 40 и 40, в 4 не измеряли пока. До 4 месяцев зорошо прибавлял, в последний месяц мало очень.
Простите, что так длинно и бестолково. Хотела вкратце все описать.
Расширение межполушарной щели у грудничка
Правильное и своевременное развитие всех органов у новорожденных – это залог здоровья и нормальной адаптации ребенка в будущем, поэтому в таком малом возрасте важно вовремя диагностировать все отклонения и принять меры по их устранению. В статье вы узнаете, что значит диагноз «расширение межполушарной щели» у грудничка, по каким причинам это происходит
В статье вы узнаете, что значит диагноз «расширение межполушарной щели» у грудничка, по каким причинам это происходит.
При проведении обследования головного мозга новорожденного (УЗИ, нейросография, томограмма) помимо выявления других патологий врачи смотрят на размер межполушарной щели. Данное расстояние – это анатомическая особенность малыша, оно считается нормальным, если меньше 3 мм.
У грудничков межполушарная щель может быть расширена по причинам, среди которых можно отметить:
- болезнь матери во время беременности;
- кесарево сечение при родах;
- между полушариями мозга скапливается жидкость.
Следует безотлагательно обратиться за консультацией к детскому невропатологу, если вы заметили, что малыш:
- постоянно возбужден;
- плохо спит;
- на резкие звуки реагирует криком;
- проявляет беспокойство при изменении атмосферного давления.
Расширение межполушарной щели является только одним из признаков некоторых серьезных нарушений, поэтому врачи при диагностике анализируют взаимосвязь этого симптома с другими клинически выраженными нервными изменениями. При легкой степени расширения щели или изолированном расширении лечение не проводится, так как эти состояния безопасны для ребенка, в других случаях его обязательно назначают.
При скоплении жидкости между полушариями мозга, детям в комплексе прописывают прием таких лекарств:
- препараты для вывода жидкостей;
- аспаркам, который является источником K и Mg для организма;
- витамин Д3, при недостатке витамина Д.
Стоит также отметить, что наличие расширения межполушарной щели у грудничка не является основанием ставить диагноз внутричерепная гипертензия.
Таким образом, если у вашего малыша расширена межполушарная щель, но при этом он правильно развивается и здоров, то не нужно переживать и нервничать, самое главное – это вовремя проходить плановые осмотры у врачей.
| У грудничка хрустят суставы
Ухаживая за грудным ребенком, родители иногда могут заметить настораживающий симптом — хруст в суставах. Откуда он берется у крохи и что делать, если суставы хрустят? Разберемся в нашей статье. |
Запор у новорожденного на смешанном вскармливании
На грудном вскармливании у малышей практически не бывает проблем со стулом. Зато при введении смесей и прикормов начинаются неприятности с кишечником. Как бороться с запорами при смешанном вскармливании – несколько советов для молодых мам. |
| Развитие недоношенного ребенка по месяцам
Рождение недоношенного ребенка создает для родителей и медперсонала массу проблем. Так, постоянно нужно следить за состоянием младенца: его весом, ростом, объемами. Как развивается такой младенец из месяца в месяц – вы узнаете из нашего материала. |
Боботик для новорожденных — инструкция
Прежде чем мама найдет лекарство, которое поможет ее малышу от колик, ей придется перепробовать не один препарат. Один из таких препаратов, широко известных в «мамских» кругах – Боботик. Внимательно изучим инструкцию к этим каплям: можно ли их давать самым маленьким? |
Межполушарная щель: что это такое?
Прежде чем углубляться в познания о таком явлении, необходимо сразу же выделить, что расширение межполушарной щели в пределах нормы не является какой-либо патологией, а считается лишь некоторой анатомической особенностью ребенка.
Итак, что же такое расширение межполушарной щели? Это состояние, при котором происходит увеличение, располагающееся между двух полушарий головного мозга ребенка, по-другому это еще называется дилатация. Такое явление можно встретить, как в роддоме, так и на 5 или 6 месяцев рождения.
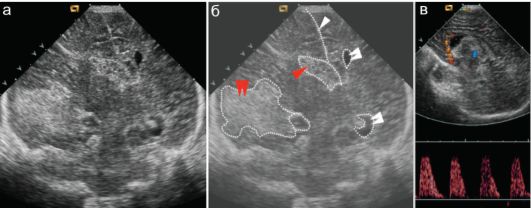
Незначительная дилатация фрагментов левого бокового желудочка (двойные белые стрелки)
В медицинской практике дилатация может быть физиологичной и не требовать повышенного внимания, а также с отклонениями от нормальных показателей, т. е. свидетельствовать о скоплении жидкости между полушариями головного мозга.
Для того чтобы понять, что же такое норма, а где отклонение, существует специальные показатели, на которые опираются врачи при наблюдении ребенка. Но при этом всегда нужно помнить о том, что ситуации бывают разные, смотреть нужно всегда лишь на патологические клинические проявления, которые могут угрожать здоровью малыша, а также на результаты данных проведенной дополнительной диагностики.
Причины расширения
Расширение субарахноидального пространства у грудничка или взрослого человека происходит при патологиях, приводящих к увеличению количества ликвора, а также нарушению его оттока вследствие деформации. Основные причины:
- : менингит, энцефалит, туберкулезный процесс.
- Новообразования, проросшие в пространство между мозговыми оболочками.
- Хроническое нарушение обменных процессов.
- Заболевания почек, печени.
- Отечный синдром при голодании, ОРВИ, сердечной недостаточности.
- Черепно-мозговые, родовые травмы.
- Врожденные дефекты.
- Обширный геморрагический либо ишемический инсульт у взрослого.
Инфекции центральной нервной системы, такие как сифилис, туберкулез, менингит, вызывают естественный процесс – воспаление. Иммунная система реагирует на болезнетворные микроорганизмы повышением проницаемости сосудов мозга, а также паутинной оболочки. Выделяются гистамин, ферменты, которые способствуют образованию микроотверстий в капиллярах (фенестр). Через них просачивается плазма крови, а также лейкоциты. Возникает отек сначала интерстициальный, т. е. межклеточный. Количество ликвора в субарахноидальных пространствах увеличивается, вследствие чего происходит их локальное или общее расширение.
Новообразования центральной нервной системы могут нарушать ток мозговой жидкости, вызывать ее застой, а также водянку. способствует неравномерному умеренному или иногда сильному расширению субарахноидальных пространств конвекситальной поверхности мозга (под крышей черепа) или базальной, межполушарной. Это зависит от локализации патологического образования, а также его размера.
Отечный синдром, вызванный сердечной недостаточностью, также может повлечь за собой водянку головного мозга, и, как следствие, расширение межполушарной щели и всего субарахноидального пространства.
Излишек жидкости при почечных заболеваниях – пиелонефрите, гломерулонефрите – приводит к внутричерепной гипертензии. При этом влага выделяется через капилляры паутинной оболочки, приводя к ликвородинамическим нарушениям. Отек головного мозга провоцирует сдавление белого, серого вещества, т. е. нейронов и их отростков, которыми они связаны между собой.
Заболевания печени приводят к повышению в крови гормона альдостерона и снижению содержания альбумина в плазме. Это создает условия формирования водянки головного мозга. При голодании в организм не поступает белок, поэтому синтез из него альбумина, препятствующего отечному синдрому, прекращается. Это способствует внутричерепной гипертензии или гидроцефалии.
Черепно-мозговые, родовые травмы деформируют ликвороносные пути, приводя к застою внутримозговой жидкости.
Заключение
Как утверждает доктор Комаровский, межполушарная щель, если она увеличена, не представляет большой опасности для ребенка. Только врач может определить, необходимо ли лечение новорожденному малышу. Но даже в этом случае стоит пройти обследование повторно, так как нередко даже нейросонография может неверно определить расстояние между двумя долями мозга. Например, если ребенок постоянно вертел головой при обследовании.
Грамотный специалист не будет назначать серьезные препараты младенцу, если у него нет сопутствующих симптомов. В этом случае ребенка постоянно наблюдают, регулярно обследуют и проводят осмотр у невропатолога.









