Острый диффузный гломерулонефрит
Содержание:
- Острый гломерулонефрит при беременности, что делать, каковы риски для матери и ребенка?
- Признаки и симптомы, сопровождающие гломерулонефрит у взрослых и детей
- Формы гломерулонефрита
- Диагностика
- Симптомы гломерулонефрита у взрослых
- Лечение хронического гломерулонефрита
- Прогноз и профилактика острого гломерулонефрита
- Классификация
- Лечение Острого гломерулонефрита:
- Online-консультации врачей
Острый гломерулонефрит при беременности, что делать, каковы риски для матери и ребенка?
беременностьстрессовв одном случае из тысячи беременностейострый гломерулонефрит у беременных развивается крайне редкоповышенный уровень глюкокортикостероидов. родыкесарево сечениевыкидышамСимптомы острого гломерулонефритатоксикозагестозаДифференциальный диагноз острого гломерулонефрита и гестоза второй половины беременности.
| Критерии диагностики | Острый гломерулонефрит | Гестоз второй половины беременности (поздний токсикоз) |
| Что происходит? | Иммунные комплексы поражают сосуды почечных канальцев, способствуя их сужению и нарушению фильтрующей функции почек. | Точная причина развития позднего токсикоза до сих пор медикам не известна. Предполагают генетическую предрасположенность и несовместимость матери и плода. К предрасполагающим факторам относят вегето-сосудистую дистонию, ожирение, сахарный диабет и прочие заболевания. |
| Начало заболевания | Острый гломерулонефрит развивается после перенесенных бактериальных или вирусных инфекций, воздействия других факторов развития гломерулонефрита. | Поздний токсикоз возникает во второй половине беременности, его развитию не предшествуют какие-то инфекции, выраженность симптомов напрямую зависит от нарушения диеты и режима питания. |
| Симптомы |
|
|
| Общий анализ мочи |
|
|
Осложнения острого гломерулонефрита во время беременности
- Высокий риск развития осложнений имеют половина беременных женщин с острым гломерулонефритом, у которых увеличивается уровень азота, мочевины и креатинина в крови (азотемия) и/или повышается артериального давления, а также развивается нефритический синдром (отеки, потеря эритроцитов с мочой, белок в моче, повышение артериального давления и так далее). Для беременности азотемия опасна выкидышами, мертворождениями, тяжелыми патологиями плода, отслойкой плаценты и маточными кровотечениями. Для будущей матери такое состояние угрожает развитием острой почечной и/или сердечной недостаточности, эклампсии и так далее, угрожает ее жизни. Поэтому при нарастании азота рекомендовано прерывание беременности.
- Средний риск развития осложнений имеют от 25 до 50% беременных женщин с нефротическим синдромом. При этом нет азотемии, но наблюдаются отеки, появляется белок в моче и падает уровень белковых фракций в биохимическом анализе крови. Плод испытывает внутриутробную гипоксию за счет плацентарной недостаточности. В этом случае рекомендовано прерывание беременности, если нет улучшений на проведенную терапию.
- Низкий уровень риска осложнений бывает только при латентной форме острого гломерулонефрита (без клинических проявлений). При этом прогноз вынашивания здорового малыша и родоразрешения более благоприятный, риск развития осложнений для женщины и плода составляет менее чем 25%. При первых симптомах осложнений гломерулонефрита рекомендовано прерывание беременности.
Лечение острого гломерулонефрита во время беременности:
- госпитализация в гинекологическое отделение или родильный дом;
- постельный режим;
- строгая диета с ограничением белка;
- минимальное употребление жидкости;
- препараты, снижающие артериальное давление;
- аспирин;
- витамины;
- Канефрон;
- другие препараты по жизненным показаниям.
Можно ли беременеть при остром гломерулонефрите?Беременность можно запланировать
Признаки и симптомы, сопровождающие гломерулонефрит у взрослых и детей
Острый гломерулонефрит и его симптомыК числу основных симптомов и признаков можно причислить:
- Отеки. При данной патологии отеки возникают в области лица по утрам. В случае тяжелого патогенеза данного недуга наличие отеков способствует увеличению общей массы тела примерно на двадцать килограмм за несколько дней.
- Олигурию (выделение менее одного – полутора литров мочи в течение двадцати четырех часов).
- Жажду, общую слабость, повышение температуры тела до тридцати восьми – тридцати девяти градусов.
- Артериальную гипертонию. При данной патологии артериальное давление повышается до 170/100 мм.рт.ст. Такое повышение артериального давления на фоне гломерулонефрита может спровоцировать развитие отека легких либо острую сердечную недостаточность. В детском возрасте повышение артериального давления наблюдается гораздо реже, нежели у взрослых.
- Гематурия (кровь в моче). При данной патологии моча наделена цветом «мясных помоев».
- Болевые ощущения с обеих сторон поясницы.
консультацию нефролога
скарлатинойангинойПодострый гломерулонефрит и его симптомыв моче наблюдаются эритроциты и белокХронический гломерулонефрит и его симптомыхронической почечной недостаточностиуремииголовной мозгК признакам и симптомам, отмечающимся при уремии, можно причислить:
- Снижение остроты зрения.
- Судорожные состояния.
- Запах мочи из ротовой полости (мочевина выделяется через слизистые оболочки).
- Сонливость.
- Сухость в ротовой полости.
Формы гломерулонефрита
По причинам, вызывающим поражение почек, выделяют: первичный, вторичный и идиопатический гломерулонефрит.
Первичный гломерулонефрит возникает на фоне инфекционных, аллергических или токсических воздействий на почечную ткань.
Вторичный гломерулонефрит является проявлением системной патологии.
Идиопатический – возникает по неопределенным причинам.
По характеру течения различают:
- Острую форму гломерулонефрита (несколько недель);
- Подострую (несколько месяцев);
- Хроническую (более года).
Острая форма гломерулонефрита может быть инфекционно-иммунной и неинфекционно–иммунной (в зависимости от этиофакторов).
По объему поражения клубочков выделяют:
- очаговый острый гломерулонефрит (при поражении менее 50% клубочков);
- диффузный острый гломерулонефрит (при поражении более 50% клубочков).
Острый гломерулонефрит может развиваться по разным морфологическим типам – склерозирующему, пролиферативному, экстракапиллярному и эндокапиллярному, мембранозно-пролиферативному, мезангиопролиферативному.
Острый гломерулонефрит по своему клиническому течению может развиваться в следующих формах:
- классической развернутой (с отечным, гипертензивным, мочевым синдромами);
- бисиндромной (мочевой синдром сочетается с гипертензивным или отечным);
- моносиндромной (только мочевой синдром).
По характеру течения выделяют также:
- Циклическую форму гломерулонефрита (с бурным началом заболевания);
- Латентную форму гломерулонефрита (с постепенным началом).
Диагностика
Типичная для гломерулонефрита диагностика включает инструментальные и лабораторные методы исследования, на основе которых ставится окончательный диагноз
Немаловажное значение имеет также анамнез пациента
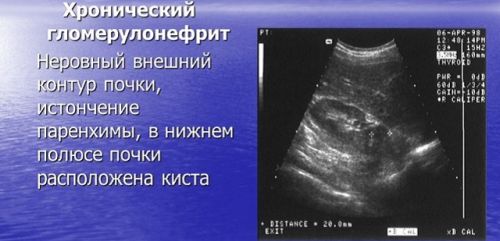
- Общие анализы мочи и крови необходимы для выявления инфекционных и воспалительных процессов.
- Для определения причин патологии необходимо проведение биопсии, то есть, забора частичек тканей почек для последующего исследования в лабораторных условиях.
- Для выявления степени поражения почек необходимо привлечение таких методов, как ультразвуковое исследование и рентгенография.
Для диагностирования заболевания могут приведенные методы могут применяться как отдельно, так и в комплексе.
Симптомы гломерулонефрита у взрослых
Симптомы острого диффузного гломерулонефрита появляются спустя одну-три недели после инфекционного заболевания, обычно вызванного стрептококками (ангина, пиодермия, тонзиллит). Для острого гломерулонефрита характерны три основные группы симптомов:
- мочевой (олигурия, микро- или макрогематурия);
- отечный;
- гипертонический.
Первые симптомы гломерулонефрита:
- увеличение температуры,
- озноб,
- утомляемость,
- ухудшение аппетита,
- болевые ощущения в области поясницы,
- бледность кожных покровов и отечность век.
Характерно снижение диуреза в течение пяти суток после начала болезни. После этого объем мочи может снова увеличиться, однако ее относительная плотность будет значительно снижена.
Обязательный лабораторный симптом гломерулонефрита – гематурия. Возможна как микрогематурия, так и макрогематурия, при которой изменяется цвет мочи – она становится темно-коричневой.
К специфическим признакам гломерулонефрита острой формы относятся:
- отеки – они могут быть периферийными и фронтальными, у некоторых больных могут развиться внутренние отеки (асцит);
- повышение артериального давления – этот признак отмечается даже у тех, кто до этого никогда не замечал нарушений в работе сердечно-сосудистой системы;
- изменения в процессе мочеиспускания – моча приобретает «цвет мясных помоев» из-за присутствия в ней крови, становится мутной из-за белка, у некоторых больных фиксируется олигонурия (скудное мочеиспускание).
Также как и острый гломерулонефрит, хронический может протекать практически бессимптомно . Латентная форма характеризуется лишь слабым нарушением выделения мочи.
При поражении почек часто развивается гипертонический синдром. Он характеризуется повышением артериального давления. Оно трудно поддается коррекции при помощи лекарственных препаратов. Давление у таких больных превышает 140/90 мм рт. ст. В основе развития этого синдрома наибольшую роль играют следующие нарушения:
- активация ренин-ангиотензиновой системы;
- задержка воды;
- увеличение ОЦК (объема циркулирующей крови);
- нарушение продукции простагландинов A и E;
- задержка натрия.
Помимо перечисленных особенностей, острый гломерулонефрит также может протекать в двух разновидностях форм, будучи:
- циклическим (что характеризует бурное его начало)
- латентным (с началом постепенным). Форма латентная диагностируется в частых случаях, и именно диагностика играет здесь ключевую роль, потому как исключение ее как таковой приводит к переходу заболевания в хроническую.
При диагнозе хронический гломерулонефрит симптомы и лечение несколько отличаются. Сама патология протекает сдержанно, здоровье пациента в период ремиссии не страдает. Когда возникает обострение, налицо все признаки острой формы, перечисленные выше.
Для всех форм хронического клубочкового нефрита характерны периодические рецидивы. Их клинические проявления напоминают или повторяют острый гломерулонефрит. Чаще обострения происходят в осеннее-весенний период , когда активизируются стрептококковые инфекции.
Лечение хронического гломерулонефрита
| Вид лечения | Цель | Практические сведения |
| Устранить источник хронического воспаления, который является пусковым фактором аутоиммунного поражения почек |
|
|
| Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. | Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. | |
| Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. | Стол номер 7 Особенности питания:
|
|
| Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. |
|
|
| Нестероидные противовоспалительные препараты | Имеются сведения, что индометацин и ибупрофен оказывают влияние на активность иммунного ответа. Подавление иммунного поражения почек приводит к улучшению состояния почек. | Индометацин
|
| Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. | Стероидные препараты:
Цитостатические препараты:
|
|
| При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. |
|
|
| Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефроне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. |
|
|
| В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. | В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов:
|
Прогноз и профилактика острого гломерулонефрита
Острый гломерулонефрит поддается лечению, однако на это потребуется потратить немало времени. В течение нескольких лет после выздоровления больному придется соблюдать строгую диету и правильный питьевой режим. На протяжении этого времени он должен будет наблюдаться у нефролога. В отдельных случаях могут возникнуть осложнения. Одним из них считается переход болезни из острой в хроническую форму. Об этом переходе свидетельствуют выраженные клинические признаки патологии в течении двух-трех недель, а также чередование приступов и ремиссий.
Еще одним осложнением заболевания считается острая почечная недостаточность, для которой свойственно внезапное усугубление всех его признаков, повышение температуры, сокращение объема мочи, учащение сердцебиения. Состояние здоровья пациента постепенно ухудшается, у него развивается анурия, возникает запах аммиака изо рта, периодически возникают тошнота, озноб, рвота, недомогание, судороги.
Отсутствие адекватного лечения может спровоцировать отек головного мозга или легких, а также сердечную недостаточность. Не менее тяжелыми осложнениями гломерулонефрита являются почечная эклампсия (тонико-клонических судороги, вызванные повышением внутричерепного давления), геморрагический инсульт (кровоизлияние в мозг вследствие артериального давления), слепота на фоне отека мозга.
Поскольку лечение заболевания крайне сложное, оно может сопровождаться различными тяжелыми осложнениями, то крайне важно вовремя предотвратить его. Разумеется, сделать это сложно, поскольку заболевание имеет инфекционный характер
Поэтому вся профилактика острого гломерулонефрита предполагает устранение факторов, которые могут его спровоцировать.
Для профилактики гломерулонефрита необходимо:
- своевременно лечить различные инфекционные болезни (ОРВИ, бактериальные инфекции миндалин, бронхов, герпес, носовых пазух);
- регулярно проводить санацию очагов воспаления в случае хронических заболеваний;
- не курить и ограничить потребление алкоголя;
- отслеживать реакцию организма на переливание крови и введение вакцин;
- избегать переохлаждения;
- правильно питаться, сократить потребление соли, увеличить в рационе количество продуктов, богатых кальцием, ненасыщенными жирными кислотами, витаминами;
- не пропускать ежегодные профилактические осмотры;
- при повышении АД и наличии отечности сразу же обращаться к врачу;
- своевременно лечить хронические соматические болезни;
- повышать сопротивляемость организма инфекциям путем закаливания, физической активности.
Классификация
В медицинской практике приняты несколько классификаций гломерулонефрита.
Первая предполагает разделение по течению патологии:
- Острый диффузный гломерулонефрит. Он, в свою очередь, имеет две формы:
- Циклическую. Острый диффузный гломерулонефрит такой формы отличается быстрым протеканием и характеризуется яркой клинической картиной. Однако даже после эффективного лечения у пациента возникают редкие всплески гематурии и протеинурии.
- Латентную. Острый диффузный гломерулонефрит характеризуется слабой клинической картиной.
- Хронический гломерулонефрит. Он может принимать одну из следующих форм:
- Нефритическую. Основным синдромом является нефритический, который сопровождается симптомами воспаления почек.
- Гипертоническую. Основным синдромом является гипертонический.
- Смешанную. Характеризуется проявлением симптомов, свойственных нефритической и гипертонической формам.
- Латентную. Протекает в основном незаметно для пациента. Клиническая картина характеризуется слабыми нарушениями мочеиспускательной функции.
- Гематурическую. Проявляется в виде гематурии (наличие крови в моче).
- Быстропрогрессирующий гломерулонефрит.
Кроме того, в медицине принято выделять и другие формы острого гломерулонефрита:
- Первичная. Она развивается на фоне разрушения почек.
- Вторичная. Представляет собой следствие основной патологии типа инфекционного или вирусного поражения организма, злокачественной опухоли и так далее.
Острый диффузный гломерулонефрит характеризуется тремя основными симптомами:
Как следует из названия, заболевание развивается остро. У пациентов наблюдаются:
- общая слабость;
- лихорадка;
- отечность лицевой части головы;
- головная боль;
- снижение диуреза.
Наиболее ярким симптомом острого гломерулонефрита является отечность лицевой части. Она встречается у более чем 80% людей, страдающих от данного заболевания. Кроме того, жидкость может скапливаться в брюшной, плевральной полости и области перикарда. На которое время общая масса тела пациента может вырасти на 20 кг. Примерно через 2-3 недели данный симптом полностью исчезает.
Артериальная гипертония – это еще один симптом, которым характеризуется острый диффузный гломерулонефрит. Она возникает как следствие нарушения кровоснабжения почек. У большинства пациентов артериальное давление незначительно превышает допустимую норму. Однако появление гипертонии негативно сказывается на состоянии сердца. Поэтому острый гломерулонефрит может привести к развитию следующих осложнений:
- острая сердечная недостаточность (в особенности страдает левый желудочек);
- одышка;
- кашель;
- приступы сердечной астмы.
Артериальная гипертония может сопровождаться появлением эклампсии. Подобное проявление характеризуется следующими признаками:
- потеря сознания;
- нарушение зрения;
- судорожные припадки с прокусыванием языка (практически не приводят к летальному исходу);
- неконтролируемое выделение мочи.
Из-за того, что в почках возникает воспалительный процесс, одним из наиболее ярких симптомов, свидетельствующих о протекании любой формы гломерулонефрита, является снижение суточного объема мочи. Данный синдром характеризуется следующими проявлениями:
- Протеинурия. Она обусловлена грубым повреждением стенок капилляров, пролегающих в почках.
- Гематурия. Данный симптом является постоянным признаком острого гломерулонефрита.
- Цилиндрурия. Возникает достаточно редко.
- Низкая или умеренная азотемия. Возникает из-за снижения почечной фильтрации.
Лечение Острого гломерулонефрита:
Назначаются постельный режим и диета. Резкое ограничение поваренной соли в пище (не более 1,5- 2 г/сут) уже само по себе может приводить к усиленному выделению воды и ликвидации отечного и гипертонического синдромов. В первое время назначают сахарные дни (по 400 — 500 г сахара в сутки с 500-600 мл чая или фруктовых соков). В дальнейшем дают арбузы, тыкву, апельсины, картофель, которые обеспечивают почти полностью безнатриевое питание. Длительное ограничение потребления белков при остром гломерулонефрите недостаточно обосновано, так как задержки азотистых шлаков, как правило, не наблюдается, а предполагаемое иногда повышение АД под влиянием белкового питания не доказано. Из белковых продуктов лучше употреблять творог, а также яичный белок. Жиры разрешаются в количестве 50-80 г/сут. Для обеспечения суточной калорийности добавляют углеводы. Жидкости можно потреблять до 600- 1000 мл/сут. Антибактериальная терапия показана при явной связи гломерунефрита с имеющейся инфекцией, например при затяжном септическом эндокардите, хроническом тонзиллите. При хроническом тонзиллите показана тонзилдэктомия через 2-3 мес после стихания острых явлений гломерулонефрита. Целесообразно применение стероидных гормонов — преднизолона (преднизон), триамцинолон (дексаметазона). Лечение преднизолоном назначают не раньше чем через 3-4 нед от начала заболевания, когда общие симптомы (в частности, артериальная гипертензия) менее выражены. Особенно показаны кортикостероидные гормоны при нефротической форме или затянувшемся течении острого гломерулонефрита, а также при так называемом остаточном мочевом синдроме, в том числе и гематурии. Преднизолон применяют, начиная с дозы 10-20 мг/сут, быстро (в течение 7-10 дней) доводят суточную дозу до 60 мг. Эту дозу продолжают давать в течение 2-3 нед, затем ее постепенно уменьшают. Курс лечения длится 5-6 нед. Общее количество преднизолона на курс 1500-2000 мг. Если за это время не достигается достаточный лечебный эффект, можно продолжить лечение поддерживающими дозам и преднизолона (по 10-15 мг/сут) длительно под врачебным контролем. Кортикостероидная терапия влияет как на отечный, так и на мочевой синдром. Она может способствовать выздоровлению и предупреждению перехода острого гломерулонефрита в хронический. Умеренная артериальная гипертензия не является противопоказанием к применению кортикостероидных препаратов. При тенденции к повышению АД и нарастании отеков лечение кортикостероидными гормонами следует сочетать с гипотензивными и диуретическими средствами. Если в организме имеются очаги инфекции, то одновременно с кортикостероидными гормонами необходимо назначать антибиотики. При наличии артериальной гипертензии и особенно при возникновении эклампсии показана комплексная гипотензивная терапия периферическими вазодилататорами (верапамил, гидралазин, нитропруссид натрия, диазоксид) или симпатолитиками (резерпин, клофелин) в сочетании с салуретиками (фуросемид, этакриновая кислота) и транквилизаторами (диазепам и др. ). Могут применяться ганглиоблокаторы и (3-адреноблокаторы. Для уменьшения отека мозга используют осмотические диуретики (40% раствор глюкозы, маннитол). При судорогах (на 1 этапе) дают эфирно-кислородный наркоз. При непрекращающихся судорогах проводят кровопускание. Прогноз. Может наступить полное выздоровление. Смертельный исход в остром периоде заболевания бывает редко. Переход острого гломерулонефрита в хроническое заболевание наблюдается приблизительно в1/3 случаев. В связи с применением кортикостероидных гормонов прогноз теперь значительно улучшился. В остром периоде больные нетрудоспособны и должны находиться в стационаре. При типичном течении через 2-3 мес может наступить полное выздоровление: перенесшие заболевание могут возвратиться к трудовой деятельности даже при наличии умеренного мочевого синдрома или остаточной альбуминурии. Лица, перенесшие острый гломерулонефрит, подлежат диспансерному наблюдению, так как клиническое выздоровление нередко может быть кажущимся
Во избежание рецидивов заболевания особое внимание следует уделять борьбе с очаговой инфекцией. Необходимо в течение года избегать работы, связанной с охлаждением, во влажной среде
Online-консультации врачей
| Консультация детского психолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация общих вопросов |
| Консультация онколога-маммолога |
| Консультация эндокринолога |
| Консультация офтальмолога (окулиста) |
| Консультация гомеопата |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
| Консультация андролога-уролога |
| Консультация сурдолога (аудиолога) |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация проктолога |
| Консультация специалиста по лечению за рубежом |
| Консультация диетолога-нутрициониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020









