Плацента
Содержание:
- Что делают с плацентой после родов?
- Оценка состояния женщины
- Диагностика состояния плаценты
- Тип
- Нарушения развития плаценты
- Развитие плаценты
- Ворсинчатая и основная децидуальная оболочка
- Способы выделения отслоившегося детского места вручную
- Закопать плаценту рядом с растением
- Гемоплацентарный барьер. Система мать-плацента-плод.Пуповина и ее тканевая основа.
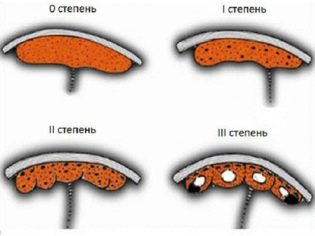
- Как растет плацента. Степени зрелости плаценты
- Как работает плацента
- Предлежание плаценты
- Нарушения строения плаценты
- Структура и функции
- Кровоснабжение плаценты
- Что это такое?
Что делают с плацентой после родов?
Еще в роддоме плаценту после родов тщательно обследует доктор. Это нужно для составления картины развития малыша, и прошедшей беременности. Если детское место в норме значит, что плоду поступали питательные вещества и кислород в достаточном количестве. Орган должен быть целым без повреждений тканей.
Здоровый послед должен быть серовато-синего цвета. На органе также не должно быть жировых следов и прослоек
Производят осмотр последа, ведь важно, чтоб кусочков последа не осталось в организме матери, иначе это спровоцирует серьезные проблемы
 Схема как выглядит послед после родов
Схема как выглядит послед после родов
Остатки плаценты часто провоцируют маточные кровотечения, опухоли и восполнения. Также проверяется рождение оболочки последа.
Оценка состояния женщины
- После того как осмотр последа завершен, его взвешивают, записывают данные в карту роженицы.
- Оценивают кровопотери, и также заносят данные в журнал по ведению родов.
- Затем проводится антисептическая обработка роженицы – тщательно осматриваются родовые пути, промываются дезинфицирующим раствором, зашиваются разрывы и мелкие повреждения.
Любые патологические изменения, оставшиеся незамеченными, в дальнейшем могут вызвать серьезные осложнения, а недостаточное соблюдение правил асептики – это прямой путь для внедрения инфекции.
После родов – даже если послед отделился самостоятельно – и при его осмотре дефектов не было выявлено – женщину оставляют на 2-3 часа в послеродовой палате.
Очень важно не пропустить влагалищного кровотечения, которое чаще всего связано с пониженным тонусом матки в послеродовой период. При восстановлении частоты пульса и нормализации артериального давления, женщина уже может перейти в послеродовую палату, где первородящим предстоит освоить первые навыки ухода за младенцем
При восстановлении частоты пульса и нормализации артериального давления, женщина уже может перейти в послеродовую палату, где первородящим предстоит освоить первые навыки ухода за младенцем.
При малейшей угрозе жизни и здоровье женщины она переводится в патологию, а малыша на время устраивают в детское отделение, где за ним осуществляется надлежащий уход.
Диагностика состояния плаценты
В период беременности состояние плаценты и её функции – предмет пристального наблюдения врача. Ведь именно от этого органа зависит успешность беременности и здоровье будущего малыша.
Положение, развитие и особенности строения плаценты позволяет оценить ультразвуковое исследование (УЗИ) При этом определяют локализацию и толщину плаценты, соответствие степени зрелости плаценты сроку беременности, объем околоплодных вод, строение пуповины, возможные патологические включения в структуре плаценты. Кроме того, изучают анатомическую структуру плода для выявления аномалий его развития, дыхательную и двигательную активность плода.
Для диагностики функции плаценты, кроме УЗИ, используются:
а) лабораторные методы – основаны на определении уровня гормонов плаценты (эстриол, хорионический гонадотропин, плацентарный лактоген), а также активности ферментов (окситоциназы и термостабильной щелочной фосфатазы) в крови беременных женщин.
б) оценка сердечной деятельности плода. Помимо простого прослушивания акушерским стетоскопом, наиболее доступным и распространенным методом оценки сердечной деятельности плода является кардиотахография, которая основана на регистрации изменений частоты сердцебиений плода в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода.
в) допплерометрия – это вариант УЗ-исследования, при котором оценивается скорость кровотока в сосудах матки, пуповины и плода. Позволяет непосредственно оценить состояние кровотока в каждом из сосудов.
Тип
Плацентарная ткань человека имеет ряд особенностей, отличающих ее от плаценты других млекопитающих. Человеческая плацента относится к гемохориальному типу. Этот вид плацентарной ткани характеризуется возможностью циркуляции материнской крови вокруг ворсинок, в которых находятся плодные капилляры.
Такое строение плаценты заинтересовало многих ученых. Уже в начале XX века советские ученые провели ряд научных исследований и сделали интересные разработки, основанные на свойствах плацентарной ткани. Так, профессор В. П. Филатов разработал особые фармацевтические препараты, которые содержат в своем химическом составе экстракт или взвесь плаценты.
В настоящее время наука сильно продвинулась. Ученые научились активно работать с плацентой. Из нее выделяют стволовые клетки, которые имеют ряд важных функций. Существуют даже банки пуповинной крови, где они хранятся. Для хранения стволовых клеток требуется определенные условия и ответственное соблюдение ряда строгих санитарно-гигиенических правил.
На протяжении многих лет ученые считали, что гемохориальная плацента человека является стерильным органом. Однако многочисленные научные исследования отвергли это. Даже в здоровой плаценте после родов обнаруживаются некоторые микроорганизмы, многие из которых обитают в ротовой полости у беременной женщины.
Нарушения развития плаценты
Характер и темпы созревания плаценты запрограммированы генетически и могут немного изменяться в норме.
Ультразвуковой диагноз преждевременного старения плаценты выставляется, если появилась 2-я степень зрелости раньше 32 недель и 3-я степень зрелости раньше 36-37 недель беременности. Ускоренное созревание плаценты может быть равномерным и неравномерным. Неравномерное ускоренное созревание плаценты чаще имеет в своей основе нарушения кровообращения в отдельных ее участках. Чаще всего это случается при длительно текущем позднем токсикозе, у беременных с нарушением обмена веществ.
Не смотря на то, что убедительных доказательств связи между ультразвуковым диагнозом преждевременного старения и нарушениями функции плаценты нет, беременным с ускоренным созреванием плаценты рекомендуют курс профилактики плацентарной недостаточности.
Развитие плаценты
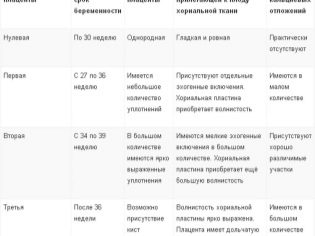
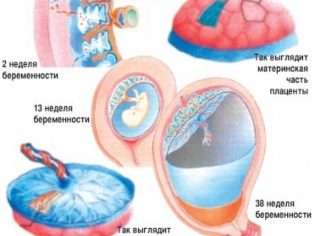
Уже на 7-е сутки после оплодотворения начинается имплантация — внедрение плодного в стенку матки. При этом выделяются особые ферменты, разрушающие участок слизистой оболочки матки, а часть внешних клеток плодного яйца начинает образовывать ворсинки. Эти ворсинки обращены в полости — лакуны, возникающие на месте распада сосудов внутреннего слоя матки. Лакуны заполнены материнской кровью, откуда зародыш будет получать все питательные вещества. Так начинают формироваться внезародышевые органы (хорион, амнион, желточный мешок), интенсивное формирование которых называется плацентацией и продолжается 3-6 недель. И, хотя из них не образуются ткани и органы будущего малыша, дальнейшее развитие зародыша без них невозможно. Хорион спустя некоторое время превратиться в плаценту, а амнион станет плодным пузырем. К 12 неделям плацента уже по форме напоминает круглую лепешку или истонченный по краю диск, а к 16-й недели формирование плаценты уже полностью завершено. По мере того как увеличивается срок беременности, происходит увеличение массы плаценты, меняется плотность тканей плаценты. Это так называемое “созревание” — естественный процесс, который позволяет вовремя и полноценно обеспечивать постоянно меняющиеся потребности плода. Степень зрелости определяют ультразвуковым исследованием (УЗИ). УЗИ сверяет данные касательно толщины плаценты и скопления солей кальция со сроком вынашивания малыша. Врачи дифференцируют четыре стадии зрелости плаценты, включая нулевую, которая зачастую обнаруживается на сроке 30 недель. Следом идет первая стадия, появляющаяся с 27 по 36 неделю, с 34 по 39 вторая и последняя, позже 36 недели беременности.
Ворсинчатая и основная децидуальная оболочка
В первые недели развития ворсинки покрывают всю поверхность хориона. В течение беременности ворсинки на эмбриональном полюсе продолжают расти и распространяться, давая начало ворсинчатому хориону. Ворсинки на противоположном полюсе дегенерируют, и к третьему месяцу эмбриогенеза образуется гладкий хорион. Разница в строении эмбрионального и протиембрионального полюсов хориона сказывается также и на структуре отпадной (децидуальной) оболочки, которая является функциональным слоем эндометрия и отторжения которой происходит при родах.
Часть отпадной оболочки над ворсинчатым хорионом — основная отпадная оболочка (базальная децидуальная оболочка) состоит из компактного слоя крупных децидуальных клеток, которые наполнены липидами и гликогеном. Децидуальный слой над протиембриональным полюсом называется сумочноотпадной оболочкой (капсулярной децидуальной оболочкой). При увеличении размеров хорионического пузыря этот слой растягивается и дегенерирует.
В связи с этим гладкий хорион вступает в контакт со стенкой матки и образуется пристеночная отпадная оболочка (париетальная децидуальная оболочка), с которой он сливается, облитерируя полость матки. Следовательно, единственной частью хориона, которая участвует в процессе обмена веществ, является ворсинчатых хорион, что вместе с отпадной оболочкой образует плаценту. При слиянии амниона и хориона образуется амниохориальная оболочка, которая облитерирует хорионическую полость. Именно эта оболочка и разрывается во время родов (при отхождении околоплодных вод).
Способы выделения отслоившегося детского места вручную
Какой бы способ не был выбран, предварительно женщине опорожняют мочевой пузырь.
- Метод Гентера. Дно матки выводят на серединную линию. Акушер становится около роженицы, сжатые в кулак фалангами вниз руки кладут на проекцию дна матки, надавливают, перемещая детское место книзу и внутрь – от самой роженицы усилий не требуется;
- Метод Абуладзе. Делают мягкий наружный массаж матки, затем брюшную стенку придерживают за продольную складку и роженице предлагают потужиться.
Если эти способы не помогают, то переходят к более сильному воздействию по методу Креде-Лазаревича.
Выглядит действие так:
- дно матки приводят к середине;
- выполняют массажные воздействия для стимуляции сокращений;
- охватывают матку снаружи – дно правой рукой, ладонь на верхней проекции, а четыре пальца под дном матки;
- одной рукой матку сжимают, а другой проводят выталкивающие движения.
Все действия необходимо выполнять правильно и последовательно – любое нарушение способно вызвать спазм зева, и тогда придется прибегать к введению медикаментозных средств. Если отхождение оболочек, сезонных с плацентой, задерживается, то детское место аккуратно выкручивают, вызывая отделение оболочек. При этом они постепенно отслаиваются.
Если роженица не слишком устала при родах, то для отделения оболочек применяют способ Гентера. Ей предлагают приподнять таз, чтобы свисающая плацента своей тяжестью вызвала самостоятельное отслоение оболочек.
Закопать плаценту рядом с растением
Такая традиция тоже существует довольно давно. На Гавайях плаценту сажают под деревом. которое в будущем становится деревом ребенка, а в Судане плаценту считают “духовным двойником” и закапывают поближе к месту желаемой работы отпрыска (например, рядом с больницей для будущего доктора). Актер Мэтью Макконахи именно так и поступил с плацентой своего новорожденного сына Леви — он посадил ее под дерево в фруктовом саду. В сети можно заказать специальный набор для укоренения плаценты: сумка, бирка на дерево и книжка для малыша о плаценте под его собственным растением. Там же есть целый раздел про виды деревьев и их символическое значение
Наверно, гороскоп друидов тоже вполне подойдет для этих целей. Важно! Плаценту стоит закапывать достаточно глубоко (не менее 40см), так как она можно повредить корневую систему дерева, а еще ее могут учуять местные хищники. Можно положить плаценту в морозилку и подождать полгода-год, тогда она станет менее активной
Чаще всего плаценту закапывают в месте, куда семья будет возвращаться в течение многих лет. Если такого места пока нет, можно выбрать вариант для современных номадов и посадить плаценту в большую цветочную кадку. Учитывая северный климат, такой способ позволяет расширить выбор тотемных растений. В прошлом году на семинаре Сестры Морнинг Стар одну такую плаценту из холодильника посадили в кадку с апельсиновым деревцем. Сестра пела индейские благословения, а большинство присутствующих (включая автора) даже прослезились, участвуя в этом ритуале.
Гемоплацентарный барьер. Система мать-плацента-плод.Пуповина и ее тканевая основа.
Гематоплацентарный
барьер морфологически представлен
слоем клеток эндотелия сосудов плода,
их базальной мембраной, слоем рыхлой
перикапиллярной соединительной ткани,
базальной мембраной трофобласта, слоями
цитотрофобласта и синцитиотрофобласта.
Сосуды
плода, разветвляясь в плаценте до
мельчайших капилляров, образуют (вместе
с поддерживающими тканями) т.н. ворсины
хориона, которые погружены в лакуны,
наполненные материнской кровью.
Гематоплацентарный
барьер выполняет такие функции, как:
•препятствует
смешиванию крови матери и плода;
•осуществляет
газообмен — диффузию кислорода из
материнской крови в кровь плода и
углекислого газа в обратном направлении;
•обеспечивает
поступление в кровь плода витаминов,
воды, электролитов, питательных и
минеральных веществ, а так же удаление
продуктов обмена (мочевины, креатина,
креатинина) посредством активного и
пассивного транспорта;
•синцитий
поглощает некоторые вещества, циркулирующие
в материнской крови, и препятствует их
поступлению в кровь плода.
Функциональная
система мать — плацента — плод состоит
из функциональной системы материнского
организма, обеспечивающей оптимальные
условия для нормального развития плода,
и функциональной системы самого плода,
деятельность которой направлена на
поддержание его нормального гомеостаза.
Главным
связующим звеном между матерью и плодом
является плацента. Плацентарное
кровообращение формируется как элемент
функциональной гемодинамической системы
мать
—
плод.
В это же время появляются и защитные
механизмы, предохраняющие зародыш от
повреждающих факторов при нарушении
гемодинамики в организме матери.
Полноценная интеграция матери и плода
происходит только после того, как
сформируется плацента
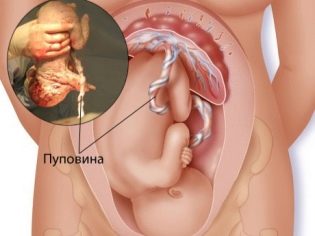
Пуповина,
или пупочный канатик (funiculus umbilicalis),
возникает при замыкании вентральной
стенки зародыша и обособлении его тела
от амниона и желточного мешка. При этом
процессе, описанном уже в предыдущих
главах, происходит
сдавливание пупочно-кишечногопротока,
вывода аллантоиса (urachus), сосудов,
образованных в мезодерме аллантоиса
(пуповинных сосудов), и мезодермы
зародышевого ствола во все более
утончающийся канатик, поверхность
которого, наконец, покрывается
эктодермальным эпителием амниона. Таким
образом, возникает пупочный шнур,
канатик, соединяющий плаценту с
вентральной стенкой плодного тела; в
пуповине проходят пуповинные сосуды,
обеспечивающие связь кровообращения
плода с капиллярной сетью плаценты
(хориона).
Как растет плацента. Степени зрелости плаценты
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Предлежание плаценты
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Нарушения строения плаценты
Изменение размеров (диаметра и толщины) плаценты, выявляемое по УЗИ не всегда говорит о том, что беременность протекает неблагоприятно. Чаще всего подобные «отклонения» являются только индивидуальной особенностью и никак не сказываются на развитии плода. Внимания заслуживают лишь значительные отклонения.Маленькая плацента, или гипоплазия плаценты. Такой диагноз правомерен только при значительном уменьшении размеров плаценты. Причиной такого состояния чаще всего являются генетические отклонения, при этом плод часто отстает в развитии и имеет другие пороки развития.Тонкой плацентой считается детское место с недостаточной массой при в общем-то нормальных размерах. Иногда тонкая плацента сопутствует плацентарной недостаточности и поэтому является фактором риска по задержке внутриутробного развития плода и серьезным проблемам в периоде новорожденности.Увеличение толщины и размеров плаценты также может быть следствием патологического протекания беременности. Наиболее частыми причинами увеличения размеров плаценты являются: отек ее ворсин, вследствие воспаления (плацентита или хориоамнионита). Хориоамнионит может быть вызван проникновением в плаценту микроорганизмов из наружных половых органов (при ИППП- хламидиозе, микоплазмозе, герпесе, гонорее) или с током крови (при гриппе, ОРВИ, воспалениях почек, токсоплазмозе, краснухе). Плацентит сопровождается нарушением функции плаценты (плацентарной недостаточностью) и внутирутробным инфицированием плода.
Кроме воспаления, утолщение плаценты может наблюдаться при анемии (снижении гемоглобина) и сахарном диабете у матери, а также при конфликте по резусу или группе крови
Очень важно выявить истинную причину утолщения плаценты, поскольку в каждом случае требуются свои подходы к лечению и профилактике осложнений у плода.Изменения дольчатой структуры плаценты
К таким аномалиям относятся двудольчатые, трехдольчатые плаценты, а также случаи, когда у детского места имеется добавочная долька, стоящая как бы «особняком». Во время родов добавочная долька может оторваться от основной и служить источником кровотечения в послеродовом периоде
Именно поэтому акушеры всегда детально осматривают плаценту после ее рождения.
Как и в любом другом органе, иногда встречаются опухоли в плаценте. Наиболее частая опухоль — хориоангиома — патологическое разрастание кровеносных сосудов в каком-либо участке плаценты. Хориангиома относится к доброкачественным опухолям, никогда не дает метастазов в другие органы.
Структура и функции
Если перевести латинское слово placenta, то получится «лепешка». Именно так выглядит этот орган. В народе ее называют «детское место». Формироваться плацента начинает не сразу после зачатия малыша, а только спустя 8-10 дней, когда оплодотворенная яйцеклетка опустится в полость матки и прикрепится к ее внутренней стенке с помощью ворсинок хориона (часть плодной оболочки).
С этого момента за питание зародыша, снабжение его кислородом и выработку необходимых для вынашивания плода гормонов отвечает хорион — предшественник плаценты. Сама плацента формируется постепенно и начинает действовать примерно с 13-14 недели беременности. Растет «детское место» до середины второго триместра, затем ее рост прекращается, и плацента начинает постепенно «угасать», «стареть». К родам она полностью исчерпывает свой ресурс и рождается спустя 15-60 минут после рождения малыша.
Рассчитать срок беременности
Структура плаценты довольно сложна, и каждый ее слой обеспечивает свои функции. В целом она представляет собой губчатый орган, густо пропитанный сетью кровеносных сосудов, сообщающихся с лакунами, наполненными материнской кровью. Значение плаценты для растущего малыша трудно переоценить — она защищает ребенка, создавая гемоплацентарный барьер.
«Детское место» пропускает к малышу в утробе антитела, выработанные иммунитетом матери, что обеспечивает ребенку врожденный пассивный иммунитет. Некоторые не самые полезные вещества, попадающие в организм матери, блокируются и задерживаются одним из слоев плаценты, не пропуская их к малышу.
Плацента питает ребенка, выполняя функции газообмена. Из маминой крови через «детское место» к малютке поступает кислород, обратно выводится углекислый газ. Давая ребенку доступ к витаминам и минеральным веществам, а также воде, плацента выводит обратно в материнский организм продукты метаболизма крохи — мочевину, креатин и креатинин.
Во время беременности «детское место» является еще и эндокринной железой — оно производит некоторые гормоны, необходимые для сохранения беременности и развития плода. В первую очередь – это ХГЧ, производимый сразу после имплантации ворсинами хориона, а также плацентарный лактоген, который необходим для подготовки молочных желез к предстоящему грудному вскармливанию. Плацентой вырабатывается пролактин, который отвечает за процесс лактации, прогестерон, который отвечает за сохранность беременности и предотвращение менструаций, а также серотонин, эстрогены и релаксин.
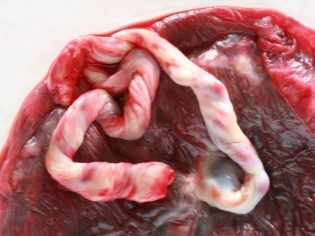
Плацента условно разделяется на две части — плодовую, которая находится со стороны ребенка, и материнскую — часть, прилегающую к стенке матки. К центральной части плаценты с плодовой стороны — прочный канатик, соединяющий непосредственно плод и «детское место».
Кровоснабжение плаценты
Котиледон получает кровь из 80-100 спиральных артерий, пронизывающих децидуальную пластинку и входящих в межворсинчатые пространства с почти регулярными промежутками. Просвет спиральных артерий является узким, поэтому давление крови в межворсинчатом пространстве высок. Благодаря этому кровь попадает на значительную глубину в межворсинчатые пространства и омывает многочисленные ворсинки хориона оксигенированной кровью.
Когда давление уменьшается, кровь возвращается с хорионического пластинки в децидуальную оболочку и оттуда — в вены эндометрия. Таким образом, кровь из межворсинчатых лакун возвращается в материнскую циркуляцию через вены эндометрия.
Межворсинчатое пространство зрелой плаценты вмещает около 150 мл крови, которая обновляется 3-4 раза в минуту и омывает ворсинки хориона, площадь поверхности которых колеблется от 4 до 14 м2. Но плацентарный обмен происходит не во всех ворсинках, а только в тех, где сосуды плода тесно контактируют с синцитиальным покровом. В этих ворсинках синцитий образует дополнительные микроворсинки, которые увеличивают площадь контакта, и, следовательно, скорость обмена между кровью матери и плода.
Плацентарный барьер, отделяющий кровь матери от крови плода, сначала состоит из четырех слоев:
- эндотелия сосудов плода;
- соединительной ткани сердцевины ворсинки;
- цитотрофобластичного слоя;
- синцития.
С четвертого месяца плацентарная мембрана истончается благодаря тому, что эндотелий сосудов вступает в тесный контакт с синцитиальный мембраной, чем достигается увеличение скорости обмена. Но плацентарный барьер может пропускать много веществ. Учитывая, что материнская кровь в межворсинчатом пространстве отделена от крови плода производными хориона, плаценту человека относят к гемохориальному типу.
Что это такое?
Плацента — орган временный, ее задачи и функции ограничены сроком беременности, а после рождения малыша в «детском месте» нет никакой необходимости. Зато в период вынашивания малыша без плаценты никак не обойтись — она защищает ребенка, обеспечивает ему доступ кислорода, витаминов, воды, минеральных веществ, выводит в мамин организм продукты жизнедеятельности малыша, углекислый газ, вырабатывает множество гормонов, которые необходимы для вынашивания малыша и подготовки молочных желез женщины к грудному вскармливанию. Даже малейшие нарушения в деятельности плаценты могут повлечь за собой очень серьезные последствия для здоровья или жизни ребенка и его матери.
Плацента появляется не сразу после зачатия, она формируется постепенно. Примерно через 8 суток после оплодотворения яйцеклетка, ставшая бластоцистой, опускается в матку, где ей предстоит закрепиться на одной из стенок, плотно врастая ворсинками хориона в эндометрий. Хорион в месте врастания и является предшественником будущей плаценты. С этого момента начинается формирование «детского места».
К 12-14 неделе беременности молодая плацента начинает функционировать, но пока еще не имеет определенных очерченных форм. Окончательную форму плацента приобретает к 18-20 неделе беременности. Рост «детского места» продолжается до середины второго триместра, после этого плацента уже не растет.
К родам временный орган жизнеобеспечения растущего в утробе ребенка постепенно утрачивает свои функции, «стареет», вырабатывая ресурс. Процесс старения отслеживается врачами на УЗИ и оценивается в степенях зрелости. Если плацента по каким-то причинам начнет стареть раньше срока, малыш недополучит кислород и питание, его развитие может замедлиться, а гипоксия, связанная с нехваткой кислорода, может стать причиной необратимых процессов в его нервной системе, головном мозге, опорно-двигательном аппарате, а также стать причиной внутриутробной гибели малыша.
Молодая плацента постоянно наращивает толщину, разрастается новыми кровеносными сосудами. Во второй половине беременности рост прекращается, плацента некоторое время сохраняет свою толщину, а потом становится не губчатой, как вначале, а более плотной из-за отложения кальция. Функциональность «детского места» угасает также постепенно.
Рассчитать срок беременности









