Симптомы заболеваний шейки матки
Содержание:
Строение шейки матки
Шейка соединяет влагалище и полость матки, являясь своеобразным тоннелем для передвижения сперматозоидов к яйцеклетке. Она выполняет множество функций, включая защитную, барьерную и детородную и представляет собой гладкомышечным органом с большим количеством кровеносных сосудов. Она обладает высокой способностью к сокращению и растяжению, что является неотъемлемым свойством во время беременности и родов. Шейка имеет два зева: наружный, открывающийся во влагалище, и внутренний, открывающийся в полость матки.
Здоровая шейка матки выглядит как цилиндр или конус, внутри которого проходит цервикальный канал. Форма зависит от того, рожала девушка или нет. Если имел место процесс естественных родов, то наружный зев растягивается, и шейка приобретает коническую форму. Цервикальный канал закрыт и открывается только во время менструации для высвобождения выделений.
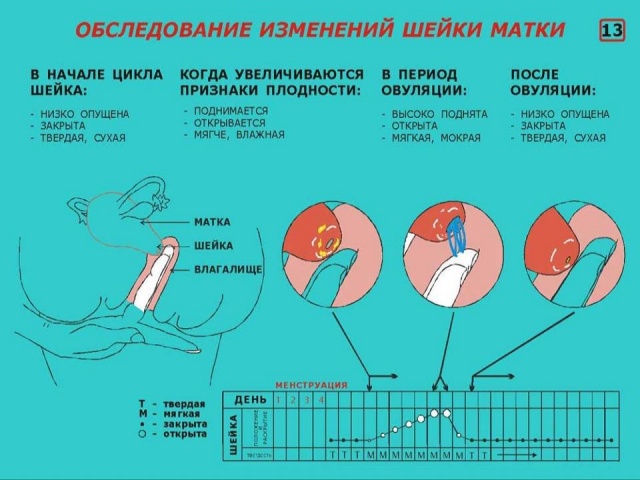
Помимо структуры и цвета, врач-гинеколог во время осмотра определяет и расположение органа. Между здоровыми шейкой и телом образуется тупой угол, при различных патологиях, например, загибах кзади, этот угол становится острым.
Загиб матки не всегда является патологическим процессом. Иногда это может быть врожденная особенность организма женщины, которая никак не сказывается на дальнейшем зачатии.
Точную информацию о том, как выглядит здоровая шейка матки, можно получить на УЗИ. Специалист определяет ширину и длину органа, а также состояние эндоцервикса, степень кровоснабжения органа.
Короткая шейка матки при беременности: как распознать?
Нормальная средняя длина данного органа составляет 4 (от 3 до 5 см). Короткой считается шейка, имеющая длину менее 2,5-2 см. Такой физиологический признак в медицине относят к симптомам истмико-цервикальной недостаточности (ИЦН) — состояния, при котором шейка матки размягчается и раскрывается, из-за чего не может противостоять внутриматочному на нее давлению и удерживать плод в полости матки. Оно всегда связано с угрозой невынашивания, а потому может сопровождаться повышенным маточным тонусом или кровянистыми выделениями из влагалища, хотя чаще протекает без этих признаков.
О том, что у нее короткая шейка матки, женщина может даже не подозревать. Диагноз ИЦН обычно ставится во время прохождения осмотра на гинекологическом кресле или ультразвукового исследования с внутривагинальным датчиком.
ИЦН выявляется приблизительно во втором триместре, когда плод начинает активно набирать вес, из-за чего давление плодного пузыря на шейку матки усиливается.
Такая патология бывает врожденной, но также может быть следствием таких процессов и нарушений:
- операционные вмешательства в области шейки (вследствие формирования рубцов она укорачивается);
- травмы вследствие предыдущих родов;
- гормональные колебания в организме женщины (в период беременности может повышаться выше нормы концентрация андрогенов, что влияет на формирование ИЦН).
Также специалисты выделяют отягощающие это состояние факторы:
- крупный плод;
- многоводие;
- вынашивание многоплодной беременности.
Самая большая опасность при ИЦН в период беременности состоит в формирующейся угрозе ее прерывания.
Из-за недостаточной длины шеечного канала (менее 2 см) и чрезмерной ширины наружного зева (более 1 см) шейка матки не способна удерживать плод, из-за чего происходит ее преждевременное раскрытие.
Если истмико-цервикальная недостаточность не будет выявлена вовремя, и если не предпринять необходимые меры, то либо произойдет выкидыш, либо роды начнутся раньше положенного срока.
Непосредственно в родах возникает угроза стремительного их течения (а отсюда — разрывов, травм и прочих осложнений). Кроме того, риск занесения инфекции вовнутрь утробы при такой беременности повышается, ведь короткая шейка матки не в состоянии должным образом защищать плод от патогенных микроорганизмов.
Но хорошая новость состоит в том, что короткая шейка матки при беременности не является серьезным препятствием для ее благополучного вынашивания и успешного завершения. Необходимо лишь провести профилактику преждевременных родов.
Если у женщины в анамнезе имеются прерывающиеся беременности или преждевременные роды, а также, если в период вынашивания ребенка у нее диагностировали ИЦН, то до самого окончания срока она должна находиться под пристальным присмотром врача.
Саму длину короткой шейки матки при беременности увеличить невозможно. А потому лечение ИЦН направлено главным образом на профилактику преждевременных родов и прерывания беременности.
Существует две тактики, к которым прибегают гинекологи, если у их беременной подопечной обнаруживается короткая шейка матки. В профилактических целях (реже — в лечебных), когда нет значительного укорочения, на входе (в шеечный зев) устанавливается специальное кольцо (пессарий), уменьшающее давление плодного пузыря, фиксирующее матку в определенном положении и предотвращающее его преждевременное раскрытие.
Если же шейка слишком короткая или наружный зев довольно широкий, то врач накладывает швы, препятствующие ее раскрытию, до самих родов. Однако медлить с этим нельзя: наложить швы возможно только до 27 недели беременности.
При короткой шейке матки важно как можно раньше прибегнуть к ее искусственному закрытию, чтобы обойтись без трагических последствий. Более того: принятые меры окажутся тем более эффективными, чем меньшим будет срок беременности, на котором обнаружится ИЦН
А потому при обнаружении данной патологии действовать следует безотлагательно.
Вызванное активностью андрогенов укорочение шейки матки при беременности корригируется при помощи гормональных препаратов — глюкокортикоидного ряда.
Врач обязательно отметит своей подопечной, что необходимо следить за тонусом матки, всячески избегая его возможного повышения. В частности, следует исключить физические нагрузки и любой дискомфорт. Возможно, есть смысл приобрести дородовой бандаж.
Это тот случай, когда говорят, что нет худа без добра.
Лечение эрозии шейки матки
Тактика лечения будет зависеть от причины. Которая вызвала эрозию. Как правило, лечение имеет два направления – устранение основной причины и воздействие на ткани шейки матки для их восстановления.
Если в мазке обнаружена патогенная инфекция, ее следует устранить в первую очередь. Женщине назначается курс антибиотиков, после которого мазок повторяют. Если патогенные микробы не выявлены, можно приступать к следующему шагу – консервативному или хирургическому лечению. Прижигание, которое известно многим женщинам, не всегда проводится с помощью аппаратов. Существует также химическое прижигание, которое проводится лекарствами. Необходимость такой терапии и выбор способа воздействия подбирается врачом индивидуально для каждой пациентки.
В медикаментозную схему лечения также включаются противовоспалительные средства и гормональные препараты.
Основными методами избавиться от пораженных участков ткани на шейке матки являются:
- Химическая коагуляция. Шейку матки обрабатывают специальным препаратом, который содержит смесь кислот. После нанесения средства на слизистой формируется корочка, которая через несколько дней отпадает и естественным способом заменяется на здоровые ткани. Процедура недорогая, простая и безболезненная.
- Диатермокоагуляция. Болезненный метод, после которого на шейке матки образуются рубцы, поэтому в настоящее время он практически не используется.
- Лазеровапоризация. Популярный и безболезненный метод, который основан на бесконтактном действии лазера. В результате пораженные клетки теряют влагу и разрушаются.
- Криодеструкция. Избавление от эрозивных тканей происходит с помощью холодового воздействия. Метод имеет множество преимуществ, среди которых высокая эффективность, отсутствие боли и отсутствие деформации шейки матки.
- Радиоволновой метод. Считается наиболее современным и популярным. Дает 100%-ную гарантию избавления от эрозии. При этом на шейке матке не формируется рубец, благодаря чему она продолжает нормально функционировать. Через три недели после процедуры происходит полное восстановление тканей и женщина выздоравливает.
При легких эрозиях врач может назначить консервативное местное лечение и не прибегать к хирургическим методам. В этом случае терапия будет поводиться вагинальными свечами, среди которых можно подобрать один или несколько препаратов с необходимым спектром действия. Популярностью пользуются следующие средства:
- Вагикаль.
- Ливарол.
- Депантол.
- Гексикон.
- Супорон.
Лечение эрозии проводится не всегда. Если уж женщины выявлена псевдоэрозия, которая ее не беспокоит, терапия может не проводиться. Обязательно лечение в случае выявления патогенной микрофлоры, атипичных клеток или воспалительного процесса.
Лечение эрозии шейки матки
Прежде всего, важно осознание того, что лечение эрозии шейки матки в обязательном порядке должно начинаться сразу же после того, как был поставлен соответствующий диагноз. Ванным условием для успешного лечения эрозии шейки матки является комплексный подход к терапии
Изначально следует полностью вылечить воспаление. Следовательно, выявленная специфическая инфекция требует лечения с использованием антибиотиков. Также важно устранить гормональный дисбаланс в организме. Иногда эрозия шейки матки исчезает самостоятельно уже после этого этапа лечения. Но если этого не происходит, то следующим этапом терапии являются методы позволяющие разрушить измененный эпителий.
Часто женщинам с эрозией шейки матки назначается физиотерапия: применяется лечение с использованием низкочастотного ультразвука, гелионеонового лазера.
Кроме того, практикуются также другие методы терапии. Используется прижигание эрозии шейки матки с применением электрического тока (метод диатермокоагуляции), замораживание с использованием жидкого азота (метод криодеструкции), обработка лазером (метод хирургической лазерокоагуляции), а также химическая коагуляция с использованием лекарственных препаратов. При химической коагуляции используются специальные препараты, например, солковагин. Вследствие применения такого метода рубцы на шейке матки не появляются, однако он подходит только для лечения не слишком больших эрозий. За 3-5 процедур можно вылечить эрозию, размер которой не превышает 12 мм.
Прижигание используется достаточно часто ввиду доступности метода. Однако есть ряд недостатков, которые могут существенно повлиять на состояние женщины. В частности при прижигании эрозии женщина чувствует боль, к тому же после прижигания могут остаться рубцы. Вследствие этого иногда у женщины развивается эндометриоз. Поэтому нерожавшие женщины не должны проходить эту процедуру.
После окончания процедур на месте эрозии появляется участок отмершей ткани, под которым позже постепенно появляются новые здоровые клетки. После того, как струп отторгается, продолжается интенсивное образование здоровых клеток
Очень важно, чтобы до того времени, пока место эрозии полностью не заживет, пациентка воздерживалась от половой жизни
Если должного эффекта после практикования указанных выше методик не происходит, то возможно применение хирургического метода лечения эрозии шейки матки. Однако женщинам, которые еще не рожали ребенка, не рекомендуется лечить заболевание хирургическим путем. После того, как была произведена хирургическая операция, пациентке показано придерживаться щадящего режима: не перегреваться, не поднимать тяжести, некоторое время избегать половой жизни. Желательно в дни полсе операции пить как можно больше жидкости. Хирургическое вмешательство по поводу эрозии проводится в те же самые дни, что и биопсия – на 5-7 день месячного цикла.
Женщины с диагнозом «эрозия шейки матки» часто практикуют также лечение с помощью некоторых народных методов. В частности, народная медицина рекомендует использование тампонов, предварительно смоченных обильно облепиховым маслом. Такие тампоны вводят на ночь во влагалище. Желательно сделать подряд от восьми до двенадцати процедур.
Импровизированные тампоны можно сделать также из тыквы: ее мякоть заворачивается в марлю. Такие тампоны следует вводить во влагалище на протяжении четырех дней подряд. Ватные тампоны также можно смочить в соке алоэ, наполовину смешанном с медом, и закладывать на протяжении недели во влагалище на ночь. Еще один вариант – измельчить головку лука и завернуть в марлю свежую массу. Такие тампоны нужно вводить в течении недели на ночь.
Можно приготовить и некоторые отвары трав для спринцевания. Для этой цели оптимально использовать кору дуба, ромашку аптечную, траву зверобоя, полыни горькой, бадана широколистного.
Гомеопатические препараты также применяются при лечении эрозии матки. Кроме того, специалисты говорят о благоприятном воздействии гормональных противозачаточных средств. Они способствуют более интенсивному заживлению эрозии.
Доктора
специализация: Гинеколог
Зеленская Ирина Юрьевна
10 отзывовЗаписаться
Подобрать врача и записаться на прием
Солковагин
Ваготил
Депантол
Гексикон
Супорон
Фиторовые свечи
Тержинан
Как развивается заболевание
Плоскоклеточный рак шейки матки развивается из многослойного плоского эпителия, которым покрыта влагалищная часть шейки матки (80 — 90% всех случаев). Аденокарцинома (составляет 10 — 20% всех случаев) развивается из однослойного железистого цилиндрического эпителия, выстилающего канал шейки матки. Переходная зона (Т-зона) является самой уязвимой для ВПЧ и повреждений разного вида происхождения (механическое травмирование, воспалительные процессы и др.).
- При инфицировании под влиянием нормально функционирующей иммунной системы происходит элиминация ВПЧ. Транзиторный (временный) характер отмечается в 90% случаев инфицирования. Разрешение наступает в течение 1,5 — 2 лет.
- У оставшейся части женщин развивается персистирующее носительство. В связи с тем, что уровень антител, вырабатываемый организмом низок, элиминация вирусов не происходит и они могут длительное время сохраняться в толще эпителиального слоя, что в конечном итоге приводит к атипической трансформации — дисплазии. Персистирующее является самым опасным состоянием.
Различают несколько стадий дисплазии — легкую, среднюю и тяжелую (CIN I, CIN II и CIN III). Стома и поверхностный слой при заболевании в патологический процесс не вовлекаются. Эпителиальные клетки не разрушаются. Вирусы в общий кровоток не попадают. Отмечается локальная иммуносупрессия, причиной которой являются вирусные белки. Дисплазия является первым шагом к раковому перерождению.
Основная роль в развитии опухолевой трансформации принадлежит вирусным онкогенам Е6 и Е7, под влиянием которых вырабатывается целый спектр сигнальных белков, инициирующих развитие целого ряда патологических процессов. В ходе канцерогенеза за счет активизации теломеразы онкопротеином Е6 зараженная клетка получает способность к неограниченному бесконтрольному делению, создаются условия для формирования опухолевидного процесса и новой сети капилляров (неогенез).
Важнейшее влияние на развитие канцерогенного процесса, обусловленного ВПЧ, оказывает эстроген-зависимый фактор. Активная репродукция вирусов в инфицированных клетках приводит к образованию «агрессивного» эстрадиола — 16α-гидроксиэстрона, что в свою очередь стимулирует синтез онкобелка Е7.
Таким образом в формировании необратимой неоплазии ведущую роль играют:
- Экспрессия онкогенов Е6 и Е7.
- Индукция «агрессивного» эстрадиола — 16α-гидроксиэстрона.
- Индукция в инфицированной клетке множественных повреждений хромосомной ДНК.
- Блокирование противовирусной иммунологической защиты.
Инвазивный рак шейки матки начинается с прорастания стромы (базальной мембраны). Далее он распространяется в параметрий, где располагается жировая клетчатка и лимфатические узлы, вплоть до тазовых стенок, сдавливая прямую кишку и мочевой пузырь и прорастая в них. Раковые клетки, распространяясь с током крови и лимфы, образуют метастазы.
Переход дискенизии шейки матки в онкологический процесс длится годы и десятилетия, поэтому своевременное выявление и лечение заболевания является основным способом профилактики и устранения грозных осложнений
Рис. 3. При дисплазии злокачественно измененные клетки (сиреневая окраска) находятся в пределах эпителиального слоя. При раке шейки матки в патологический процесс вовлекаются строма и поверхностный слой, что можно заметить невооруженным глазом.
Как устроена шейка матки?
Чтобы четко понимать, о чем идет речь, нужно иметь минимальные сведения по анатомии и знать, как устроен орган, о котором мы говорим.
Итак, та часть шейки матки, которая находится во влагалище и которую видит врач при гинекологическом осмотре в зеркалах, совершенно логично называется влагалищной частью шейки матки. Внутри шейки матки проходит шеечный, или цервикальный, канал, который открывается в полость матки. В цервикальном канале есть два физиологических сужения – это наружный и внутренний зевы. Наружный зев открывается во влагалище. У нерожавших женщин он округлой формы, а после родов приобретает вид поперечной щели. Внутренний зев открывается в полость матки. В цервикальном канале содержится слизь, главная функция которой – препятствовать попаданию инфекции из влагалища в полость матки.
Строение шейки матки.
Снаружи влагалищную часть шейки матки покрывает многослойный плоский эпителий. Само слово «многослойный» говорит о том, что он состоит из нескольких слоев клеток. Таким образом, он имеет значительную (разумеется, по микроскопическим меркам) толщину и выполняет защитную функцию. Слизистая оболочка шейки, покрытая многослойным эпителием, имеет бледно-розовый цвет.
Внутри цервикального канала расположен цилиндрический, или железистый, эпителий. Он более тонкий и нежный, состоит из одного ряда клеток, а просвечивающие через него кровеносные сосуды придают ему красный цвет.
У цилиндрического эпителия совсем другая функция – вырабатывать слизь. Цилиндрический эпителий – гормонозависимый: когда женских половых гормонов много, он продуцирует жидкую слизь, когда мало – густую. Это изобретение придумано природой для зачатия: через жидкую слизь сперматозоиды очень легко проникают в полость матки, встречаются с яйцеклеткой, и происходит оплодотворение. Такое качество слизи наблюдается в период овуляции. В остальное время шеечная слизь густая, вязкая, функция ее защитная – ни один инфекционный агент не может проникнуть в полость матки и вызвать воспаление.
Зона, где стыкуются два вида эпителия, называется переходной, или зоной трансформации. В разные возрастные периоды женщины эта зона располагается на различных уровнях, что зависит от этапа развития женской половой системы.
Так, у новорожденных девочек, девственниц зона стыка располагается на наружной шеечной поверхности. В таком случае говорят о врожденной эрозии.
Гистологическое строение разных типов эпителия шейки матки (у женщин репродуктивного возраста и в период менопаузы).
В период полового созревания или во время беременности, когда в женском организме отмечается высокий уровень половых гормонов, цилиндрический эпителий начинает быстро «выползать» из канала шейки матки и располагается вокруг наружного зева, в результате чего в этом месте образуется красное пятно. То же самое может происходить, если женщина принимает гормональные контрацептивы.
По мере взросления девочки, девушки уровень половых гормонов снижается, многослойный плоский эпителий начинает вытеснять цилиндрический на свое место – в цервикальный канал, и зона стыка перемещается ближе к наружному зеву.
С возрастом граница двух эпителиев и вовсе прячется глубоко в шеечный канал, из-за чего становится не видна. Поэтому у женщин старшей возрастной группы эктопия уже не встречается.
Патогенез и последствия
Краткая информация об анатомических особенностях и гистологическом строении этого отдела внутренних половых органов женщины помогает легче понять причины, механизм формирования приобретенной патологии, ее последствия, как лечить эктропион шейки матки и способы его профилактики.
Влагалищный сегмент шейки, длина которого составляет 2-3 см, а толщина — около 1,2 см, снаружи покрыт многослойным плоским эпителием, состоящим из четырех слоев (эктоцервикс). Один из них (парабазальный слой) состоит из двухрядного эпителия, клетки которого обладают высокой способностью к митозам (делению) и обеспечивают регенерацию, созревание и дифференцировку плоского многослойного эпителия.

Цервикальный канал соединяет полость матки с влагалищем. Он покрыт слизистой оболочкой (эндоцервикс), состоящей из цилиндрического эпителия, который продуцирует вязкую слизь. За счет присутствия лактобактерий вагинальная среда имеет кислую реакцию, в отличие от щелочной среды цервикального канала. Кроме того, в последнем присутствуют лизоцим и иммуноглобулины. Благодаря этим факторам цервикальный канал является одним из препятствий для проникновения микроорганизмов в полость матки.
Граница между эктоцервиксом и эндоцервиксом расположена на уровне наружного зева и является переходной зоной между многослойным плоским эпителием эктоцервикса и цилиндрическим эпителием эндоцервикса. Рядом с этой зоной, которая называется зоной трансформации, слой цилиндрического эпителия дополнен слоем, так называемых, резервных клеток, которые в нормальных условиях обеспечивают регенератитвные процессы в первом.
В случае гормонального дисбаланса или воспалительных процессов происходит клеточная метаплазия, то есть превращение резервных клеток в плоскоклеточный эпителий. В результате этого в зоне трансформации чаще всего и развиваются злокачественные опухоли.
Под слизистыми оболочками влагалищного сегмента шейки матки расположены соединительнотканные, эластичные и гладкомышечные циркулярные (вокруг боковых стенок) и продольные волокна. Различные травмы шейки матки, сопровождающиеся разрывом, особенно двухсторонним, ее мягких тканей приводят к разрыву циркулярных мышц, при этом продольные мышцы в области ее передней и задней губы сохраняются. Сокращение последних при отсутствии противодействия со стороны циркулярных мышечных волокон приводит к зиянию наружного зева, легкому выворачиванию и обнажению слизистой оболочки нижнего участка цервикального канала, то есть, к формированию эктропиона.
Эктропион шейки матки наиболее часто формируется после родов, что связано с травматическими повреждениями и разрывами мягких тканей при:
- крупном плоде;
- многоплодии;
- стремительных родах;
- инструментальном расширении наружного зева и вскрытии плодного пузыря;
- разгибательных предлежаниях плода;
- экстракции (извлечении) плода посредством наложения полостных щипцов;
- рубцовых изменениях и ригидности (недостаточной эластичности тканей) шейки матки;
- преждевременных родах, когда шейка еще недостаточно подготовлена и т. д.
Развитию патологии также способствуют воспалительные и эрозивные процессы, частые аборты и аборты на поздних сроках, диагностические выскабливания, длительное применение химической контрацепции, хирургические манипуляции на шейке и неправильное наложение швов при ее разрывах.
Вывернутая слизистая оболочка с расстройством иннервации и микроциркуляции, с нарушенной границей между однослойным цилиндрическим и плоским многослойным эпителием попадает из щелочной среды в кислую. В результате всех этих изменений на ней развивается псевдоэрозия, которая, практически всегда, сопровождает выворот слизистой оболочки — так называемый, эрозивный эктропион шейки матки.
Последний сопровождается нарушениям секреции слизи и значительным снижением барьерных функций этого отдела матки, что приводит к легкому проникновению микрофлоры влагалища восходящим путем в цервикальный канал.
Вследствие этого развиваются воспалительные процессы в виде эндоцервицита и последующих цервицита и эндометрита, являющихся основой предраковых состояний и злокачественной трансформации клеток, особенно при заражении онкогенными штаммами (16 и 18) вируса папилломы человека.
Наряду с этими процессами происходят гипертрофичесие и железисто-кистозные дегенеративные изменения, разрастания соединительнотканных структур и рубцовая деформация шейки матки, появляются условия для развития бесплодия.
Маточные трубы
Строение их достаточно простое:
- Представляют собой трубчатые структуры, которые снаружи покрыты серозной оболочкой,
- В средней оболочке маточных труб представлен мышечный аппарат, имеющий тонкие волокна гладких мышц.
- Изнутри маточные трубы покрыты слизистой оболочкой.
- Отходят они от полости матки, с которой имеют непосредственное сообщение, и заканчиваются в области яичников.
- Их терминальные отделы представляет собой выросты — фимбрии, которые за счёт своего строения совершают хаотичные движения, способствующие прохождению яйцеклетки к сперматозоиду.
- Маточные трубы в малом тазу имеют тесное сообщение с различными связками, основной для яичников является круглая и собственная связка матки.









