Дисплазия соединительной ткани у детей: проявления и подходы к лечению
Содержание:
- Прогноз
- Дисплазия соединительной ткани
- Характерные симптомы
- Классификация
- Лечение деструкции стекловидного тела
- Как лечить дисплазию соединительной ткани у детей?
- Что такое ДСТ?
- Список литературы
- Противопоказания и побочные действия
- Диспластические невусы у ребенка
- Патогенез [ править | править код ]
- Какие могут быть осложнения
Прогноз
Давайте поговорим про прогноз при синдроме дисплазии соединительной ткани с поражением сердца
Если пациент соблюдает рекомендации специалиста, относится со вниманием к своему здоровью, периодически проходит профилактические курсы лечения, то возможен позитивный прогноз с нормальным качеством жизни.. Еще больше полезной информации об особенностях дисплазии соединительной ткани сердца
:
Еще больше полезной информации об особенностях дисплазии соединительной ткани сердца
:
Появившийся недавно свежий медицинский термин — дисплазия — означает возможные любые виды патологий в развитии разных частей тела человека, всевозможных органов и ряда тканей. Появление патологий начинает формироваться на стадии эмбрионного развития плода, становится следствием неправильного созревания либо строения клеток, их конфигурации, размера. Сказывается неверное создание тканей, появившиеся патологии органа или системы органов.
Однако дисплазия чаще выявляется и у подрастающего ребёнка, известны примеры проявления патологий у взрослых состоявшихся людей. Дисплазия – не болезнь, а патологические изменения в строении органов.
Частыми причинами появления патологий становятся генетические отклонения формирования плода. Дисплазия развивается в случае гормональных сбоев в организме женщины в период беременности либо кислородного голодания сосудов, включая внутренние стенки сосудов при их непосредственном механическом напряжении. Важным фактором становится загрязнённая или неблагоприятная экология, атмосфера, вода в местности проживания будущей матери. Возможно, гинекологические затруднения со здоровьем будущей матери, частые инфекционные заболевания поспособствовали развитию патологии.
Патология может передаваться из поколения в поколение с менее заметными симптомами, накапливаться для будущих поколений. Если у обоих родителей присутствует предрасположенность к дисплазии, выявлены генные отклонения, здоровье детей под вопросом. Приобретённая дисплазия часто становится следствием родовых травм либо послеродовых.
Разделяют ряд получивших распространение видов дисплазии:
- , или фиброзно-мышечная, отличается большим ростом клеток в стенках артерий. Патология встречается в основном в сонных артериях либо почечных. Главной тенденцией признано сужение артерий.
- Дисплазия тазобедренного сустава.
- или мышечная дисплазия.
- Дисплазия шейки матки.
- , отсутствие натяжения мышечно-связочного аппарата коленного сустава.
Сложной патологией считается дисплазия мягких тканей у ребёнка или мышечная дисплазия. Формируется патология внутриутробно, на генетическом уровне. В период развития эмбриона происходит сбой в момент формирования клеток соединительной ткани, провоцируя трудности с мышцами, внутренними органами — соединительная ткань в организме является главным строительным материалом. При дисплазии мышц проявляются аномалии в работе организма в целом, комплексная патология сложная для постановки правильного диагноза.
Отклонения, связанные с дисплазией соединительной ткани, становятся заметны постепенно по мере развития ребёнка и его физическом росте. Вальгусное строение стопы, общее искривление позвоночника, деформация грудной клетки, повышенная подвижность суставов, возможны нарушения в работе сердца, неполадки с органами пищеварения, падающее зрение, патологии сосудистой системы. Озвучен ряд, характеризующий мышечную дисплазию у ребёнка. Отклонения выявляются по отдельности либо совместно.
Дисплазия соединительной ткани
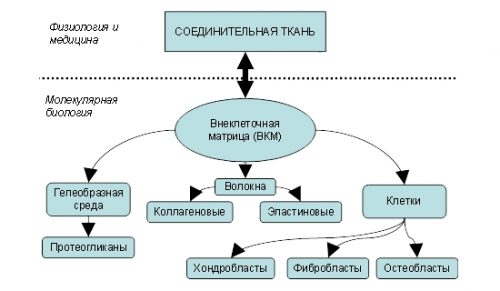
Дисплазия соединительной ткани развивается у детей, как во внутриутробном периоде, так и после рождения. При этом нарушается развитие соединительной ткани. Эту ткань составляют клетки, волокна и межклеточное вещество. Она широко распространена в организме человека и есть в коже, костях, хрящах, стенках сосудов и в крови. Важнейшую роль в строении этой ткани играют волокна. Это коллаген, который отвечает за поддержку формы, и эластин, который отвечает за способность к расслаблению и сокращению.
Дисплазия соединительной ткани является генетически предопределенным недугом, ведь основой развития болезни является мутация генов, которые отвечают за синтез волокон. Подобные мутации происходят в разных генах, и в итоге имеет место неправильное формирование цепей коллагена и эластина. Те структуры, которые образовались под их воздействием, не могут выдержать сильных механических нагрузок.
Болезни соединительной ткани наследственного характера принято подразделять на дифференцированные и недифференцированные.
Как правило, люди, страдающие дисплазией соединительной ткани, высокие, худые и сутулые, у них выступают лопатки и ключицы. Впрочем, больные могут иметь маленький рост и очень хрупкое сложение тела.
Дисплазия соединительной ткани проявляется очень разнообразными симптомами, при этом у больных, как правило, есть очень много разных жалоб. Соответственно, установить диагноз не всегда просто.
Однако в большинстве случаев к специалистам люди обращаются с жалобами кардиального характера. У них также присутствует вегетативная симптоматика: может проявляться артериальная гипотензия, ощущение общей слабости, головная боль и т.п. Кроме того, у больных с дисплазией соединительной ткани часто имеют место разнообразные диспепсические явления, запоры, метеоризм, боли в животе неопределенного характера.
Также у больных с данным недугом могут развиваться заболевания дыхательной системы, а именно – часто повторяющиеся бронхиты, пневмонии, которые обуславливает врожденная слабость стенки альвеол и бронха. Кроме того, в анамнезе таких пациентов, как правило, значатся грыжи, плоскостопие, слабость, мышечная гипотония, кифосколиоз, плохой аппетит. Врачи выделяют следующие признаки, свидетельствующие о том, что у человека развилась дисплазия соединительной ткани: слишком низкая масса тела, наличие деформации грудной клетки, присутствие разных патологий позвоночника (это может быть сколиоз, гиперкифоз, гиперлордоз). Кроме того, о данном недуге свидетельствует долихостеномелия (слишком длинные конечности, кисти рук, стопы, что в целом делает тело ассиметричным), гипермобильность суставов, деформированные конечности, кожа, сквозь которую проглядывает сосудистая сетка, ушные раковины очень мягкие.
Чтобы правильно поставить диагноз, необходим очень тщательный осмотр больного и дополнительные исследования. Для обследования больного ему проводят ультразвуковое исследование, а также анализ на дисбактериоз. В процессе обследования пациенту необходимо также проверить состояние зрения, наличие ЛОР-патологий.
Людям с дисплазией соединительной ткани важно очень серьезно отнестись к вопросу планирования семьи, ведь у родителей с данной патологией дети рождаются с таким же заболеванием. Родители должны осознать, что наиболее трудным заданием является борьба с уже сформировавшейся дисплазией, поэтому лечением дисплазии у малыша нужно заниматься сразу же после установления диагноза
При ранней терапии предотвратить ее прогрессирование возможно.
При лечении дисплазии соединительной ткани применяется комплексный подход, при котором используются как немедикаментозные, так и медикаментозные методы терапии.
Для терапии медикаментозными средствами используются препараты, которые стимулируют образование в организме коллагена. В данном случае применяется лечение аскорбиновой кислотой, препаратами мукополисахаридной природы, прием витаминов группы В и микроэлементов (цинк, медь, магний).
В качестве немедикаментозной терапии применяется коррекция режима дня, психологическая поддержка, массаж, физиотерапия, иглорефлексотерапия, упражнения лечебной физкультуры. Людям, которые болеют дисплазией соединительной ткани, нельзя заниматься спортом, предполагающим сильные нагрузки. Поэтому в данном случае показана именно лечебная физкультура
Важно также скорректировать питание больного, чтобы он получал достаточное количество белков, аминокислот и микроэлементов
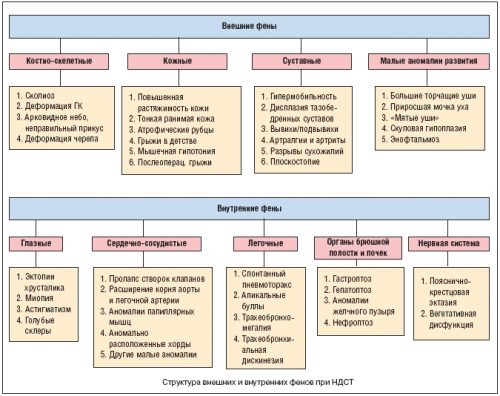
Характерные симптомы
Соединительнотканная дисплазия — наследственное заболевание, проявления которого похожи на симптомы других патологий. Для правильной диагностики нужно обратиться к разным специалистам: терапевту, хирургу, кардиологу, ортопеду и другим.
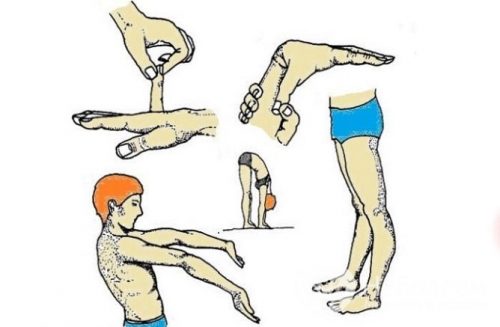
Синдром имеет такие признаки:
- дисфункция вегетативной нервной системы, для которой характерны панические атаки, нервное истощение, изменение сердцебиения;
- слабость мышечной системы, невозможность переносить длительные или интенсивные нагрузки;
- нарушение функциональности сердечного клапана;
- быстрая утомляемость;
- Х-образная деформация нижних конечностей;
- недостаток веса;
- сосудистая дистония;
- гипервентиляционный синдром;
- чрезмерная подвижность суставов;
- неприятные ощущения при попытке оттянуть кожу;
- нарушение пищеварения, проблемы с функциональностью поджелудочной железы;
- проблемы со зрением, сбой в работе иммунной системы;
- плоскостопие, частые вывихи.
У многих пациентов наблюдается нарушение развития челюсти. В 80% случаев указанная патология характеризуется наличием психологических проблем.
Такие симптомы характерны для взрослых пациентов. У детей заболевание проявляется так:
- деформация позвоночника и грудной клетки;
- плохой тонус мышечной ткани;
- асимметричность лопаток;
- чрезмерная хрупкость костей;
- неправильное развитие прикуса.
Также для детей характерно повышение гибкости поясничной области, плохой аппетит. У некоторых пациентов происходит снижение артериального давления.
Классификация
Все проявления данной патологии можно разделить на 2 большие группы:
- Дифференцированная дисплазия. Генные дефекты дифференцированной дисплазии хорошо изучены, а клинические симптомы ярко выражены. К этой группе относятся синдром Марфана, синдром Элерса-Данлоса, несовершенный остеогенез.
- Недифференцированная дисплазия. Этот диагноз ставят, если признаки патологии не укладываются в рамки дифференцированных синдромов.
Синдром Марфана
Является самым частым из дифференцированных дисплазий. Причиной патологии является дефект гена FBN1, отвечающего за синтез фибриллина. В результате волокна соединительной ткани теряют свою упругость и прочность. По степени выраженности синдром Марфана может сильно варьировать. От легкой (внешне практически неотличимой от обычных людей) до тяжелой, приводящей к смерти от сердечной недостаточности на первом году жизни.
Для таких людей характерно:
- Высокий рост.
- Длинные конечности.
- Длинные, тонкие, гиперподвижные пальцы рук.
- Нарушения зрения (подвывих хрусталика, голубые склеры, близорукость, отслойка сетчатки).
- Сердечно-сосудистые нарушения. Чаще всего бывает пролапс митрального клапана, врожденные пороки сердца, нарушения ритма, аневризма аорты.
Такие пациенты находятся под контролем нескольких специалистов – кардиолога, офтальмолога, терапевта, ортопеда. У них велик риск внезапной смерти. Продолжительность жизни зависит от степени выраженности нарушений, в первую очередь, в сердечно-сосудистой системе. Так, 90% больных не доживают до возраста 45 лет.
Синдром Элерса-Данлоса (синдром гиперэластичной кожи)
Это группа наследственных заболеваний (выделяют 10 типов этого синдрома), характеризующихся нарушением синтеза коллагена. Так как коллаген присутствует во всех органах и тканях, нарушения при данной патологии являются генерализованными. Они захватывают сердечно-сосудистую, зрительную, дыхательную систему. Ведущим признаком синдрома Элерса-Данлоса являются кожные проявления.
Кожа у таких детей нежная, бархатистая и плохо фиксирована к подлежащим тканям, легко собирается в складки. Она морщинистая на стопах и подошвах. Очень ранимая, особенно после 2 лет. Малейшая травматизация кожи приводит к появлению ран. Такие ранки заживают очень долго, с образованием рубцов и псевдоопухолей.
Несовершенный остеогенез
В данном случае наследственно обусловленная мутация приводит к нарушению формирования костной ткани (остеогенезу). Кости при этой патологии имеют пористое строение, минерализация их нарушена. Вследствие этого, у больных возникают множественные переломы, даже при минимальном механическом воздействии, а в ряде случаев и спонтанные. Таких детей называют «хрустальными».
Прогноз заболевания зависит от типа нарушений остеогенеза. Всего выделяют 4 типа. Наиболее тяжелыми являются 2 и 3 тип генетических аномалий. Продолжительность жизни детей, имеющих несовершенный остеогенез, обычно не превышает нескольких лет. Смерть наступает от последствий множественных переломов и септических (инфекционных) осложнений.
Недифференцированная дисплазия
Недифференцированная дисплазия соединительной ткани у детей – это такая патология соединительной ткани, при которой внешние проявления и клинические симптомы говорят о наличии соединительно-тканного дефекта, но не укладываются ни в один из известных в настоящий момент генетически обусловленных синдромов (синдром Марфана, синдром Элерса-Данлоса, синдром несовершенного остеогенеза и др.).
Ребенок с недифференцированной ДСТ может предъявлять массу неспецифических жалоб: головные боли, быстрая общая утомляемость, боли в животе, неустойчивый стул (чередование запоров и поносов), вздутие живота, плохое зрение. Дети и, особенно, подростки с этой патологией склонны к тревожности, депрессии и ипохондрии. Во взрослой жизни это может привести к снижению социальной адаптации и ограничению социальной активности.
У детей, страдающих ДСТ, часто возникают инфекционные болезни дыхательных путей – от обычного ОРЗ до пневмонии
Поэтому в связи с отсутствием характерных жалоб важно внимательно обратить внимание на внешние симптомы дисплазии соединительной ткани у ребенка
- Гипермобильность суставов.
- Сколиоз.
- Плоскостопие.
- Деформации грудной клетки.
- Непропорционально длинные руки и ноги.
- Различные нарушения прикуса.
Со стороны кожи:
- Гиперэластичность.
- Истонченность.
- Раннее образование морщин.
- Выраженная венозная сеть.
- Склонность к травматизации.
Лечение деструкции стекловидного тела
Целесообразность проведения терапии определяется индивидуально в зависимости от тяжести состояния пациента и выраженности симптомов.
Эффективных методов лечения на данный момент не существует. При отсутствии рисков развития осложнений могут быть назначены витаминные препараты в виде капель и таблеток и средства, улучшающие обмен веществ. Однако данные об их концентрации, накоплении в стекловидном теле и избирательном воздействии на коллагеновые волокна отсутствуют, поэтому клиническая эффективность остаётся недоказанной .
Основное медикаментозное лечение направлено на устранение причин, вызвавших деструкцию стекловидного тела. К таким мерам относят нормализацию уровня сахара и холестерина, устранение воспалительных заболеваний. Терапия проводится смежными профильными специалистами, которые назначают витаминные препараты, средства для улучшения метаболизма и нормализации углеводного и холестеринового обмена.
При выраженных помутнениях и появлении тяжей возможно хирургическое лечение. Лазерная хирургическая операция, направленная на лечение деструкции стекловидного тела, называется витреолизисом.
YAG-лазерный витреолизис — непроникающая процедура, при которой с помощью направленного лазерного излучения крупные плавающие фрагменты расщепляются на более мелкие .

Для проведения одного сеанса витреолизиса потребуется 300-400 вспышек. В зависимости от характера и выраженности деструкции понадобится от одной до пяти процедур.
Витреолизис проходит под местной капельной анестезией. После расширения зрачка и закапывания анестетика лазерный хирург-офтальмолог устанавливает на глаз специальную линзу, которая будет фокусировать луч лазера на фрагментах, которые требуется разрушить.
Перед процедурой нужно тщательно взвешивать все «за» и «против», так как у витреолизиса имеются осложнения и противопоказания .
Противопоказания:
- психические заболевания, эпилепсия;
- непрозрачность оптических сред (помутнение роговицы, катаракта);
- выраженное разрастание сосудов роговицы;
- отслойка сетчатки или сосудистой оболочки.
Осложнения:
- кровоизлияния в сетчатку;
- отслойка сетчатки;
- временное повышение внутриглазного давления;
- катаракта;
- аллергическая реакция на препараты.
Микроинвазивная витрэктомия — полноценное хирургическое вмешательство, при котором собственное стекловидное тело заменяется на силиконовое масло, физиологический раствор или специальный газ . Применяется при наличии сопутствующей глазной патологии (кровоизлиянии в стекловидное тело, разрыве и отслоении сетчатки). Для пациентов, у которых выявлена только деструкция, не используется. Причина состоит в том, что процедура имеет выраженные побочные эффекты и осложнения, в результате которых зрение может стать хуже, чем до операции. Кроме того, витрэктомия в большинстве случаев проводится под общим наркозом, что нужно также учитывать, если у больного есть сопутствующие заболевания, особенно такие как гипертония и сахарный диабет.
Противопоказания к операции:
- непрозрачность оптических сред (помутнение роговицы, катаракта);
- риски общего наркоза;
- заболевания сетчатки и зрительного нерва, значительно снижающие зрительные функции.
Осложнения витрэкомии:
- внутриглазные кровотечения;
- отслоение сетчатки;
- вторичная глаукома;
- воспалительная реакция;
- изменения в роговице;
- развитие катаракты;
- непроходимость сосудов сетчатки.
При выявлении разрывов и дистрофий («решетчатой», «следа улитки» и других) требуется провести профилактическую ограничительную лазерную коагуляцию для снижения будущих рисков развития отслоения сетчатки. При наличии отслоения сетчатки может быть проведено лазерное лечение или операции эписклерального пломбирования или витрэктомии. Выбор процедуры зависит от расположения и объёма нарушений.
Как лечить дисплазию соединительной ткани у детей?
Медикаментозное лечение
Соединительнотканная дисплазия не излечивается полностью, но комплекс лечебных процедур способен замедлить процесс развития заболевания и значительно облегчить жизнь пациенту. Применение медикаментов — один из важных элементов терапии. Все они адаптированы под детский организм. Лечение проводится курсами до 3-х раз на год. Продолжительность каждого курса 6—8 недель. Медикаментозная терапия имеет несколько направлений:
- улучшение обмена минералов;
- стимуляция самостоятельного образования коллагена;
- улучшение биоэнергетического состояния;
- повышение иммунитета и сопротивляемости организма детей.
Правильное питание
Диета при дисплазии — обязательная часть терапии. Но она отличается от обычного диетического питания. В результате быстрого распада коллагена возникает необходимость постоянного его пополнения. Поэтому питание должно быть плотным. Предпочтение отдавать рыбе, мясу, морепродуктам, бобам. Полезно употребление жирных бульонов, фруктов, овощей. Рекомендуют есть побольше сыра. Употребление биодобавок разрешается только после консультации с врачом.
Хирургическое вмешательство
Встречаются случаи, при которых облегчение может дать только операция на больном суставе. В таком случае выбирается выжидательная тактика до 3-х летнего возраста, когда юный пациент сможет нормально перенести общий наркоз. Показанием к хирургическому вмешательству являются явные отклонения в развитии суставов такие как:
Изменение стиля жизни
Наличие в семье ребенка с дисплазией соединительной ткани требует от родителей больших усилий по уходу за ним. Такие процедуры облегчат состояние больного ребенка:
Дисплазия соединительной ткани у детей требует физиопроцедур, ЛФК, поддержки со стороны родителей.
- Психологическая помощь. Часто дети с подобным диагнозом чувствуют себя изгоями общества, среди них встречаются случаи суицида. Ребенок не может самостоятельно справиться с навалившимися на него проблемами и закрывается в себе. Поэтому следует обязательно обратиться за консультацией к психологу.
- Спорт. Занятия плаванием, пробежки, лыжные прогулки, утренняя гимнастика помогут поднять тонус мышечной массы. Заодно полезно пребывание на свежем воздухе. Но тяжелая атлетика, виды спорта с борьбой, необходимостью растяжек и вытяжения противопоказаны детям с дисплазией.
- Физиопроцедуры, приспособленные для детей. К ним относятся: УФО, соляные ванны и шахты, иглорефлексотерапия. При необходимости доктор назначает лечебный массаж, который должен делать опытный специалист.
- Фиксаторы, уменьшающие нагрузку на суставы. Применение наколенников, бандажей, ортопедической обуви, корсажей, специальных супинаторов и стелек облегчает течение болезни.
Следует ежегодно проходить полное медицинское обследование с осмотром всех врачей. Желательно хотя бы 1 раз на год проходить санаторно-курортное лечение. При выборе процедур следует учитывать все рекомендации лечащего врача, чтобы не навредить ребенку. Эта системная болезнь прогрессирует с годами, так что своевременная диагностика и правильное лечение предотвратит влияние заболевания на нормальную жизнь ребенка.
Что такое ДСТ?
Выявление туберкулеза ранее всегда производилось с помощью пробы Манту. Этот метод предполагает введение в организм ослабленной формы возбудителя туберкулеза, в результате чего на месте инъекции развивается реакция. Современные методы диагностики предполагают использование Диаскинтеста (ДСТ). По своей природе он не относится к прививкам, а является своего рода индикатором наличия в организме возбудителя.
После постановки ДСТ фиксируется ответ организма на введение препарата. По его интенсивности можно судить, «знакома» ли иммунная система с антигеном. В результате положительной реакции можно с высокой долей вероятности утверждать, что организм пациента инфицирован палочкой Коха (возбудитель туберкулеза) или болен туберкулезом. Препарат используется для выявления заболевания у детей с 8 лет и у взрослых.
Диаскинтест и манту – в чем разница?
Нередко родители сталкиваются с ситуацией выбора: что делать ребенку – Диаскинтест или Манту? Это два схожих метода диагностики, однако они имеют ряд отличий. Манту используют исключительно, чтобы выяснить, необходима ли повторная вакцинация против туберкулеза, выработан ли в организме пациента иммунный ответ. Проба Манту может быть ложноположительной в случае недавней вакцинации, ревакцинации.
Так званая прививка ДСТ (что это такое указано выше) реагирует исключительно на наличие микобактерий в организме пациента. Он позволяет точно установить, присутствует ли латентная форма туберкулеза, имеется ли штамм, вызывающий болезнь. Положительный Диаскинтест указывает на присутствие палочки Коха, которая в любой момент может начать размножаться и вызовет туберкулез.
Когда нужно делать Диаскинтест?
Выявление туберкулеза у детей чаще проводится с помощью Манту, однако все чаще в педиатрической практике используют ДСТ. Он легче переносится организмом, не вызывает аллергии, имеет меньше противопоказаний. Основными показаниями для проведения Диаскинтеста являются:
- подозрение на туберкулез;
- оценка активности заболевания;
- исключение туберкулеза при наличии патологии со схожей симптоматикой.
Нередко прививку ДСТ (что это такое, мы уже выяснили) используют для проведения дифференциальной диагностики ответной реакции. Когда результаты Манту являются сомнительными, Диаскинтест помогает точно определить, присутствует ли в организме возбудитель туберкулеза. Тест может проводиться спустя 2 месяца с момента Манту. На протяжении данного периода могут присутствовать остатки возбудителя, что вызовет ложноположительный результат ДСТ.
Как часто проводят Диаскинтест?
Решение о необходимости проведения теста принимает врач. С целью профилактического обследования тест ДСТ проводится 1 раз в год у детей, и 1 раз в 2 года у взрослых. При наличии необходимости ДСТ может проводиться и чаще (по индивидуальным показаниям). Одним из таких случаев является диагностика эффективности проводимой терапии туберкулеза: врач определяет по реакции концентрацию остаточных форм возбудителя в организме пациента.
Диаскинтест – противопоказания
Как и лекарственные препараты, ДСТ имеет ряд противопоказаний. Можно ли делать Диаскинтест в конкретном случае – должен определить врач, выдающий направление на исследование. Так, при проведении обследования детей медики собирают полный анамнез ребенка, расспрашивая его родителей. Пробу не рекомендуется проводить в следующих случаях:
- развитие инфекционных заболеваний;
- обострение хронических соматических болезней;
- острые проявления патологий кожных покровов;
- повышенная предрасположенность к аллергии;
- эпилептические припадки.
Список литературы
-
Большая Медицинская Энциклопедия: в 35 т./ 2-е изд. — М.: Советская энциклопедия, 1969—1978.
-
Johnson D., Hollands H. Acute-onset floaters and flashes // CMAJ, 2012; 184 (4): 431.ссылка
-
Sharma P., Sridhar J., Mehta S. Flashes and Floaters // Prim Care, 2015; 42 (3): 425-435.ссылка
-
Махачева З. А. Новое в анатомии стекловидного тела. — М., 2006.
-
Sebag J., Balazs E. A. Morphology and ultrastructure of human vitreous fibers // Invest Ophthalmol, 1989; 30 (8): 1867-1871.ссылка
-
Лагасе Ж. П. Теория изменения ретинального дефокуса и прогрессирование миопии // Вестник оптометрии. — 2011. — 1. – 48-57.
-
Хватова А. В., Фридман Ф. Е., Катаргина Л. А. Состояние стекловидного тела у детей с врожденными увеитами // Вестник офтальмологии. — 1990. — Т. 106, № 5. — С. 43-45.
-
Гусева М. Р. Особенности течения увеитов у детей // Российская детская офтальмология. — 2013. — № 1. — С. 22-25.
-
Эфендиев Н. М. Контузионные кровоизлияния в среды глаза и изменения некоторых биохимических показателей в СТ после экспериментального введения аутокрови: Автореф. дис. … канд. мед. наук. — Баку, 1966. — С. 29.
-
Sinav S., Demirci A., Sinav B., Oge F., Sullu Y, Kandemir B. A. Primary Intraocular Hydatid Cyst // Acta Ophthalmol (Copenh), 1991; 69 (6): 802-804.ссылка
-
Duker J., Peter K., Binder S., D de Smet M., Gaudric A., Reichel E., Sadda S., Sebag J., Spaide R., Stalmans P. The International Vitreomacular Traction Study Group Classification of Vitreomacular Adhesion, Traction, and Macular Hole // Ophthalmology, 2013; 120 (12): 2611-2619.ссылка
-
Milston R., Madigan M. C., Sebag J. Vitreous floaters: Etiology, diagnostics, and management // Surv Ophthalmol, 2016; 61 (2): 211‐227.ссылка
-
Аверьянов Д. А., Алпатов С. А., Букина В. В. и др. Оптическая когерентная томография в офтальмологии. — Иркутск, 2005. — 167 с.
-
Дога А. В., Буряков Д. А., Нормаев Б. А. Плавающие помутнения стекловидного тела: современные подходы к лечению // Новости хирургии, 2018. — № 4.
-
Nguyen J. H., Nguyen-Cuu J., Yu F., et al. Assessment of Vitreous Structure and Visual Function after Neodymium: Yttrium-Aluminum-Garnet Laser Vitreolysis // Ophthalmology, 2019; 126 (11): 1517‐1526.ссылка
-
Luo J., An X., Kuang Y. Efficacy and safety of yttrium-aluminium garnet (YAG) laser vitreolysis for vitreous floaters // J Int Med Res., 2018; 46 (11):4465‐4471.ссылка
-
Mura M., Barca F. 25-Gauge vitrectomy // Dev Ophthalmol, 2014; 54: 45‐53. ссылка
-
Захаров В. Д. Витреоретинальная хирургия. — М., 2003. — 173 с.
-
Hollands H., Johnson D., Brox A. C., Almeida D., Simel D. L., Sharma S. Acute-onset floaters and flashes: is this patient at risk for retinal detachment // JAMA, 2009; 302 (20): 2243‐2249. ссылка
-
Голощапова А. К. Структура и патология стекловидного тела глаза // Вестник Совета молодых учёных и специалистов Челябинской области. — 2017. — № 4. — С. 24-28.
Противопоказания и побочные действия
Диаскинтест хорошо переносится и разрешен для туберкулинодиагностики детям и беременным. Но, как и у любого исследования, у ДСТ имеются определенные противопоказания и побочные эффекты.
Запрещается выполнять тестирование ДСТ в таких случаях:
- Была проведена иммунизация комплексной прививкой 3-5 месяцев назад.
- Наличие сильной аллергической реакции на пищевые, химические средства, медикаменты.
- Непереносимость компонентов средства.
- Эпилепсия.
- Была введена однокомпонентная вакцина месяц назад.
- Объявление карантина в том учреждении, где находился пациент.
- Наличие в организме инфекции (нетуберкулезной).
- Хронические патологии в стадии обострения.
- Сомнения касательно состояния здоровья человека.
При проведении Диаскинтеста при таких состояниях есть риск получить ложную реакцию или спровоцировать возникновение неприятных симптомов.
Поскольку для выполнения анализа ДСТ используется препарат нового поколения, побочные реакции на его фоне развиваются крайне редко.
- образование гематомы в зоне постановки укола;
- общее недомогание;
- гипертермия первые сутки после введения препарата;
- повышение артериального давления (чаще наблюдается у гипертоников либо пожилых лиц);
- появление гнойника в месте инъекции;
- аллергические проявления в виде покраснения глаз, одышки, высыпаний, кожного зуда.
Побочные явления, как правило, возникают по таким причинам:
- человек не соблюдал рекомендации медика (посещал сауну, расчесывал место инъекции и т.п);
- был использован препарат с вышедшим сроком годности;
- были нарушены правила асептики, антисептики при постановке укола;
- применялось низкокачественное средство.
Иногда на месте постановки укола появляется гематома. Это не считается плохим симптомом, а говорит о поражении кровеносного сосуда во время инъекции. Синяк способен мешать интерпретации результата. В таком случае пациента направляют на дообследование.
Диспластические невусы у ребенка
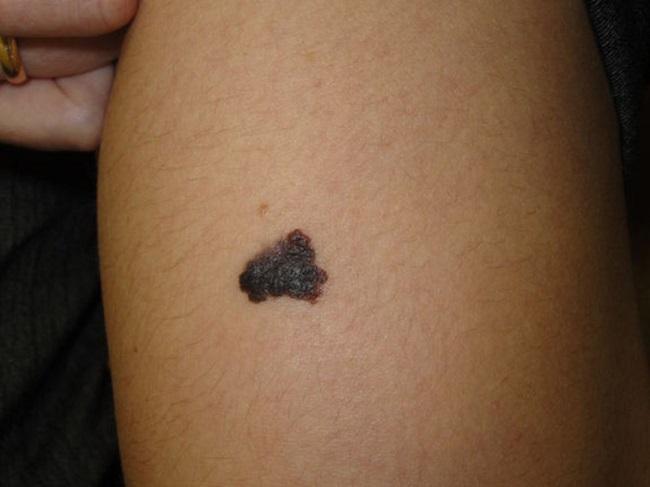
Дети подвержены этому заболеванию вследствие генетической предрасположенности. Если у кого-то из родственников был такой недуг, то малыш автоматически входит в группу риска по меланоме. За ребёнком тщательно следят, регулярно посещают дерматолога. Мнение эксперта Сакания Луиза Руслановна
Врач-дерматовенеролог, врач-косметолог, трихолог
Задать вопрос
Сразу после рождения невусы появляются лишь у 5% малышей, их сразу же удаляют (если они гигантских размеров или большое количество). В большинстве случаев недуг даёт о себе знать владельцу в подростковый период, когда гормоны бушуют, организм перестраивается. Таким деткам противопоказано длительное нахождение под прямыми солнечными лучами.
При поездке на море тело ребёнка стоит тщательно смазать защитным кремом (в аптеке найдёте средства, предназначенные специально для детей, с высоким уровнем SPF). Не забывайте про панамку, маечку (защищающую родинки от УФ-лучей).
Патогенез [ править | править код ]
В основе развития как ДСТ, так и ННСТ лежат мутации генов, ответственных за синтез/катаболизм структурных белков соединительной ткани или ферментов, участвующих в этих процессах, количественное изменение образования полноценных компонентов экстрацеллюлярного матрикса, нарушения фибриллогенеза (Яковлев В.М., Нечаева Г.И. 1994, Кадурина Т.И. 2009) . Реализация генетических детерминант либо в наибольшей степени определяется внешними условиями, как в случае ДСТ, либо мало зависит от внешних условий, как в случае ННСТ . В случаях ДСТ заболевание носит полигенно-мультифакториальный характер (заболевание с наследственной предрасположенностью), когда имеют место мутации большого количества генов, а случайная перекомбинация аллелей от отца и матери каждый раз приводит к формированию нового уникального генотипа . Нутрициальные факторы, прежде всего, дефицит витаминов, макро- и микроэлементов, являются одной из основных причин, способствующих развитию ДСТ. Витамины группы В (В1, В2, В3, В6) нормализуют белковый обмен, витамин С и витамин Е поддерживают нормальный синтез коллагена, обладают антиоксидантной активностью. Макроэлементы (кальций, фосфор, магний) и микроэлементы (медь, цинк, селен, марганец, фтор, ванадий, кремний, бор) являются ко-факторами ферментов, активирующих синтез коллагена и минерализацию костной ткани. Микроэлементы также участвуют в водно-солевом и кислотно-щелочном обменах. Ионы калия, магния и цинка способствуют росту кости и поддерживают минеральную плотность костной ткани (Громова О.А., Торшин И.Ю., 2009) . Все группы факторов вносят существенный вклад в развитие ДСТ.
Какие могут быть осложнения
Последствия дисплазии у ребенка при отсутствии лечения могут быть очень серьезными. Прогноз зависит также от степени выраженности нарушений. Изолированные дисплазии влияют на качество жизни незначительно. Множественное поражение может привести к тяжелой инвалидности. К тому же, в любой момент у ребенка может возникнуть опасное состояние, при котором требуется экстренная врачебная помощь: разрыв аневризмы, фибрилляция желудочков, внутреннее кровотечение.
Поэтому дети с синдромом дисплазии тканей должна постоянно находиться под пристальным вниманием врачей, получать лечение и регулярно проходить обследования. Из инструментальных методов исследования проводятся УЗИ брюшной полости, почек, сердца и сосудов, фиброгастродуоденоскопия (ФГДС), фибробронхоскопия, спирометрия, электрокардиография, электроэнцефалография, рентгенография легких, позвоночника, суставов, конечностей, определение изменений зубной эмали. Эти методы позволяют оценить состояние исследуемых органов, обнаружить патологию, оценить его степень и определить возможные последствия, то есть прогноз;
Эти методы позволяют оценить состояние исследуемых органов, обнаружить патологию, оценить его степень и определить возможные последствия, то есть прогноз;
Из инструментальных методов исследования проводятся УЗИ брюшной полости, почек, сердца и сосудов, фиброгастродуоденоскопия (ФГДС), фибробронхоскопия, спирометрия, электрокардиография, электроэнцефалография, рентгенография легких, позвоночника, суставов, конечностей, определение изменений зубной эмали. Эти методы позволяют оценить состояние исследуемых органов, обнаружить патологию, оценить его степень и определить возможные последствия, то есть прогноз;
Лабораторные методы позволяет обнаружить изменения в работе внутренних органов, выявить отклонения в показателях. Информативны в этом плане биохимический анализ крови, иммунограмма, коагулограмма, исследование гормонального фона. Проводится также биопсия кожи для оценки его структуры;
Диагностически значимым является определение гидроксипролина в моче, крови, слюне. Имеют значение его концентрация в свободном и связанном виде. Это вещество появляется при распаде коллагена. Отклонения в ту или иную сторону говорят о дисплазии тканей. Определяют также гликозаминогликаны и другие вещества;
Семья, в которой есть ребенок с подозрением на дисплазию, направляется на медико-генетическое консультирование. Врач опрашивает родителей на наличие у родственников схожей симптоматики, проводит генеалогический анализ, направляет на анализы или другие методы исследования.









