Иногда преградой беременности служит персистенция фолликула. давайте разберемся что это такое
Содержание:
- Симптомы персистенции фолликула
- Диагностика
- Диагностика
- Что это такое?
- Диагностика заболевания
- Количество и размеры
- Персистирующий фолликул яичника что это такое, последствия и методы лечения патологии фолликула
- Поликистоз яичников при климаксе
- Осложнения заболевания
- Симптомы и причины возникновения
- Выявление доминантного фолликула
- Причины
- Возможные осложнения
- Симптомы
- Причины и лечение поликистоза яичников
Симптомы персистенции фолликула
Основным проявлением расстройства являются ановуляторные дисфункциональные маточные кровотечения. Метроррагии неритмичны. Межменструальный промежуток превышает 35 дней, нередко достигает 6-8 недель и больше. В крайних случаях менструальноподобные кровотечения возникают 2-4 раза в год. При кратковременной фолликулярной персистенции интенсивность кровянистых выделений может не отличаться от обычных менструаций, при длительной кровотечения обильные, продолжительные (более 7 дней). Женщины репродуктивного возраста предъявляют жалобы на бесплодие. У части пациенток возникают тянущие боли справа или слева в нижней части живота.
Диагностика
Для диагностики пациентку, которая жалуется на нестабильный менструальный цикл и длительное отсутствие желаемой беременности, отправляют на более детальное обследование. К слову, список симптомов является настолько широким, что патологию легко спутать с другими заболеваниями. К основным методам относят:
- осмотр на гинекологическом кресле;
- прохождение фолликулометрии. Именно этот вид обследования будет основополагающим в постановке диагноза. В яичнике сохраняется один доминантный фолликул и несколько обычных. Если желтое тело не развивается, то овуляция не произошла;
- сдача анализов на гормоны. На этой стадии определяется отсутствие полноценной лютеиновой фазы. Доктор по результатам видит, что в крови содержится огромное количество эстрадиола. Что качается мочи, то в ней будет снижен прегнадиол;
- обследование органов малого таза. Для этого пациентка отправляется на УЗИ. Оно поможет выявить такие патологии: болезнь Шредера, увеличенный размер яичников, проблемы с эндометрием, дегенерацию овариальной ткани;
- гистология биоптата эндометрия. Забор биологического материала осуществляется в ходе диагностического выскабливания матки или же гистероскопии.
Дополнительным методом может быть кольпоскопия, определяющая возможные отклонения шейки матки.
Врачи привыкли дифференцировать патологию с ранним климаксом, беременностью, различными причинами ановуляции. Пациентку по этому вопросу может консультировать не только гинеколог, но и онколог, эндокринолог, нейрохирург.
Диагностика
Обследование для исключения персистенции фолликула назначают пациенткам с жалобами на нарушения менструального цикла, постоянные задержки месячных, невозможность забеременеть. Поскольку симптомы расстройства не являются патогномоничными и могут наблюдаться при других гинекологических заболеваниях, для диагностики рекомендованы методы, позволяющие выявить неовулировавший доминантный фолликул и характерные гормональные изменения:
- Мониторинг фолликулогенеза. Фолликулометрия является золотым стандартом в постановке диагноза фолликулярной персистенции. Практически до начала менструальноподобных выделений в яичнике сохраняется один или несколько доминантных фолликулов размерами 18-24 мм и более. Отсутствуют признаки овуляции — жёлтое тело не развивается, свободной жидкости в ретроматочном пространстве нет.
- Определение уровня половых гормонов. Лютеиновая фаза овариального цикла отсутствует: постоянно сохраняется высокая концентрация эстрадиола, содержание прогестерона в крови во второй половине межменструального цикла не повышается, уровень прегнандиола в моче снижен. Содержание ФСГ повышено, лютеинизирующего гормона — уменьшено, секреция гонадотропинов неритмична.
- УЗИ органов малого таза. Ультразвуковое исследование выявляет изменения, характерные для гиперэстрогении: эндометрий гиперплазирован, матка увеличена в размерах. У пациенток с ритмической персистенцией отмечается мелкокистозная дегенерация овариальной ткани, при болезни Шредера возможна поликистозная дегенерация яичников с увеличением их размеров.
- Гистологическое исследование биоптата эндометрия. В биологическом материале, полученном с помощью гистероскопии или диагностического выскабливания матки, выявляются признаки избыточной пролиферации, различных вариантов гиперплазии эндометрия — железисто-кистозной, аденоматозной, полипозной, атипичной. Возможна дисплазия слизистой оболочки.
В качестве дополнительного метода показана кольпоскопия, выявляющая гиперэстрогенные изменения шейки матки — гипертрофию с гиперплазией, псевдоэрозии, эндоцервицит, цервицит, лейкоплакию, дисплазию. В общем анализе крови часто определяется снижение уровней эритроцитов и гемоглобина. Фолликулярную персистенцию дифференцируют с беременностью, ранним климаксом, другими причинами ановуляции и дисфункциональных маточных кровотечений — адреногенитальным синдромом, поликистозом яичников, яичниковой дисфункцией при оофоритах, аднекситах, опухолях овариальной ткани и т. д. По показаниям пациентку консультируют эндокринолог, нейрохирург, онколог.
Что это такое?
Фолликулом называется образование внутри яичника, это — структурный компонент женской половой железы, который состоит из незрелой яйцеклетки и трех слоев оболочек (одной — эпителиальной и двух из соединительной ткани). Яйцеклетка внутри фолликула называется ооцитом первого порядка.
Половая клетка до своего созревания бережно окружена слоем гликопротеинов и гранулезных клеток, которые, в свою очередь, защищены внеклеточным матриксом — базальной мембраной. Вокруг нее расположены тека-клетки.
Яичники у плодов женского пола формируются еще в период внутриутробного развития, на 9-10 неделе беременности в яичниках крохи есть миллионы фолликулов с огромным запасом ооцитов первого порядка. Часть клеток погибает по естественным причинам под воздействием самых разнообразных внешних факторов. При рождении в яичниках девочки есть около 500 тысяч фолликулов.
Они дремлют, не действуют до момента, когда стартует половое созревание. К этому периоду у девочки остается около 250 тысяч половых клеток. Но они погибают, а на эти процессы влияют и экология, и питание, и заболевания. Таким образом, от многочисленного овариального резерва, данного девочке природой при рождении, на ее репродуктивный период отводится лишь 450-500 половых клеток.
Фолликулы в яичниках находятся в постоянном процессе созревания. Этот процесс задает цикличность работе женского организма, поэтому каждый месяц в половых железах созревает один или два фолликула, которые выпускают из своей внутренней полости в день овуляции зрелую и пригодную для оплодотворения яйцеклетку. С возрастом, когда женщина обзаводится вредными привычками, хроническими заболеваниями, истощение овариального резерва становится стремительным. И уже после 35 лет и количество, и качество фолликулов и ооцитов оставляет желать лучшего. К 40 годам у женщины остается не более 3% от изначального овариального резерва.
Именно поэтому специалисты не рекомендуют женщинам слишком долго откладывать рождение ребенка, устраивая свою карьеру и улаживая другие жизненные обстоятельства. Резерв нельзя пополнить, новые первичные фолликулы с ооцитами первого порядка в яичниках не образуются.
Диагностика заболевания
Чтобы выявить ЛНФ-синдром, потребуется комплексное обследование. Выставить верный диагноз и добраться до сути патологии не всегда просто. Часто удается обнаружить персистенцию фолликула лишь после проведения УЗИ или МРТ яичников. Остальные методы являются малоинформативными и не дают какой-либо конкретики.
Самым информативным методом обнаружения персистирующего фолликула является МРТ яичников. Также рекомендуется пройти обследование яичников и на УЗИ аппарате.
Как вариант, персистенция фолликулов может быть обнаружена в ходе проведения диагностической лапароскопии. Этот метод используют не только с целью обследования, но и для лечения пациентки. Проводится лапароскопия под общим наркозом. На передней стенке брюшной полости делают несколько небольших разрезов, через которые вводят инструменты. Изображение проецируется на монитор компьютера. Если врач видит какую-либо патологию, то он может выполнить необходимые хирургические манипуляции. Также есть возможность осуществить забор тканей на гистологическое исследование.
Что касается МРТ, как метода обследования, то он отличается высокой информативностью, но сложен в технологическом плане. Для его реализации используется контрастное вещество. К тому же стоимость МРТ в разы выше, чем УЗИ. Поэтому для отслеживания динамики патологического процесса чаще всего используется именно последний метод.
В то же время, ультразвуковое исследование не всегда дает полную информацию о состоянии яичников
Немаловажное значение имеет опыт и квалификация врача, интерпретирующего результаты
Фолликулометрия позволяет оценить возраст фолликула и процесс его трансформации в желтое тело. Оболочка персистирующего фолликула будет плотной, а питают его меньшее количество сосудов. Кровоток в пораженном участке не такой интенсивный. На овуляцию указывает скопление жидкости в брюшной полости. Ее будет немного и располагается она сзади матки.
Количество и размеры
Природа распорядилась так, чтобы на всю жизнь женщине было отведено около 450-500 половых клеток. Это означает, что с начала пубертатного периода и до климакса этого запаса должно хватить на обеспечение ежемесячных менструаций и зачатие потомства. Поэтому в подавляющем большинстве случаев в одном цикле у женщины, не принимающей гормоны, вызревает 1 доминантный фолликул. Если обнаруживается 2 таких «пузырька» в одном яичнике или разных, то есть шансы на многоплодную беременность.
Есть ситуации, когда одного доминирующего фолликула мало. К ним относятся вспомогательные репродуктивные технологии, например, ЭКО. Для того чтобы врачи могли в лабораторных условиях провести оплодотворение и сделать перенос эмбрионов в полость матки, требуется больше одной яйцеклетки. Поэтому в протоколе ЭКО проводят гормональную стимуляцию работы яичников. После приема определенных препаратов у женщины в фолликулярной фазе обнаруживается и 3, и 4, и 5, и более доминантных фолликулов. Чем больше их удается получить, тем выше шансы забеременеть при помощи репродуктологов.
Размеры доминантного пузырька играют большую роль
Если для антральных фолликулов, которые оценивают по УЗИ в самом начале цикла, важнее такой показатель, как количество, то для доминантного фолликула важно еще и качество. Доминантный пузырек начинает определяться в среднем на 7 день менструального цикла (если считать с первого дня менструации)
Далее его размеры могут быть довольно индивидуальными, но существуют и среднестатистические нормы, по которым можно отследить динамику развития по дням цикла:
Таблица диаметра «доминанта»
|
День цикла |
Размер доминирующего фолликула |
Примечания |
|
7 |
9-10 мм |
Впервые с начала менструального цикла доминант хорошо виден, антральные фолликулы начинают исчезать, в них больше нет необходимости. |
|
8 |
11-12 мм |
Доминирующий пузырек продолжает расти, он уже разительно выделяется среди нескольких оставшихся антральных пузырьков. |
|
9 |
13-14 мм |
На УЗИ появляется возможность рассмотреть полость с жидкостью внутри доминирующего фолликула. Пока она занимает менее половины его площади. |
|
10 |
15-16 мм |
Внутренняя фолликулярная полость расширяется. |
|
11 |
17-18 мм |
Формируется яйценосный бугорок на поверхности фолликулярной оболочки. |
|
12 |
19-20 мм |
На оболочке пузырька образуется выпячивание — стигма. По месту ее расположения врач УЗИ может точно сказать, в каком месте должен произойти разрыв оболочки в период овуляции. |
|
13 |
21-22 мм (допустимо 23, 24 и 25 мм) |
Фолликул готов к овуляции. Она может произойти в самые короткие сроки. |
Конечно, многое зависит от индивидуальных особенностей женского организма, но фолликулометрия (разновидность УЗИ яичников), поможет ответить на главный вопрос, стоит ли ждать овуляцию в этом цикле. Также размеры важны для мониторинга эффективности гормонального лечения, если женщина его проходит.
При размере в 15 мм, если верить статистике, овуляция наступит только через 4-5 дней, но на практике все возможно, ведь темпы роста пузырька могут замедлиться, ускориться, а также он вообще может прекратить развитие в любой день цикла при любом размере.
Размеры роста по дням представлены для женщин, не получающих гормонального лечения, с регулярным стандартным циклом от 28 до 30 дней.
Персистирующий фолликул яичника что это такое, последствия и методы лечения патологии фолликула
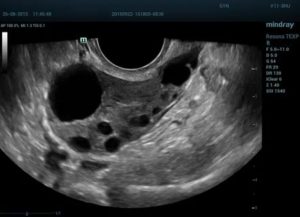
Персистенция фолликула появляется в том случае, если после созревания капсулы разрыва не происходит, а яйцеклетка не может попасть в область брюшины. Этот патологический процесс блокирует оплодотворение, в результате чего женщина не может забеременеть.
Длительность существования такой капсулы в правом яичнике составляет около 10 дней менструального цикла. После этого начинается менструация. Иногда у женщин появляется задержка, которая длится до полутора месяцев.
Капсулы с длительным развитием в большинстве своем рассасываются без посторонней помощи. Иногда, они могут перерасти в кисту. В этом случае пациентке назначается лечение.
Рекомендуем узнать: Про фолликулы на яичниках
Определение доминантного фолликула
Если у женщины были обнаружены персистирующие фолликулы, планировать беременность ей необходимо под контролем врача. Гинеколог должен определить доминантный фолликул у пациентки, чтобы контролировать его деятельность перед беременностью.
У многих женщин с данной патологией возникают проблемы с зачатием, поскольку нарушается овуляция. Определить наличие доминантной капсулы представляется возможным во время ультразвукового обследования. Его проводят на восьмой день менструального цикла. Дополнительно анализируется состояние эндометрия и яичников.
Двенадцатый день менструального цикла является самым благоприятным для зачатия. В этот день пациентка должна пройти еще одно ультразвуковое обследование, которое показывает наличие доминантной капсулы. Для того чтобы исключить вероятность ошибки, дополнительно можно приобрести тест на овуляцию.
Если овуляция произошла, женщине необходимо быть внимательной к своему здоровью. При соблюдении всех рекомендаций врача, плод у будущей матери должен надежно прикрепиться к матке.
Через 10 дней после третьего обследования пациентка может приобрести тест, чтобы узнать, удалось ли ей забеременеть.
Важно! Важно! В некоторых случаях пациенткам не удается забеременеть при наличии доминантной капсулы и регулярной овуляции. Это происходит из-за недостаточной подготовки эндометрия к беременности
Рекомендуем узнать: Причины появления варикоза яичников у женщин
Поликистоз яичников при климаксе
К сожалению, климакс порой приносит крайне неприятные проявления, которые сопровождаются ощущениями недомогания и боли. Если говорить о возможных неполадках в функционировании яичников, то они чаще всего выражаются в следующем явлении: под действием фолликулостимулирующего (ФСГ) гормона фолликул увеличивается в размерах, как положено при нормальном менструальном цикле, но разница заключается в том, что яйцеклетка внутри фолликула не созревает, и овуляция не происходит. Эта аномалия сопровождается отсутствием выработки прогестерона, которая в норме должна сопровождать овуляцию. Эстрогены тем временем провоцируют утолщение эпителия и вызывают задержку менструации. Когда же месячные приходят, то сопровождаются ощущениями боли, кроме того, значительно повышается длительность и обильность выделений. Весь этот процесс объединяет понятие «персистенция фолликула».
Симптомы поликизтоза яичников
Подобные увеличенные фолликулы иначе называют «кистами». Если появление персистирующего фолликула не единично, то врачи говорят о развитии такого заболевания, как поликистоз яичников. Это заболевание может выражаться следующими симптомами:
- длительной задержкой менструации. Цикл увеличивается до 35 и более дней. Хотя при климаксе данный признак не является основополагающим, ведь нерегулярность цикла в это время вполне закономерное явление;
- обильными или, наоборот скудными менструальными выделениями, которые сопровождают ощущения выраженной боли. Однако характер выделений при климаксе также признак спорный, ведь данный этап сам по себе вызывает подобную картину;
- боль может проявлять себя, локализуясь в области левого или правого яичника, в зависимости от расположения кист. Неприятные ощущения сохраняются и вне менструации. Становится болезненным половой акт;
- увеличением яичников, которое легко объяснимо наличием в их полости персистирующих фолликулов. При этом размер матки становится ниже физиологической нормы;
- увеличением массы тела с характерным распределением жировых отложений по мужскому типу;
- избыточным ростом волос на теле;
- полным или частичным выпадением волос;
- повышенной деятельностью сальных желез;
- угревой сыпью;
- огрубением голоса.
Чем опасен
Поликистоз опасен, прежде всего, злокачественным перерождением. Именно в период менопаузы такая вероятность увеличивается в несколько раз. Кроме того, он способен провоцировать ряд патологических процессов в организме: мастопатию при климаксе, инфаркт миокарда, диабет, гипертонию, инсульт, ожирение, тромбоз сосудов.
Лечение
Лечение поликистоза яичников и единичных кист может носить как медикаментозный, так и оперативный характер. Первоначально предпочтение отдается гормональной терапии, в период менопаузы она, как правило, оказывает выраженный положительный эффект на течение заболевания. Если же положительная динамика отсутствует, то приходится лечить поликистоз, прибегая к помощи хирурга.
Следует помнить, что появление любой боли в области органов малого таза должно стать поводом для незамедлительного обращения к врачу.
Осложнения заболевания
Когда персистирующий фолликул не устранен у больной, это состояние провоцирует определенные осложнения. Тяжесть их целиком зависит от запущенности заболевания. Вероятно развитие следующих осложнений:
- временное бесплодие (когда терапия неадекватна, женщина способна навсегда лишиться радости материнства);
- киста (когда образование растет, велик риск его разрыва, что требует немедленного хирургического вмешательства).
Когда консервативное лечение помочь не в состоянии, гинеколог непременно рекомендует хирургическое вмешательство. Но подобная процедура является крайней, потому лучше ее не использовать без особой надобности. Современные терапевтические методики способны избавить пациентку от патологии, применяя более щадящие варианты.
Симптомы и причины возникновения
Постоянно сохраняющийся уровень ЛГ в крови препятствует дозреванию яйцеклетки зачаточной клетки, что становится причиной преобразования последнего в желтое тело без фазы овуляции. Нарушения, которые происходят в организме женщины, если у нее диагностируется персистенция фолликула, к примеру, слева, гинекологи-эндокринологи называют синдромом лютеинизации неовулировавшего пузырька – LUF или ЛНФ-синдром.
Признаками наличия подобного патологического заболевания являются:
- отсутствие возможности естественного зачатия на протяжении 12 месяцев;
- нарушения менструальной функции.
В случае бесплодия за 12 месяцев регулярной половой жизни без использования каких-либо средств предохранения от беременности, обследование назначается сразу обоим партнерам.
Чтобы установить такой диагноз, пациент должен провести ряд обследований и сделать несколько анализов. И только на основании полученных показателей изучения состоянии здоровья женщины врач может зафиксировать, что причиной невозможности естественного зачатия является ПФ яичника.
Все процессы, отвечающие за полноценную работу репродуктивной системы, контролируются гормонами. Поэтому появление персистенции связано непосредственно с нарушением гормонального фона. Больше причин развития такого патологического состояния не существует.
Выход яйцеклетки из ДФ не произойдет, если в организме будет низкий уровень прогестерона и лютеина.

Стать причиной снижения этих гормонов может:
- сахарный диабет;
- патологические заболевания, протекающие в острой форме;
- травматизация гипофиза;
- заболевания, связанные с нарушением функциональности щитовидной железы;
- продолжительное воздействие на организм токсических, химических и медикаментозных препаратов;
- наличие доброкачественной или злокачественной опухоли гипофиза.
Персистенция препятствует совуалированию яйцеклетке. У пациенток не только нет возможности естественного зачатия, но и на фоне продолжительного пребывания желтого тела в правом или левом яичнике происходит ухудшение самочувствия, а также развиваются всевозможные неприятные симптомы, среди которых: боли внизу живота, головокружения, недомогания и т.п.
Выявление доминантного фолликула
Для этого проводится УЗИ женских половых органов. При отслеживании процесса овуляции необходима фолликулометрия – контроль роста фолликула и его разрыва. Этапы ее проведения:
- 5-7 день цикла. Определение состояния половых органов, размеров матки и толщины ее эндометрия, замер нескольких наиболее крупных фолликулов.
- 10-12 день цикла. Точное определение доминантного фолликула, скорости его роста.
- 16-18 день цикла. Выявление возможной овуляции, о присутствии которой сигнализирует жидкость в позадиматочном пространстве и появление желтого тела – оно формируется после выхода яйцеклетки. При ее отсутствии определяется размер фолликула и скорость его роста.
- 20-22 день цикла. УЗИ в этом случае назначается только при неосуществившейся овуляции. На данном этапе выявляется возможность позднего разрыва фолликула.
Дни исследований могут быть изменены в зависимости от индивидуальных особенностей женщины. При длине цикла около 35 дней овуляция может произойти только на 20-22 день, следовательно, время проведения фолликулометрии меняется.
Причины
Ключевой этиологический фактор, вызывающий расстройство, — нарушение секреции лютеинизирующего гормона гипофизом. Гормональный сбой может произойти в любом звене гипоталамо-гипофизарной системы. Основными причинами изолированного угнетения синтеза ЛГ при достаточном уровне эстрогенов, характерном для фолликулярной персистенции, являются:
- Заболевания гипоталамуса и гипофиза. Чаще гипоталамо-гипофизарная патология сопровождается нарушением секреции нескольких рилизинг-факторов или тропных гормонов. Однако при некоторых опухолях гипофиза и гипоталамуса, другой мозговой патологии (менингите, энцефалите, инсульте, аутоиммунном и лучевом поражении) возможно изолированное угнетение секреции лютеотропина.
- Возрастная гормональная перестройка. Становление механизмов гуморальной регуляции в подростковом возрасте и после родов, их дисбаланс при климаксе могут сопровождаться несинхронной продукцией люлиберина (ГнРГ), ЛГ и ФСГ. Кроме того, на фоне инволютивной атрофии эпифиза уменьшается производство мелатонина, который оказывает влияние на нормальную секрецию лютеинизирующего гормона.
- Приём фармацевтических препаратов. Синтез ЛГ может нарушаться при приёме лекарственных средств, влияющих на гипофиз, — прогестинов, антагонистов гормонов, сердечных гликозидов, фенотиазинов. Временный гормональный сбой с угнетением секреции лютеотропина возникает после воздействия высоких доз эстрогенов, входящих в состав монопрепаратов или комбинированных оральных контрацептивов.
- Стрессовые нагрузки. При длительном выполнении тяжёлой работы, постоянных эмоциональных переживаниях возрастает уровень АКТГ. Под влиянием адренокортикотропина уменьшается секреция лютропина. Из-за больших энергозатрат при стрессе нарушается выделение ГнРГ, необходимого для синтеза ЛГ. Этот же механизм лежит в основе ановуляции при нервной анорексии и спортивной аменорее.
Возможные осложнения
Самое опасное осложнение заболевания – образование кисты. Обычно ее размеры составляют 2-5 см в диаметре. При долгом отсутствии менструации с течением времени киста увеличивается, что может привести к ее разрыву. В этом случае требуется немедленная госпитализация пациентки. Предотвратить возникновение кисты можно путем своевременного назначения лечения. При нерегулярных менструациях и дальнейшем течении заболевания риск ее образования при персистирующем фолликуле увеличивается. Если на протяжении 2-3 циклов она не уменьшается в размерах, может потребоваться проведение хирургического вмешательства.
Симптомы
Персистирующий фолликул яичника вызывает следующие изменения в организме:
- отсутствие менструации при отрицательном тесте на беременность;
- нарушение менструальной функции – длительность цикла может составлять более 40-50 дней;
- обильное и болезненное выделение крови со сгустками при менструации;
- отсутствие зачатия на протяжении года.
При образовании кисты большого размера могут ощущаться покалывания слева или справа внизу живота, тянущие боли. В некоторых случаях возможно возникновение маточных кровотечений в середине цикла – это явление сигнализирует о гормональном сбое в организме.
Причины и лечение поликистоза яичников
Причины возникновения поликистоза до сих пор вызывают вопросы у специалистов. Считается, что спровоцировать развитие данного заболевания могут стрессовые ситуации или неврологические расстройства.
Существуют также факторы, которые требуют медикаментозной терапии:
- эндокринные заболевания – стоят на первом месте;
- ожирение;
- резкое похудение;
- неправильный прием КОКов (комбинированных оральных контрацептивов).
Терапия синдрома основывается на следующих методах:
- Устранение ожирения путем снижения веса женщины приводит к нормализации уровня мужских половых гормонов. Это является одним из главных аспектов терапии.
- Препараты гормонов – контрацептивы. Они применяются для нормализации цикличности выработки ФСГ и ЛГ (лютеинизирующий гормон). Предпочтение отдается гормональным контрацептивам, содержащим в своем составе антиандрогенные компоненты.
- Метформин – препарат, воздействующий на первопричину возникновения поликистоза. Этой причиной являются метаболические нарушения, вызванные сбоем в выработке гормона инсулина, что приводит к дисбалансу мужских и женских гормонов. Прием метформина должен быть длительным, не менее 4-х месяцев.
- Антиандрогенные препараты способствуют устранению воздействия мужских половых гормонов на организм женщины. При их приеме отмечается снижение потливости, оволосения, уменьшение количества угревой сыпи. Эти препараты могут применяться как отдельно, так и в составе гормональных контрацептивов.
- Индукция овуляции (или стимуляция) проводится обязательно после предварительной подготовки организма женщины вышеперечисленными препаратами. Существует несколько схем стимуляции работы яичников, которые эффективны при желании забеременеть. Возможное осложнение – гиперстимуляция женской репродуктивной системы.
- Методы хирургического вмешательства применяются крайне редко в случае отсутствия эффекта от медикаментозной терапии. Главная задача хирургического лечения – облегчить выход яйцеклетки путем надсечения плотной оболочки придатка. Эта операция носит название каутеризация яичников. Также может применяться резекция придатков – частичное удаление паренхимы этого органа. Проводится данная манипуляция с целью снижения выработки мужских гормонов.
Лечение синдрома поликистозных яичников должно происходить в комплексе с использованием практически всех вышеперечисленных методов (за исключением хирургического). Только при таком подходе высока вероятность полного излечения пациентки и наступления беременности.









