Подтекание или раннее излитие околоплодных вод
Содержание:
- Как отходят воды в идеале?
- Что это такое?
- Что обычно волнует родителей? (об этом часто спрашивают на занятиях)
- Чем опасно и имеет ли значение запах?
- Функции вод
- Через сколько начнутся роды после отхождения вод?
- Что делать при излитии околоплодных вод
- Ведение беременных с преждевременным разрывом плодных оболочек
- Дальнейшие действия
- Причины
- Подтекание околоплодных вод
Как отходят воды в идеале?
Каждая беременность индивидуальна, поэтому невозможно заранее определить, что произойдет сначала – отойдут воды или начнутся схватки. Однако врачи во всем мире сходятся во мнении, что в идеале сначала должны начаться истинные родовые схватки.
Мамы, беременные первенцем, еще не знакомы с истинными родовыми схватками, которые важно не спутать с тренировочными (схватками Брэкстона-Хикса). Следует помнить главные отличия истинных схваток от тренировочных – это уменьшение временного промежутка между ними, увеличение их продолжительности и выраженности
Вначале у женщины появляются неприятные ощущения в животе и пояснице, позже возникают боли тянущего характера. С каждой следующей схваткой интенсивность боли нарастает, а временные промежутки между ними уменьшаются. При этом облегчить боли невозможно ни сменой положения тела, ни приемом спазмолитика. Роженица не может контролировать истинные схватки, и остановить их нарастание невозможно. Во время истинных схваток происходит раскрытие шейки матки.
Когда временной промежуток между схватками сократился до 10-15 мин., будущая мама может не сомневаться в том, что роды начались. Излились при этом воды или нет, необходимо срочно везти роженицу в родильный дом.
В идеале, с точки зрения классического акушерства, воды должны излиться без помощи врачей во время регулярных схваток при раскрытии шейки матки не менее, чем на 4 см, но до наступления периода изгнания плода. На пике схватки давление на плодный пузырь, создаваемое сокращением мышц матки, приводит к разрыву амниотического мешка и отхождению вод. Затем наступает период изгнания плода.
Что это такое?

В медицинской практике существует два таких понятия, как своевременное и несвоевременное излитие околоплодных вод. Под вторым наименованием подразумевают разрыв оболочки пузыря до того момента, как плод можно назвать доношенным, а именно, до 37 недели беременности. Это явление может протекать искусственным и натуральным способом:
- Натуральное преждевременное излитие околоплодных вод – это когда у пациентки родовая деятельность начинается раньше положенного срока.
- При искусственном способе врачи прокалывают пузырь, если есть весомые показания вызвать родовую деятельность, когда наблюдается прямая угроза для жизни младенца или матери.
Воды могут также отходить в полном объеме, когда выходит полностью вся жидкость из пузыря за один раз, или постепенно, в течение нескольких часов.
Что обычно волнует родителей? (об этом часто спрашивают на занятиях)
Вопрос первый: У малыша “кончится вся вода и он задохнется”.
Тут важно понимать, что до появления на свет малыш получает кислород через пуповину, а не жабрами через околоплодные воды. То есть процесс дыхания связан с тем, как работает плацента, а не с водами. Обычно состояние малыша оценивает врач или акушерка, в первую очередь, по ритму сердцебиения и КТГ
Иногда мамам советуют применять метод “Досчитай до 10”, когда регулярный подсчет движений помогает женщине самой отмечать изменения в активности малышка. Околоплодные воды невозможно “спустить”, как воду в ванне — каждые 3-4 часа воды обновляются. К тому же, изливаются так называемые “передние воды”, головка малыша опускается ниже, а вокруг остаются “задние воды”.
Откуда же этот вопрос? Скорее всего, так трансформировалась в миф история о выпадении петли пуповины — редком осложнении, которое, действительно, может произойти при резком излитии околоплодных вод и может быть опасно для жизни малышка. Важно понимать, что выпадение петель пуповины встречается в 0,3%-0,6% всех беременностей и риск этого осложнения лишь немного повышается в случае преждевременного излития вод. В этом случае выпадение петель пуповины встречается в 0.3%-1.7% всех беременностей с преждевременным излитием околоплодных вод и больше волнений связано с недоношенными беременностями (до 37 недель)
Достоверных качественных исследований о частоте пережатия пуповины в случае преждевременного отхождения вод пока нет. Другой частый вопрос родителей:Если воды отошли, значит ребенок и мама сразу инфицированы и их надо срочно спасти. Вот об этом мы поговорим подробнее.
Действительно, риск возникновения инфекции выше в ситуации, когда воды отошли/подтекают, чем в ситуации, когда плодный пузырь цел. Хориоамниотит (=воспаление плодных оболочек) встречается примерно в 1% всех беременностей. У женщин с преждевременным излитием вод хориамниотит встречается в 6%-10% случаев. Хориамниотит вызывает опасения тем, что может перейти в эндометрит (=воспаление матки).Воспаление матки встречается в менее, чем 3% случаев при вагинальных родах и специальных подсчетов про эндометрит в случае преждевременного отхождения вод нет, эти случаи входят в общий процент. Чаще эндомертит связывают как раз с родами при помощи кесарева сечения, но также есть и другие факторы риска: долгие роды, длительный безводный период и преждевременное излитие околоплодных вод. Важный момент: одно из самых известных и больших исследований на тему “воды отошли, а схваток нет” называлось TermPROM.
Сейчас результаты оказались под вопросом: около 40% женщин проходили внутренний осмотр в начале исследования, а эта процедура сама по себе повышает риск инфицирования. Понятно, что в таком случае, чем дольше ждешь, тем вероятнее, что уже занесенные организмы размножатся и появятся симптомы воспалительного процесса. Получается, что нужна еще одна проверка — возможно, частота инфицирования не будет повышаться даже на эти несколько процентов
К счастью, некоторые моменты, связанные с безводным периодом уже хорошо изучены.
Конечно, женщины, которые выбрали дождаться начала схваток, обычно ежедневно общаются со своим врачом или акушеркой, а также соблюдают определенные меры предосторожности. Об этом важно знать. Не повышает риск инфицирования и можно:
- Принимать душ и ванну
- Есть и пить
- Гулять или отдыхать
Чем опасно и имеет ли значение запах?
Нормальным явлением считается излитие амниотической жидкости перед началом естественных родов согласно установленным срокам. Во время схваток шейка матки раскрывается и плодный пузырь лопается, после чего отходят воды. Редко процесс может начаться без схваток. При этом беременная женщина сразу же отправляется в родовое отделение.
Когда состояние не радует
Бывают случаи, когда амниотическая жидкость выделяется небольшим количеством задолго до начала родов. Такое явление указывает на то, что целостность плодного пузыря нарушена. В результате чего стерильность внутри него под угрозой. Чем ближе к родам обнаруживается патология, тем меньше угрозы она несет ребенку, а значит, медицинские прогнозы будут лучше
Важно знать, как отличить подтекание околоплодных вод от патологических выделений, половой инфекции и прочих заболеваний
Подтекание околоплодных вод способствует развитию инфекции, которая может попасть к малышу через имеющиеся в пузыре трещины. Несвоевременное оказание врачебной помощи при выделении амниотической жидкости на поздних сроках беременности приводит к преждевременным родам, прерыванию беременности, гибели плода внутриутробно. Кроме этого, патология приводит к слабой родовой деятельности при наступлении родов, а также развитию инфекционных осложнений у матери.
Причины выделения амниотической жидкости
Определить причину, как и понять, как происходит патология, сложно. Существует несколько основных причин такого явления. К ним относятся следующие.
- Инфекции, поражающие половые органы. Такая причина часто возникает при недоношенной беременности, в частности, на 39 неделе.
- Шейка матки быстро развивается, в результате выделяются ферменты, оказывающие расслаивающее влияние на плаценту. Происходит размягчение оболочки плода. Отсутствие медицинского вмешательства может привести к гипоксии плода при родовой деятельности, а также сильному кровотечению из матки.
- Неправильное предлежание плода либо узкий таз будущей мамы. При этом патология развивается в первом периоде родов, раскрытие матки происходит очень медленно.
- Шеечная недостаточность, приводящая к разрыву плодных оболочек, подтеканию околоплодных вод на 40 неделе беременности. Такая патология встречается примерно у четверти всех беременных на последнем триместре. В результате происходит выпячивание плодного пузыря, за счет чего плод становится уязвимым. Вирусы, которые поступают в амниотическую жидкость, приводят к разрыву оболочек при минимальном физиологическом воздействии.
- Вредные привычки, заболевания хронического характера. Сюда относятся женщины, имеющие алкогольную зависимость, курящие, страдающие малокровием, дистрофическими патологиями, заболеваниями соединительной ткани.
- При вынашивании двух малышей и более.
- Аномалии в развитии матки. Сюда относится укороченная матка, истмико-цервикальная недостаточность и наличие маточной перегородки. Такие заболевания, как кольпит, эндоцервицит, опухоли различного рода, также вызывают патологию. Показаны применение инвазивных методов пренатального диагностирования, то есть проба амниотической жидкости, проведение биопсии.
Очень важно женщине знать, как определить подтекание околоплодных вод в домашних условиях с помощью специальных тестов
Обследование у доктора
Симптомы развития патологии
Многие женщины ошибочно путают признаки подтекания околоплодных вод в период третьего триместра с недержанием мочи. В редких случаях патология является нормой на поздних сроках беременности. Во время беременности количество влагалищных выделений увеличивается, что вполне возможно на ранних сроках. Таким образом, наличие кольпита, ошибочное принятие амниотической жидкости за нормальные выделения, становятся причиной развития симптомов подтекания околоплодных вод в третьем триместре.
Мамочка в переживаниях
Симптомы подтекания околоплодных вод простые. Однако не все умеют их правильно распознавать. Многие женщины задаются вопросом, как выглядит подтекание околоплодных вод. Существует лишь одно правило их определения. Амниотическая жидкость не имеет запаха и цвета.
Многие женщины задаются вопросом чем пахнет амниотическая жидкость? Ответ один – выделения не имеют запаха.
Если на любом месяце беременности женщина определила выделения непонятного характера, даже если это ложные подозрения на подтекание околоплодных вод, необходимо незамедлительно обратиться за помощью к врачу. Самостоятельно определить наличие/отсутствие патологии трудно даже с помощью специального теста. Здесь потребуется медицинская помощь. На фото представлено, как выглядит подтекание околоплодных вод.
Функции вод
Воды имеют огромное значение для малыша и нормального протекания беременности. Основных функций амниотической жидкости несколько.
- Питание. Состав вод делает их ценными с пищевой точки зрения, и малыш постоянно заглатывает небольшие порции во 2 и 3 триместре. В первом, когда глотательный рефлекс еще не сформировался, эмбрион потребляет их путем прямого всасывания через кожные покровы.
- Стабильность давления. Водная среда помогает поддерживать давление внутри матки на одном и том же стабильном уровне – развитию малыша ничто не угрожает.
- Температура. Водная среда всегда имеет постоянную температуру, оптимальную для малыша, который еще не умеет сам сохранять тепло собственного тела. Если нет никаких патологий, связанных с воспалением оболочек, температура амниотической среды всегда находится на уровне 37 градусов.
- Функции защиты. Внутри пузыря с водой малыш не подвержен механическим воздействиям извне, поскольку вода — отличный амортизатор. Благодаря этому даже при ходьбе и активном беге беременной малыш не испытывает дискомфорта, а пуповина не пережимается.
- Спасение от инфекции. Плодный пузырь герметичен. В него не могут проникнуть инфекции, если его целостность не нарушена. Сама же жидкость содержит иммуноглобулины на случай проникновения инфекции. Обновление вод не сказывается на составе и свойствах — новые порции имеют такую же иммунологическую функцию.
- Обеспечение движений. В водной среде малышу значительно легче двигаться. Даже в стесненных условиях на поздних сроках беременности именно воды обеспечивают ребенку возможность тренировать работу нервной системы и двигательного аппарата.
- Создание нужного звукового фона. Водная среда приглушает резкие звуки и шум извне, к которым малыш еще не готов.

Через сколько начнутся роды после отхождения вод?
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.
Что делать при излитии околоплодных вод
Излитие околоплодных вод — это закономерное явление в процессе родов, но иногда амниотическая жидкость начинает подтекать преждевременно. И это может стать большой проблемой, в случае недоношенной беременности.
Каждая будущая мама должна знать симптомы излития околоплодных вод — их трудно не заметить. Из влагалища начинает обильно выделяться прозрачная, а иногда зеленоватая (в случае кислородного голодания плода) или кровянистая (при травме шейки матки или отслойки плаценты) жидкость. Интенсивность выделений может быть различной. Если надрыв околоплодного пузыря, где находится ребенок и все оболочки, произошел в области дна матки (сверху), то излитие околоплодных вод признаки имеет не такие яркие. Женщины могут принимать амниотическую жидкость за мочу или вагинальные выделения. Дополнительные признаки подтекания вод — их выделение при натуживании, а также при движении.
Если подозревается преждевременное излитие околоплодных вод — лучше всего незамедлительно обратиться к врачу. Если считаете, что подозрения необоснованны, дело происходит ночью, далеко добираться до врача — можно купить в аптеке специальную гигиеническую прокладку, которая является самым удобным тестом для диагностики подтекания вод. Главное, строго следовать инструкции. Однако данный тест по информативности уступает тому, для проведения которого берется мазок из влагалища. Но такой тест сделать, по понятным причинам, может только врач.
Что делать, если у беременной отошли околоплодные воды — нет никаких сомнений что это они? Про срочный визит к врачу или в отделение скорой помощи — это понятно. Затем врачи проведут небольшое обследование для того, чтобы узнать как чувствует себя ребенок. Обычно бывает достаточно УЗИ. Если срок беременности около 22 недель и менее, то пробовать сохранять ребенка не имеет смысла. Продолжительная антибиотикотерапия, которая необходима в качестве профилактики инфицирования, может плохо сказаться на здоровье матери и ребенка, да и слишком длительный период необходим, чтобы доносить ребенка до срока, после которого он сможет родиться жизнеспособным с большими шансами на здоровую жизнь. Поэтому врачи такую беременность прерывают.
Если это срок, скажем, 32 недели, то врачи делают все возможное, чтобы пролонгировать беременность и одновременно с этим проводят медикаментозную терапию, которая ускоряет созревание легких ребенка, то есть дает гарантию того, что малыш сможет дышать самостоятельно после своего преждевременного рождения.
Если срок гестации 36 недель и более, беременность обычно не пролонгируют. Особенно в том случае, если имеет место не подтекание, а именно излитие амниотической жидкости. Гарантировано безопасно родить женщина может при безводном промежутке менее 12 часов. И если после того, как происходит излитие околоплодных вод, у женщины не начинаются схватки, врачи проводят стимуляцию родовой деятельности. Проводят лечебные мероприятия для ускорения созревания шейки матки, то есть готовят ее к родам, после чего при помощи лекарственных средств запускают схватки.
Спровоцировать преждевременный разрыв плодного пузыря могут различные инфекционные заболевания, а также физические нагрузки и механические воздействия.
Ведение беременных с преждевременным разрывом плодных оболочек
В зависимости от срока беременности, сопутствующей патологии, акушерской ситуации и акушерско-гинекологического анамнеза выбирается индивидуальная тактика ведения.
Во всех случаях пациентка и ее семья должны получить подробную информацию о состоянии беременной и плода, преимуществах возможной опасности того или иного способа дальнейшего ведения беременности с получением письменного согласия пациентки.
Выжидательная тактика (без индукции родовой деятельности) может быть выбрана:
- у беременных с низкой степенью прогнозированного перинатального и акушерского риска;
- при удовлетворительном состоянии плода;
- при отсутствии клинико-лабораторных признаков хориоамнионита (повышение температуры тела свыше 38 °С, специфический запах околоплодных вод, сердцебиение плода более 170 в 1 мин; наличие двух или более симптомов дает основание для установки диагноза хориоамнионита);
- при отсутствии осложнений после излития околоплодных вод (выпадение петель пуповины, отслойка плаценты и наличие других показаний для ургентного родоразрешения).
В случае выбора выжидательной тактик» в акушерском стационаре необходимо проводить:
- измерение температуры тела беременной дважды в сутки;
- определение количества лейкоцитов в периферической крови в зависимости от клинического течения, но не реже одного раза в грое суток;
- бактериоскопическое исследование влагалищных выделении один раз в трое суток (с подсчетом количества лейкоцитов в мазке);
- наблюдение за состоянием плода методом аускультации дважды в сутки и при необходимости запись КТГ не реже одного раза в сутки с 32-й недели беременности;
- предупредить беременную о необходимости самостоятельного проведения теста движений плода и обращения к дежурному врачу в случае изменения двигательной активности плода (слишком медленные или бурные);
- профилактическое введение полусинтетических пенициллинов или цефалоспориков II генерации в средних терапевтических дозах с момента госпитализации на протяжении 5-7 дней при отсутствии признаков инфекции у беременной.
В сроке беременности 22-25 нед.:
- наблюдение за состоянием беременной и плода без проведения внутреннего акушерского обследования ведется в условиях акушерского стационара III уровня оказания медицинской помощи;
- антибактериальная терапия с момента госпитализации в акушерский стационар.
В сроке беременности 26-34 нед.:
- наблюдение за состоянием беременной и плода без проведения внутреннего акушерского обследования ведется в условиях акушерского стационара III уровня оказания медицинской помощи;
- антибактериальная терапия с момента госпитализации в акушерский стационар;
- профилактика респираторного дистресс-синдрома плода путем внутримышечного введения дексаметазона по 6 мг каждые 12 ч (на курс 24 мг) или бетаметазона по 12 мг каждые 24 ч (на курс 24 мг). Повторные курсы профилактики не проводятся.
В сроке беременности 35-36 нед.:
- возможна выжидательная или активная тактика;
- при удовлетворительном состоянии беременной и плода и отсутствии показаний к оперативному родоразрешению наблюдение ведется без проведения внутреннего акушерского обследования в учреждениях здравоохранения II- III уровня оказания медицинской помощи;
- антибактериальную терапию начинают через 18 ч безводного периода;
- при отсутствии развития спонтанной родовой деятельности через 24 ч проводится внутреннее акушерское обследование;
- при зрелой шейке матки индукция родовой деятельности начинается утром (не ранее 6:00) окситоцином или иростагл андинами;
- при незрелой шейке матки проводится подготовка к родам путем интравагинального введения простагландина Е2;
- при наличии показаний осуществляют родоразрепгение путем операции кесарева сечения.
В сроке беременности 37-42 нед.:
- при отсутствии развития спонтанной родовой деятельности через 24 ч проводится внутреннее акушерское обследование;
- при зрелой шейке матки осуществляется индукция родовой деятельности утром (не ранее 6:00) окситопином или простагландином Е2;
- при незрелой шейке матки подготовка к родам проводится интравагинальным введением простагландина Е2;
- при наличии показаний назначают родоразрешение путем операции кесарева сечения.
Дальнейшие действия
Если воды отошли когда женщина находилась дома, то необходимо вызвать скорую помощь, чтобы она могла отвезти ее в роддом, независимо от того на каком сроке беременности она находится. В том случае, если отхождение околоплодных вод происходит на раннем сроке беременности, необходимо как можно быстрее обратиться к врачу, так как чем быстрее вы сможете обратиться к специалистам за помощью, тем больше вероятности сохранить беременность и выносить здорового ребенка без патологий.
В том случае, если вы заметили, что отхождение вод произошло в положенный срок, и примерная, поставленная дата родов вашим лечащим врачом стоит на днях, то это свидетельствует о том, что роды начнутся уже в ближайшие шесть-двенадцать часов. По крайней мере, врачи приложат все усилия, чтобы это так и произошло, так как именно этот промежуток времени после отхождения вод принято считать оптимальным и для новорожденного и для роженицы.
Во время родов происходит разрыв околоплодного пузыря, и вода вытекает, это называют «отхождением вод». Такой момент может случиться и до начала схваток, и после раскрытия шейки матки. После разрыва околоплодного пузыря, у ребенка больше нет защиты от возможных инфекций, поэтому роды должны случиться не позднее чем через сутки после его разрыва. При родах общее отхождение вод является крайне важным показателем. Если воды отошли за несколько недель или дней до родов, то женщину необходимо госпитализировать, а также она должна придерживаться строгого постельного режима, чтобы уменьшить их отхождение.
Объем жидкости напрямую зависит от положения плода при родах. Если он повернут к малому тазу головкой, то отхождение вод будет малым. Но это может оказаться серьезной проблемой, так как большой объем оставшейся околоплодной воды может стать причиной разрыва матки. Поэтому если шейка матки раскрыта, то осуществляется вскрытие плодного пузыря, так как он способен не только навредить роженице, но и помешать выходу малыша
Особенно следует подчеркнуть, что все проводимые приемы должны осуществлять только с контролем над состоянием малыша, так как важно не только принять роды, но чтобы и малыш был здоровым
Причины
Медицине не до конца пока известны точные причины, которые влияют на вероятность преждевременного истончения и разрыва оболочек, в которые заключен малыш вместе с водами. Однако определенные факторы риска отмечаются, и обязательно должны быть учтены лечащим врачом при постановке беременной на учет.
Есть примерно 32%-ая вероятность, что у женщины, у которой ранее было дородовое излитие вод, ситуация снова повторится в последующей беременности.
Считается, что риски излития вод выше у женщин, имеющих воспалительные недуги половых органов, в том числе и хронические.
Среди других причин можно отметить следующие:
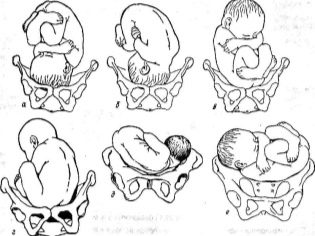
- узость таза и аномалии положения плода в матке — в этом случае излитие обычно бывает уже при доношенной беременности перед, а порой и в начале родов, но до того, как шейка раскроется хотя бы до 7 сантиметров;
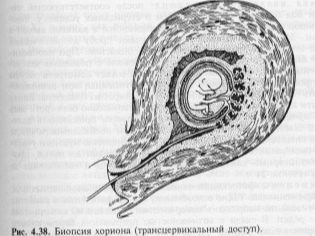
- воздействие инструментами — не нужно опасаться обычного осмотра зеркалами или секса, они не способны привести к разрыву плодного мешка, но вот амниоцентез, биопсия хориона и другие инвазивные методы существенно повышают риски излития околоплодных вод;
- состояние здоровья женщины — вероятность, что воды отойдут раньше времени, выше у очень худых и очень полных женщин, дам с анемией, а также у будущих мам, которые принимают алкоголь и наркотики в период ожидания ребенка;
- травматическое воздействие на живот — воды могут отойти при падении беременной или при тупом сильном ударе в живот.
Подтекание околоплодных вод
Что делать, если подтекают воды?
Подтекание вод происходит, когда плодный пузырь лопается в своей верхней части, либо в нем образовались микротрещины. При подтекании вод роды могут произойти спустя продолжительное время – дни, и даже недели. Игнорировать подтекание вод ни в коем случае нельзя, поскольку разрыв или трещина в плодном пузыре чревата проникновением инфекции и развитием опасного осложнения – хориоамнионита. Это инфекционно-воспалительное заболевание, при котором инфицируется плодный пузырь и амниотическая жидкость.
Важно! При хориоамнионите у матери и плода развиваются тяжелые симптомы, способные привести к гибели как матери, так и ребенка. Поэтому при данном осложнении показана срочная антибактериальная терапия, а родоразрешение проводится в кратчайшие сроки независимо от недели беременности
Если вы обнаружили, что у вас подтекают воды, немедленно сообщите об этом врачу. Он назначит вам исследование мазка из влагалища, амниоцентез или УЗИ. Также подтекание вод можно установить самостоятельно (подробнее в разделе ).
Домашние тесты на подтекание вод
Для более точного установления преждевременного разрыва плодных оболочек можно воспользоваться специальными домашними тестами, позволяющими быстро и без лишних временных и финансовых затрат установить факт подтекания вод самостоятельно. Такие тесты бывают в виде прокладок, тампонов и тест-систем.
Прокладки (тест-полоски) позволяют неинвазивным методом определить подтекание вод. Их следует носить, как обычные гигиенические прокладки, в течение определенного промежутка времени, указанного изготовителем в инструкции, наблюдая за особенностями и цветом выделений. Принцип действия таких прокладок основан на реакции на щелочную среду, которой обладают околоплодные воды. Отличие уровня pH амниотической жидкости (более 6,5) от вагинальных выделений (3,8-4,5), мочи и следов эякулята позволяет точно установить факт подтекания вод.
Тест-полоска в прокладке включает специальные высокомолекулярные соединения, и работает по колориметрическому методу – приобретает тот или иной цвет в зависимости от pH жидкости. Прокладка приобретает синий или зеленый оттенок, если кислотность жидкости, попавшей на тест-полоску, соответствует показателю выше 5,5, т.е. высока вероятность подтекания амниотических вод либо во влагалище присутствует инфекция. Тест-полоска не соприкасается с влагалищем, т.к. расположена между двумя абсорбирующими поверхностями прокладки.
Среди прокладок для определения подтекания амниотической жидкости существует ряд брендов, зарекомендовавших себя, как наиболее надежные:
- FRAUTEST amnio;
- AL-SENSE;
- Al-Rekah.
Тест-системы основаны на другом принципе. Они определяют не кислотность амниотической жидкости, а специфические протеины, которые входят в состав только амниотической жидкости.
Тест-системы считаются более надежными и точными по сравнению с тест-полосками. В то же время их цена, как правило, существенно выше. Наибольшей популярностью на сегодняшний день пользуются следующие тест-системы для определения подтекания околоплодных вод:
- AmniSure ROM Test;
- AmnioQuick.









