Лечение нефротического синдрома
Содержание:
- Методы установления диагноза
- 3 Клинические проявления
- Причины нефротического синдрома
- Лечение НС
- Причины возникновения нефротического синдрома
- Общие сведения
- Описание
- Причины нефротического синдрома
- Анатомия и физиология почек
- 2 Как развивается патология?
- 5 Лечение
- Почечные отеки: как снять отеки при почечной недостаточности, отличие от сердечных отеков
Методы установления диагноза
Нефротический синдром у ребёнка — болезнь, которая требует вмешательства специалиста и качественного обследования. На помощь врачу в постановке диагноза придут лабораторные исследования крови и мочи, а также инструментальные методы:
общий осмотр — процедура, с которой начинается поиск любого заболевания. При нефротическом синдроме врач обнаружит отёки конечностей, лица, живота, а также выявит признаки скопления жидкости в грудной клетке и сердечной сумке. Кроме того, в обязательном порядке при подозрении на почечную болезнь измеряется кровяное давление. При нефротическом синдроме оно часто повышено;
анализ крови по общей методике выявляет характерный признак нефротического синдрома — уровень СОЭ, который в несколько раз превышает нормальные значения;
биохимия крови — обязательный метод диагностики. Характерные изменения в виде низкого содержания белка и большого числа липидов позволяют заподозрить у ребёнка нефротический синдром. Кроме того, биохимия является показателем работоспособности почек
Высокий уровень шлаков мочевины и креатинина говорит о наличии почечной недостаточности;
общий анализ мочи при нефротическом синдроме обращает на себя внимание множественными отклонениями от нормы. Наличие белка, высокая плотность мочи, появление цилиндров различного вида говорят о характере патологического процесса
Белок, содержащийся в моче, сворачивается в почечных канальцах и образует причудливые слепки под названием цилиндры. При нефротическом синдроме встречаются гиалиновые, зернистые и восковые разновидности цилиндров;
выявление белка в общем анализе мочи требует уточнения его потери при помощи сбора материала за сутки. Уровень суточного белка определяет степень тяжести болезни и прогноз;
при нефротическом синдроме используется анализ мочи при помощи накопительных проб. Материал собирается в течение трёх часов (проба Амбурже) или суток (проба Аддис-Каковского). Для анализа мочи по методу Нечипоренко достаточно средней порции утренней мочи. Во всех этих пробах выявляется большое число цилиндров;
проба Зимницкого — косвенный метод обнаружения почечной недостаточности. Моча собирается в течение суток в восемь ёмкостей. В пробе определяется только один показатель — плотность. По её колебаниям в течение суток врач делает вывод о способности почек очищать кровь. Монотонно низкие значения плотности косвенно свидетельствуют о наличии почечной недостаточности;
ультразвуковое исследование в обязательном порядке назначается при подозрении на почечное заболевание. При нефротическом синдроме могут обнаруживаться анатомические изменения в строении почек, а также расстройства кровотока в них. Однако чаще всего УЗИ не находит сколько-нибудь значимой патологии. Все изменения при нефротическом синдроме происходят на микроскопическом уровне. Ультразвуковая диагностика помогает обнаружить жидкость в животе и примерно определить её количество;
рентген — основной способ поиска жидкости в грудной полости и сердечной сумке. В первом случае появляется характерная косая тень на снимке, закрывающая нижние участки лёгких. Во втором от избытка жидкости тень сердца увеличивается, она широко прилегает к диафрагме;
компьютерная и магнитно-резонансная томография — способ более точной диагностики анатомических изменений в почках и скопления жидкости в полостях организма;
биопсия почек проводится при помощи специальной иглы под контролем ультразвука. Детям такая процедура осуществляется в условиях наркоза;
гистология — исследование под микроскопом тонкого среза участка почки, предварительно подготовленного и окрашенного. Изменения при нефротическом синдроме могут быть различными, что обусловливает индивидуальное течение болезни у детей.
Дифференциальная диагностика нефротического синдрома проводится со следующими заболеваниями:
- инфекционным воспалением почки пиелонефритом;
- воспалением клубочков гломерулонефритом;
- поражением почек на фоне инфекций и приёма лекарств тубулоинтерстициальным нефритом;
- туберкулёзом почек;
- иммунными заболеваниями: системной красной волчанкой, склеродермией, васкулитом.
3 Клинические проявления
НС проявляется клинически только отечным синдромом. Отеки при этой патологии носят выраженный и упорный характер. Степень выраженности этого симптома (от локальных до генерализованных отеков) зависит от потерь белков с мочой и уровня альбуминов в крови. Это может проявляться как пастозностью (слегка заметная отечность стоп, голеностопных суставов, лица), так и анасаркой, гидроперикардом (скопление жидкости в околосердечной сумке), гидротораксом (скопление жидкости в плевральной полости) или асцитом.
Кожа над отеками сухая, бледная при надавливании пальцем ненадолго остается ямка (то есть они являются мягкими). Это отличие от сердечного отечного синдрома. Отеки легко перемещаются при горизонтальном положении тела (отекают лицо, спина, поясница), а днем, когда пациент ходит или сидит, смещаются на живот и нижние конечности. Отеки могут быть скрытыми (то есть не определяющимися при осмотре).
Другими проявлениями НС являются:
- общая слабость и быстрая утомляемость при длительном течении этой патологии и упорной диуретической терапии;
- одышка при движении и в покое (при наличии гидроторакса, гидроперикарда);
- головная боль;
- потеря аппетита, жажда и сухость во рту, тошнота, рвота, вздутие живота, жидкий стул (при наличии выраженного асцита);
- тяжесть или неприятные ощущения в области поясницы;
- олигурия (уменьшение количества мочи) — один из характерных и постоянных признаков НС. Суточный диурез обычно не превышает 1 литра, составляя нередко не более 400-600 мл. При этом у пациентов с сохраненной функцией почек относительная плотность мочи нормальная либо повышена (до 1030-1040), за счет высокой концентрации в ней белка;
- дистрофические изменения – шелушение кожи, ломкость ногтей и волос.
3.1 Осложнения
Осложнения нефротического синдрома:
- тромбозы периферических сосудов или почечных вен, тромбоэмболия легочной артерии;
- развитие бактериальной, вирусной, грибковой инфекции различной локализации как из-за потери иммуноглобулинов, так и вследствие нарушения целостности кожных покровов (трещины кожи при отеках, травмы при подкожных инъекциях);
- отек мозга, сетчатки — развиваются при выраженных отеках;
- гиповолемический шок (нефротический криз) характеризуется анорексией, мигрирующими рожеподобными эритемами, рвотой, болями в животе на фоне анасарки и выраженной гипоальбуминемии, сосудистого коллапса (падение артериального давления);
- острая либо хроническая почечная недостаточность (ОПН или ХПН).
3.2 Клинические варианты
НС может протекать по-разному. На сегодняшний день выделяют 3 варианта течения этой патологии:
- эпизодический (рецидивирующий);
- персистирующий;
- прогрессирующий (быстро прогрессирующий).
Для эпизодического варианта характерна смена рецидивов болезни ремиссиями разной продолжительности (от нескольких месяцев до нескольких лет, иногда до 8-10 лет и более). Число таких эпизодов на протяжении заболевания может достигать 5-10. Такое течение встречается приблизительно у 20% пациентов с нефротическим синдромом различного происхождения, преимущественно при минимальных гистологических изменениях в почечных клубочках и при мембранозном типе гломерулонефрита.
Наиболее часто встречается персистирующий вариант (примерно у 50% пациентов). Он характеризуется вялым, медленным, но упорно прогрессирующим течением. Несмотря на активное лечение, заметной и стойкой клинико-лабораторной ремиссии не наступает, и спустя 8-10 лет от начала болезни развивается ХПН (хроническая ). Морфологической основой его в большинстве случаев служит мембранозный или пролиферативно-мембранозный .
Прогрессирующий вариант характеризуется быстрым (в течение 1-3 лет) развитием ХПН. Он нередко сопутствует экстракапиллярному гломерулонефриту.
Причины нефротического синдрома
Для нефротического синдрома характерно поражение клубочкового аппарата почек, представляющего собой соединенные в группки нефроны (структурные единицы почек), через которые проводится фильтрация крови с дальнейшим образованием мочи. Происходит изменение стенок клубочковых капилляров с повышением их проницаемости, влекущей за собой сбои белкового и жирового обмена, которые сопровождаются:
- нарушением абсорбции белка и его попаданием в мочу (протеинурия);
- существенным снижением концентрации белка в плазме крови (гипопротеинемия);
- уменьшением альбуминовой фракции белка плазмы крови (гипоальбуминемия);
- повышением в крови холестерина, триглицеридов и фосфолипидов (гиперлипидемия) и пр.
Если отклонения возникли внезапно и регистрируются впервые, имеет место острый нефротический синдром, а при последовательных сменах обострений и ремиссий процесс считается хроническим. Точные причины синдрома еще не установлены, но самой распространенной и обоснованной концепцией его патогенеза является иммунологическая. Эта теория объясняет развитие патологических изменений следствием иммунного ответа на действие различных циркулирующих в крови антигенов.
По происхождению нефротический синдром подразделяется на первичный (как проявление самостоятельного заболевания почек) и вторичный (следствие системных болезней с вторичным вовлечением почек). В качестве первичного он может присутствовать при таких патологиях, как:
- липоидный нефроз;
- нефропатия беременных;
- амилоидоз почек;
- мембранозная нефропатия;
- пиелонефрит;
- гломерулонефрит;
- опухоли почек.
Вторичный синдром может развиваться на фоне следующих поражений:
- системная красная волчанка;
- предварительная эклампсия;
- геморрагический васкулит;
- сахарный диабет;
- амилоидоз;
- склеродермия;
- абсцесс легких;
- гепатит B;
- гепатит С;
- миеломная болезнь;
- туберкулез;
- сифилис;
- малярия;
- отравления тяжелыми металлами;
- укусы змей и пр.

Нефротический синдром при гломерулонефрите
Нередко встречается острый гломерулонефрит с нефротическим синдромом, при котором почечные клубочки подвергаются инфекционному воспалению, вызываемому зачастую стрептококками или другими патогенами. Вследствие этого иммунная система вырабатывает антитела, которые при связывании с антигенами оседают на клубочковой мембране и поражают ее.
Нефротический синдром при амилоидозе
Первичный (идиопатический) нефротический синдром, связанный с амилоидозом, обуславливается тем, что в почечных тканях происходит отложение белково-полисахаридных соединений, вызывающих нарушение функционирования органа. Наблюдается постепенное отмирание глубоко локализующихся нефронов, дистрофия эпителия канальцев, почки увеличиваются в размерах.
Нефротический синдром при пиелонефрите
Инфекционно-воспалительное поражение почечных лоханок, чашечек и паренхимы почек, провоцируемое в большинстве случаев кишечной палочкой, при отсутствии адекватного лечения может быстро привести к нарушению выделительной и фильтрующей функции органа. В таком случае нередко развивается хронический нефротический синдром с периодическими обострениями.
Лечение НС
Терапия нефротического синдрома требует комплексного подхода, заключающегося в симптоматическом лечении состояния, устранении причин развития патологии и коррекции образа жизни больного. Хирургическое лечение НС не практикуется, однако недуг может сопровождаться состояниями, требующими полной или частичной резекции почки. Для построения тактики лечения требуется консультация нефролога, а также ряда других специалистов в зависимости от причин, вызывающих заболевание.

Стратегия лечения формируется нефрологом после проведения комплексного обследования и выявления истинных причин нефротического синдрома
Фармакологическая терапия
В рамках общего медикаментозного воздействия на организм могут быть применены следующие группы препаратов:
- глюкокортикостероиды — это группа стероидных гормонов, которые в организме человека продуцируются надпочечниками. Эти лекарственные средства обладают противовоспалительными, противоотёчными, противошоковыми, противоаллергическими и иммуносупрессионными свойствами. Наиболее часто назначается приём Преднизона, Преднизолона, Триамцинолона;
- цитостатики — препараты, действие которых направлено на угнетение или замедление цитологического (клеточного) деления. Цитостатики принимают в качестве заменителя глюкокортикостероидов или вместе с ними для усиления эффекта, например, при резистентности (отсутствии результата) к гормональному лечению. Это могут быть следующие варианты лекарств: Циклофосфамид, Хлорамбуцил;
- иммунодепрессанты — препараты, угнетающие иммунные реакции организма, что широко используется при аутоиммунных формах нефротического синдрома. В качестве лекарственных средств назначается приём Азатиоприна или Циклоспорина;
- диуретики — средства, увеличивающие выделение мочи, что происходит посредством блокады реабсорбации натрия и воды в почках. Лекарства используются для симптоматического лечения и применяются с целью борьбы с отёчными явлениями. В терапевтических целях может быть использован Фуросемид, Спиронолактон, Индапамид;
- антибиотики — препараты, подавляющие бактериальные инфекции, которые могут являться причиной нефротического синдрома. В качестве лекарственных средств могут быть использованы такие средства: Цефазолин, Доксициклин, Ампициллин.
Диета
Коррекция рациона является важнейшим этапом лечения нефротического синдрома. Диета строится по следующим принципам:
- оптимальный суточный калораж — 2750–3150 килокалорий;
- 5–6 приёмов пищи в течение дня;
- способ приготовления пищи — варка, тушение, потребление в сыром виде;
- снижение потребления соли до 2 грамм в день до полного отказа от неё;
- потребление продуктов богатых белком;
- сниженное потребление жидкости;
- потребление продуктов богатых калием;
- предпочтение пищи богатой углеводами;
-
суточное потребление животного жира — до 80 грамм.
Следует отказаться на протяжении всего цикла лечения от таких продуктов:
- жирные сорта мяса;
- жирные молочные и кисломолочные изделия (сметана, масло, творог);
- хлеб и хлебобулочные изделия;
- кислые, солёные и острые блюда;
- бобовые;
- шоколад;
- крепкий чай и кофе.
Продукты, рекомендованные к потреблению:
- курица, кролик, перепел;
- лещ, треска, судак;
- растительное и сливочное масло;
- хлеб из твёрдых сортов злаков без соли;
- обезжиренные молочные продукты;
- крупы и макароны;
- овощи;
- фруктовые и травяные настои.
Методы народной медицины
Народные средства могут быть включены в общую стратегию лечения в качестве вспомогательных инструментов. Общим противовоспалительным, мочегонным и тонизирующим действием обладают следующие рецепты:
- 100 грамм сухих берёзовых листьев измельчить и залить двумя стаканами горячей воды. Ёмкость со смесью требуется накрыть крышкой и отправить настаиваться в тёплое тёмное место на 6 часов. По окончании времени состав нужно процедить и принимать трижды в день по половине стакана после еды;
- столовую ложку сухой перетёртой кожуры яблок залить стаканом крутого кипятка и настоять в течение часа. Полученный состав принимается дважды в день по половине стакана;
- в равных пропорциях смешать листья зверобоя, земляники и смородины, одну столовую ложку сухой смеси залить стаканом кипятка и настоять 15 минут. Настой употребляется вместо чая утром натощак.
Причины возникновения нефротического синдрома
Нефротический синдром — это сборное понятие, клинико-лабораторный симптомокомплекс, состоящий из:
- массивной протеинурии — содержание белка в моче 3,0-3,5 г/сутки и более,
- гипоальбуминемии — содержание альбуминов сыворотки менее 35 г/л, что взаимосвязано со снижением и общего белка в сыворотке, и уровня онкотического давления сыворотки,
- гипопротеинемии,
- отеки.
Часто, но не в исключительном количестве случаев, признаком данного синдрома является гиперхолестеринемия. Нефротический синдром в литературе еще называется липоидным нефрозом, но это обозначение употребляется редко и обычно для первичного, идиопатического нефротического синдрома в детском возрасте как следствия минимальных клубочковых изменений.
Это принципиально важное положение лежит в основе современного понимания морфогенеза нефротического синдрома. Нефротический синдром наиболее распространен в возрастных группах от 2 до 5 лет и от 17 до 35 лет
Вместе с тем случиться симптомокомплекс может и у новорожденных, и у престарелых лиц. Преобладание мужского или женского пола среди больных связано с характером основного заболевания:
Нефротический синдром наиболее распространен в возрастных группах от 2 до 5 лет и от 17 до 35 лет. Вместе с тем случиться симптомокомплекс может и у новорожденных, и у престарелых лиц. Преобладание мужского или женского пола среди больных связано с характером основного заболевания:
- среди больных системной красной волчанкой с нефротическим синдромом больше молодых женщин;
- среди больных с нефротическим синдромом, возникшим на фоне хронических легочных заболеваний или остеомиелита, преобладают мужчины.
Наиболее частой причиной нефротического синдрома оказывается гломерулонефрит. Второй по частоте причиной возникновения нефротического синдрома оказывается амилоидоз почек – чаще вторичный, но иногда и первичный или наследственный. Нефротический синдром может быть также следствием системных и онкологических заболеваний.
Среди более редких причин нефротического синдрома называют:
- тромбозы вен и артерий почек, аорты или нижней полой вены с последующим развитием мембранозного или мезангиокапиллярного гломерулонефрита,
- аллергии (поллинозы, пищевые идиосинкразии, аллергии на косметические средства).
Большинство из обусловливающих симптомокомплекс заболеваний имеет иммунный генез. Долгое время были неясны патогенетические механизмы идиопатического нефротического синдрома, были предпосылки к выдвижению гипотез об иммунном его генезе, однако прямые доказательства этого, в частности отложения иммуноглобулинов в ткани почек, отсутствовали. В настоящее время основной считается теория о роли клеточных иммунных механизмов в формировании нефротического синдрома.
Основным клиническим симптомом нефротического синдрома считаются отеки:
- развиваются постепенно или бурно,
- изначально заметные в области век, лица, поясничной области и половых органов,
- затем распространяются на всю подкожную клетчатку, растягивая кожу,
- транссудаты образуются в серозных полостях — одно- или двусторонний гидроторакс, асцит, реже гидроперикард.
- затрудненное и болезненное мочеиспускание из-за отека половых органов,
- слезотечение из-за отек конъюнктивы.
Нефротические отеки рыхлые, легко перемещаются и оставляют ямку при надавливании пальцем. При больших отеках видны признаки дистрофии кожи и ее придатков.
В период развития асцита появляются:
- поносы,
- вздутие живота,
- тошнота и рвота после еды.
Развитие признаков нефротического синдрома может отягощать клиническую картину предшествующего ему заболевания. На клиническую картину влияет и продолжительность болезни, и функциональные нарушения почек, наличие или отсутствием осложнений.
Формирование нефротического синдрома может быть вялым, затяжным и бурным (при остром, подостром гломерулонефрите).
По характеру течения можно выделить эпизодический, наблюдаемый в начале основного заболевания с исходом в ремиссию, или рецидивирующий, когда рецидивы чередуются со спонтанными или лекарственными ремиссиями, синдромы.
Осложнения нефротического синдрома зависят от характера основного заболевания, особенностей нефропатии и степени выраженности болезни. Наиболее серьезными являются следующие осложнения:
- инфекции (бактериальная, вирусная, грибковая);
- гиповолемический нефротический криз (шок);
- острая почечная недостаточность;
- отек мозга, сетчатки;
- сосудистые осложнения;
- аллергические проявления.
Общие сведения
Люди, не имеющие специального медицинского образования, нередко взаимозаменяют или путают нефротический синдром и нефритический. Однако эти понятия имеют определенные отличия. В первом случае подразумевается нарушение, а именно снижение, фильтрации почечных клубочков.
Состояние сопровождается яркой гематурией, протеинурией, а также в организме задерживается жидкость и соли. При нефритическом синдроме происходит развитие воспалительного процесса в почках. Сам по себе нефроз является комплексом патологических состояний этих органов.
Главной отличительной особенностью во втором случае является то, что в урине отсутствует примесь крови, но при этом имеются выраженные отеки. Также стоит отметить, что данные синдромы – это не диагноз, а лишь представление нескольких симптомов патологии.
Разбираясь с таким понятием как нефротический синдром, что это такое и каким бывает, нужно сказать, что он может являться первичным (врожденное или приобретенное поражение почек), а также вторичным, когда заболевание, ранее пролеченное, дало рецидив и развилось повторно.
Описание
Нефротический синдром — это ряд симптомов, наблюдающихся у пациента в период прогрессирования заболевания, возникающего при поражении почек. Характерной особенностью патологии является обнаружение высокого содержания белка в моче пациента и отечность тела.
Когда нефротический синдром развивается, в сыворотке крови снижается концентрация альбумина. Еще в составе биологического материала просматривается С-реактивный протеин. Уровень липидов и липопротеинов превышает норму. В зависимости от стадии нефротического синдрома и степени сложности проявление симптомов становится более выраженным. В нижней части тела образовывается диффузная отечность мягких тканей. На этом фоне может появиться водянка брюшной полости, плевры или перикарда.
Для точного определения типа заболевания, изучения этиологии и составления клинической картины требуется дифференциальная диагностика и лабораторные исследования. В их основе лежит биопсия почки.
Терапия заболевания обязательно комплексная. Она состоит из приема медикаментов и соблюдения диетического рациона питания. Если не выполнено консервативное лечение, не соблюдены профилактические меры, нефротический синдром последствия имеет тяжелые. Самое опасное — это летальный исход, наступающий во время криза.
Описание нефротического синдрома
Специалисты в области урологии отмечают тот факт, что заболевание имеет широкую этиологию. Нефротический синдром может развиваться не только на фоне проблем с мочеполовой системой и после перенесенных простудных, вирусных или инфекционных заболеваний, нарушенной работы иммунной системы или при хронических гнойных процессах.
Если у пациента имеются различные патологии почек, то при прогрессировании нефротического синдрома риски развития осложнений первичной патологии увеличиваются в несколько раз. Средний возраст пациентов примерно 35 лет. Среди них в равной степени встречаются мужчины и женщины. Нефротический синдром у детей диагностируется крайне редко. Это же касается и лиц старшей возрастной группы.
Нефротический синдром: виды заболевания
В медицине принято классифицировать патологию по этиологическим признакам. Таким образом, выделяют первичный и вторичный вид болезни. Рассмотрим детально обе формы нефротического синдрома:
- При наличии у пациента патологических процессов, локализующихся в почках, и развитии на их фоне нефротического синдрома, диагностируют первичный вид патологии. Среди наиболее распространенных провокаторов заболевания выделяют: все виды поражения клубочков почек, дистрофические хронические болезни внутренних органов, нефротический синдром врожденного типа;
- Если патология развилась на фоне болезни, не имеющей связи с почками, то врачи диагностируют вторичный тип нефротического синдрома. В урологии представленный вид заболевания встречается значительно реже, нежели первый тип, хотя и провокаторов значительно больше. В большинстве случаев ими являются: ревматизм, ревматоидный артрит, красная волчанка, аллергические реакции на лекарственные препараты и прочее.
Вне зависимости от типа заболевания, каждый из них опасен риском развития осложнений. Именно поэтому рекомендуется регулярное прохождение медицинского осмотра и сдача основных биологических материалов для урологических исследований в лаборатории.
Осложнения нефротического синдрома и последствия заболевания
В первую очередь опасность для пациента представляют инфекции, которые легко присоединяются к ослабшему организму. Также высока вероятность, даже при диагностировании легкой формы патологии, наступления нефротического криза, который практически не поддается терапии.
Кроме этого врачи выделяют возможность развития таких патологий:
- отек головного мозга;
- отек легких;
- инфаркт миокарда;
- атеросклероз.
Каждое из осложнений значительно снижает шансы на полное восстановление больного.
Нефротический синдром: прогноз на выздоровление
Лечением представленного заболевания занимается врач узкой специализации — нефролог. Медики утверждают, что при своевременно обращении за профессиональной помощью и четком следовании врачебным предписаниям, прогноз на выздоровление благоприятный, а сам симптокомплекс полностью обратим.
Причины нефротического синдрома
Распространена иммунологическая концепция развития нефротического синдрома, что обусловлено возникновением синдрома в результате аутоиммунных заболеваний и аллергических реакций. Связь антител с внутренними или внешними антигенами способствует образованию в крови циркулирующих иммунных комплексов, оседание которых приводит к воспалительному процессу и нарушению циркуляции в капиллярах.
Существует два вида антигенов — экзогенные (вирусы, бактерии) и эндогенные (генетическая наследственность). Выраженность разрушения почек зависит от структуры и длительности влияния на организм. Активированные процессы на фоне иммунных реакций провоцируют формирование воспалительных процессов и негативное влияние на базовую мембрану капиллярных клубочков, что приводит к повышенной их проницательности.
На первичном этапе протекания нефротического синдрома действуют механизмы, что вызывают травмирование мембран и клеток клубочков, воспалительные процессы и имунноаллергические реакции. Причины нефротического синдрома:
- комплексные заболевания (поражение всего организма):
- ревматоидный артрит — воспаление соединительной ткани (суставы);
- красная волчанка — это патология, при которой поражаются внутренние органы и кожа человека;
- гранулематоза — заболевание, которое способствует образованию узелков.
- инфекционные заболевания:
- источник гноения, что долгое время не диагностируется;
- туберкулез;
- эндокардит — воспаление оболочки сердца изнутри, что прогрессирует в результате перенесения инфекции;
- вирус иммунодефицита человека (ВИЧ) — вирусное поражение элементов иммунной системы.
- заболевания печени (гепатит В и С);
- рак крови — нарушение функций работы костного мозга, что приводит к увеличению количества клеток в крови;
- сахарный диабет — неправильный обмен сахара, что становится причиной увеличения его концентрации в крови;
- сердечная недостаточность — повреждение кровотока в почках, вызванное неумением сердца перекачивать кровь в нужном количестве;
- прием антибиотиков, противосудорожных и противовоспалительных медикаментов;
- аллергия, отравление тяжелыми металлами;
- опухоли (лимфома, меланома);
- хронические патологии;
- смешанные заболевания.
Анатомия и физиология почек
артериальное давлениепозвоночникажелудкомнадпочечникиправый и левый соответственносоединительнотканнойоболочкамимедиальные сторонылатеральныеинтерстицияпочечных пирамидгломерулыШумлянского-Боуменаразновидность соединительной тканив которую погружен клубочекэндотелиоцитыи снаружи от эндотелиоцитовспециальных эпителиальных клетокбарьерпроцеживаниепоступающей в почку по почечной артериикоторая размещена между ее наружным и внутренним листкомклубочковый ультрафильтратв основном, белковнапример, воду, минеральные соли, витамины, аминокислоты и др.обратное всасываниеи, собственно говоря, из самих нефроновконечнаяаорты
2 Как развивается патология?
В основе развития НС лежит появление дефекта в базальной мембране капилляров клубочков почек под воздействием различных причин (чаще иммунного генеза). Это приводит к повышению проницаемости для многих веществ, прежде всего для белков (преимущественно альбумина). В результате возникает и прогрессирует гипоальбуминемия, снижается онкотическое давление (Ронк) плазмы крови и включается ряд патогенетических механизмов, способствующих появлению и распространению отеков.
При этом потеря белка не восполняется белково-синтетической функцией печени.
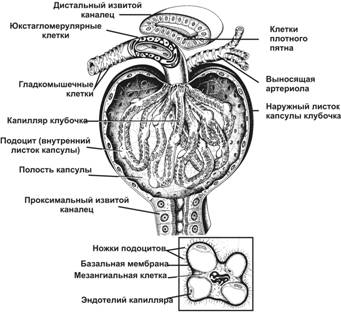
Строение здорового клубочка почки
Параллельно с этим развиваются другие метаболические расстройства. К ним относятся:
- 1. Гиперлипидемия и липидурия (повышенное выделение жиров с мочой). Эти отклонения возникают на фоне следующих причин. Во-первых, наблюдаются почечные потери белковых факторов плазмы, которые регулируют липидный обмен в крови. Во-вторых, теряется ЛПВП, функция которых — доставлять холестерин из периферических тканей в печень, что ведет к началу синтеза печенью своего холестерина.
- 2. Гиперкоагуляция (повышенная свертываемость крови) — развивается на фоне сгущения крови вследствие выхода жидкости из сосудистого русла в ткани (снижение Ронк крови). С мочой теряются факторы противосвертывающей системы, что сдвигает баланс в сторону свертывающей (повышается концентрация фибриногена и увеличивается активность факторов свертывания 5, 7, 8 и 10).
- Нарушение белковых фракций крови — при массивной потере белка в сыворотке снижается не только уровень альбумина, но и глобулиновых фракций, что ведет к:
- дефициту витамина D;
- увеличению частоты инфекционных осложнений;
- развитию железодефицитной анемии;
- гиперфункции щитовидной железы;
- побочным действиям лекарств;
- недостаточности цинка и меди.
5 Лечение
Терапия НС проводится в условиях стационара. Назначается постельный режим, что обусловлено улучшением кровоснабжения почек в горизонтальном положении.
Также пациенту следует придерживаться диеты, которая заключается в ограничении поваренной соли (до 2-3 г/сутки, а при выраженных отеках — до 0,5-1 г/сутки), даже при отсутствии отеков. Количество белка в суточном рационе составляет 1,5-2,5 г/кг/сутки. Объем употребляемой жидкости ограничивают только при гипонатриемии. Содержание жиров уменьшается до количества, обеспечивающего менее 30% общей калорийности пищи, а соотношение растительных и животных жиров должно составлять 3: 2.
Лечение складывается из следующих метов:
- иммуносупрессивная терапия (глюкокортикостероиды (преднизолон и др.) и/или цитостатики) — выбор и время приема препарата определяется индивидуальной переносимостью пациентом лекарства, а также морфологической разновидностью гломерулонефрита (по современным рекомендациям) как самой частой причины НС;
- нефропротекция (ингибиторы АПФ и/или антагонисты рецепторов ангиотензина-2: прием в течение месяца независимо от уровня артериального давления);
- устранение отеков (диуретики — фуросемид, спиронолактон);
- антиагрегантная терапия (дипиридамол; при выраженной гиперкоагуляции добавляют низкомолекулярные гепарины) — для профилактики тромбозов и улучшения почечного кровообращения;
- антибактериальная терапия — при бактериальных осложнениях;
- назначение препаратов кальция и витамина D — для профилактики стероидного остеопороза и коррекции дефицита витамина D, возникающего при НС;
- коррекция нарушения липидного обмена (препараты из группы статинов).
Не рекомендуется назначение глюкокортикостероидов пациентам с НС при опухолях почек, диабетическом гломерулосклерозе, сифилисе, туберкулезе, амилоидозе почек, а также при сочетании НС с гипертензией (смешанная ).
Диуретическую терапию необходимо проводить осторожно, так как повышается риск развития острой почечной недостаточности вследствие резкого снижения почечного кровотока. При снижении уровня альбумина в крови диуретики могут не действовать
Повышению диуреза может способствовать внутривенное введение концентрированного раствора альбумина. Но следует назначать их в крайних случаях, потому что почти весь белок покинет организм человека через почки за 24-48 часов. Поэтому положительное действие на Ронк будет временным. Однако такая терапия может оказаться необходимой для пациентов с тяжелой гипоальбуминемией, страдающих от тяжелой ортостатической гипертензии или от скрытого общего отека подкожной клетчатки.
В период ремиссии НС показано лечение на специализированных климатических курортах.
Почечные отеки: как снять отеки при почечной недостаточности, отличие от сердечных отеков
Отеки – это скопление жидкости в межклеточном веществе дермы, глубокого слоя кожи. Они свидетельствуют о том, что в сосудах, питающих кожу, нарушилась структура их стенки, или они переполнились жидкостью и вынуждены отдать ее тканям, или случились обе причины сразу.
Отеки появляются вследствие различных причин: болезней почек, сердца, эндокринных органов. Появляются они и после травм: ушибов, вывихов, переломов. На отеки очень похож лимфостаз – застой лимфатической жидкости, а также увеличение жировой прослойки в определенной области. Сегодня поговорим о том, как отличить отеки почечного происхождения, чем они опасны, как нужно их устранять.









